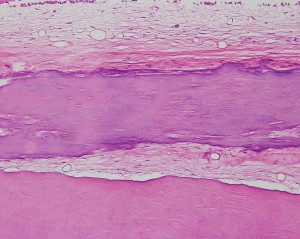
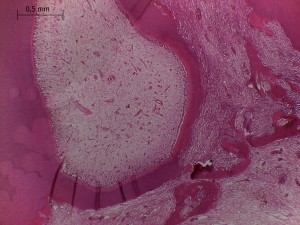
TOPICO |
PULPOPATIAS |
| TIEMPO APROXIMADO | 60 MINUTOS |
| AUDIENCIA | ALUMNOS CURSO PATOLOGIA ORAL |
| 3er año, Odontología, U Mayor | |
| INSTRUCTORES | DR. BENJAMIN MARTINEZ R. |
| DR. VIDAL POMÉS (ENDODONCIA). Ultima actualización: Abril 4, 2018. |
I. RACIONAL:
Gran parte de la población acude al odontólogo, ya sea en consulta particular o en un servicio asistencial por dolor debido generalmente a problemas inflamatorios de la pulpa. El dentista frente a esta eventualidad debe estar capacitado para determinar la causa precisa del cuadro, su diagnóstico y dar el tratamiento más adecuado.
II. OBJETIVOS TERMINALES:
El alumno podrá reconocer, describir y explicar las pulpopatías más frecuentes.
III. OBJETIVOS ESPECÍFICOS:
El alumno estará capacitado para:
- Clasificar las causas de las pulpopatías
- Describir las principales características clínicas e histológicas de:
-
- Transtornos inflamatorios de la pulpa, y
- Transtornos regresivos de la pulpa
- Definir pulpitis reversible e irreversible
-
CICLO DE PRACTICA I
INTRODUCCION.
El tejido pulpar sufre la acción de un gran número de irritantes, ya sean biológicos (bacterias), físicos (trauma, calor) o químicos (ácidos). En general la pulpa, ante todos ellos reaccionará de dos formas, inflamándose o atrofiándose, en mayor o menor intensidad, originando cuadros específicos, tanto clínica como histológicamente. Estas entidades particulares siguen generalmente un orden evolutivo y cada etapa puede ser diagnosticada con bastante aproximación si se tiene en cuenta los signos, síntomas e historia clínica del paciente y de la pieza en cuestión, de tal forma que suponiendo un estado tisular determinado, el tratamiento sea efectuado en base a este parámetro y no a otro.
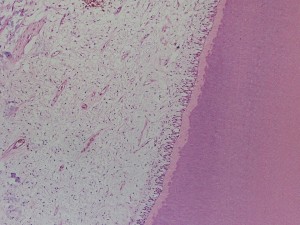
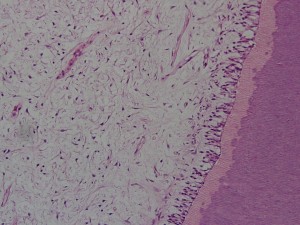
Para comprender mejor la patología pulpar y poder interpretarla debemos recordar brevemente las características fisiológicas e histológicas normales del órgano pulpar.
La pulpa en un diente joven, sano, es un tejido conectivo rico en líquidos y muy vascularizado. En general, es un conjunto homogéneo de células, sustancia intercelular, fibras, vasos y nervios. Las células están en el tejido pulpar dejando espacios intercelulares amplios, ocupados por glicosaminglicanes y otras sustancias intercelulares, tales como fibronectina, laminina, etc. A pesar de estar ubicada en el centro del diente y rodeada de tejidos duros calcificados, se comunica con los tejidos vecinos a través del foramen apical y los conductillos laterales.
Aspectos histológicos normales.
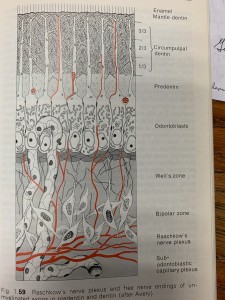
Didácticamente se ha dividido el tejido pulpar en zonas para su mejor comprensión:
1. ZONA PERIFERICA:
-
- Zona odontoblástica: inmediatamente después de predentina se encuentra la capa odontoblástica, compuesto de una célula de espesor, de forma cuboidea a cilíndrica. Las células alargadas se consideran en actividad y las cuboideas en reposo, entre ellas se encuentran células dendríticas (presentadoras de antígenos).
- Zona de Weil: que presenta muy pocas y, a veces, ninguna célula.Las que existen son fibroblastos, células mesenquimáticas indiferenciadas y macrófragos envueltos en fibras de reticulina y sustancia fundamental.
- Zona rica en células: contiene mayor cantidad de células similares a las de la zona anterior.
2. PLEXO DE RASCHKOW:
Separa la zona periférica de la central de la pulpa. Presenta una variedad de elementos que se abren como abanico y se entrecruzan entre sí. Entre estos elementos están: fibras nerviosas, colágeno, fibras de reticulina y vasos sanguíneos.
3. ZONA CENTRAL:
Es simple en estructura, está formada por fibras, vasos y nervios localizados en una armazón de fibrillas y sustancia fundamental.
Elementos estructurales:
a) Sustancia fundamental: formada por glicosaminglicanes, carbohidratos y proteínas. Durante la inflamación se vuelve más laxa, pierde su carga negativa y las glicoproteínas acumulan más agua a expensa del contenido coloidal.
b) Células estrelladas: son fibroblastos modificados que constituyen una red celular y de prolongaciones.
c) Fibroblastos y fibras: estas últimas colágenas y reticulares (precolágenas).
d) Fibras de von Korff, estas fibrillas existen entre los odontoblastos y a veces llegan hasta la predentina. Parece probable que son la continuación de alguna fibrilla de colágeno del interior de la dentina.
e) Odontoblastos.
Fig. 1. Corte de pulpa sana, con odontoblastos, predentina y dentina. Tinción HE.
Fig. 2. Esquema de predentina, y odontoblastos, con plexo nervioso de Raschkow y terminaciones nerviosas no mielinizadas en dentina y predentina. Tomado de Schroeder HE. Oral structural biology. Thieme flexibook, 1991, pag. 139.
f) Células defensivas: histiocitos y células indiferenciadas.
g) Fibras nerviosas, existen fibras mielìnicas (tipo A) y amielínicas (tipo C). Las tipo A están cerca de la capa odontoblástica y responden a estímulos como frío, calor, y no al dolor que llamamos referido, o sea ante estímulos que indican cuadro reversible. Las tipo C se encuentran más al centro de la cámara pulpar, son las que responden en cuadros irreversibles y en dolor referido.
Funciones de la Pulpa:
- Formación de dentina
- Nutrición
- Sensibilidad
- Defensa o protección, mediante dentina reaccional (a estímulos leves), dentina esclerótica (a estímulos más intensos).
REFERENCIAS BIBLIOGRAFICAS:
- Provenza, V: Histología y Embriología Bucodentaria. Ed Interamericana.México 1976. Cap 6. pags:147-162.
- Cohen S. Los Caminos de la Pulpa. Ed. Interamericana. Buenos Aires 1979, Cap. 9, pags 203-209.
- Galler KM, Weber M, Korkmaz Y, Widbiller M, Feuerer M. Inflammatory Response Mechanisms of the Dentine-Pulp Complex and the Periapical Tissues. Int J Mol Sci. 2021 Feb 2;22(3):1480. doi: 10.3390/ijms22031480. PMID: 33540711; PMCID: PMC7867227.
RETROALIMENTACION
1. ¿ Qué son las fibras de Von Korff ?
2. ¿Dónde se encuentra y de qué se compone la zona periférica de la pulpa ?
3. ¿Características de las fibras nerviosas C?
CICLO DE PRACTICA II.
FACTORES ETIOLOGICOS DE INJURIA PULPAR.
Los estímulos nocivos que originan la inflamación, la distrofia pulpar y la mortificación pulpar son muchos y de muy variada índole.Sin duda la invasión bacteriana proveniente de la caries es la más frecuente causa de patología pulpar, y por otro lado, una gran cantidad de estas lesiones son producidas en el intento de tratarla.Entre los posibles irritantes pulpares tenemos:
I Bacteriano
a) Vía de acceso coronario: caries, fractura completa e incompleta, vías anómalas (dens in dente, invaginación y evaginación dentaria). El traumatismo dento-alveolar por si solo puede llegar a producir necrosis de la pulpa. Si esta necrosis se mantiene aséptica (sin contaminación bacteriana) probablemente NO provocará lesión periapical o peri-radicular. Sin embargo, si la cavidad pulpar, a pesar de observarse aparentemente una corona clínicamente intacta, se contamina a través de micro-cracks, y dará origen a lesiones periapicales, lo cual ha echado por tierra la teoría de la vía hematógena o anacorética que se mencionaba en muchos libros de patología oral.
b) Vía de acceso radicular: caries del cemento, periodonciopatía (conductillo aberrante).
II Traumática
a) Agudos: fractura coronaria, radicular: estasis vascular, luxación avulsión.
Fig.3. Dentina reaccional, que puede formarse ante avance de caries, o por restauración. Note que su estructura es más irregular que la dentina que se observa sobre ella. Tinción HE.
b) Crónicos: atrición, bruxismo, anfracción, abrasión y erosión.
III Iatrogénicos o dentistogénicos
1. Físicos.
a) Mecánicos: exposición pulpar accidental, empaquetamiento de orificaciones, toma de impresiones, deshidratación de dentina expuesta, movimientos ortodóncicos muy rápidos, curetaje periodontal, fractura po oclusión en dientes con grandes restauraciones que tienen paredes debilitadas, presión al cementar obturación.
b) Térmicos: calor de fresado, calor de pulido de obturaciones, calor de gutapercha (vitalidad o sellado temporal), conducción del calor en obturaciones metálicas sin aislar, calor de fraguado de material de obturación.
c) Radiaciones.
2. Químicos.
a) Materiales de obturación: cementos, resinas simples y compuestas.
b) Antisépticos: nitrato de plata, fenol, fluoruro de sodio, timol, agua oxigenada.
c) Desecantes: alcohol, éter, cloroformo.
d) Desmineralizantes: ácido ortofosfórico, cítrico,etc.
IV Idiopáticos:
Senilidad, reabsorción interna y externa.
CLASIFICACION DE PULPOPATIAS
Desde principios del siglo XX se ha intentado clasificar los desórdenesde la pulpa, usando términos como hiperemia, pulpitis crónica hiperplásica, necrosis y gangrena pulpar. Diversos autores han clasificado las pulpatías usando variados términos y criterios. Así tenemos que en los textos de Patología Oral, más frecuentemente consultados se encuentra (se presentan aquí solamente en caracter informativo, pero no como materia que el alumno de pregrado deba memorizar):
SHAFER, W. y col., 1983
Pulpitis reversible focal
Pulpitis aguda
Pulpitis crónica cerrada
Pulpitis crónica abierta hiperplásica y ulcerosa (
GORLIN Y GOLDMAN, 1970)
Pulpitis Cerrada
Respuesta pulpar localizada:
Pulpitis aguda localizada
Pulpitis crónica localizada
Pulpitis supurativa localizada
Respuesta pulpar generalizada
Pulpitis crónica generalizada
Pulpitis aguda generalizada
Pulpitis supurativa generalizada
Gangrena y necrosis pulpar
Pulpitis abierta
Pulpitis abierta aguda
Pulpitis abierta crónica
Pulpitis abierta ulcerativa crónica
Pulpitis abierta hiperplásica
Cambios degenerativos
Cambio fibroso y calcáreo
En la asignatura de endodoncia, facultad de Odontología, Universidad Mayor, los diagnósticos pulpares son clasificados como:
- Diente con pulpa vital
- Pulpitis reversible
- Pulpitis irreversible
- Necrosis pulpar
- Trastornos regresivos
- Granuloma reabsorbente intradentario.
(V. Pomés, 2007), y las definiciones sugeridas por la Asociación Americana de Endodoncia se encuentran al final de esta unidad
Otra forma de dividir los cuadros patológicos pulpares es en relación al tipo de trastorno que sufre el tejido pulpar (etiopatogenia):
1. Transtornos inflamatorios (ver cuadro adjunto);
2. Transtornos regresivos;
3. Granuloma reabsorvente intradentario (ver Unidad de autoenseñanza»Defectos en el número, forma y estructura de la pieza dentaria»).Actualmente los libros que utilizamos como guías en nuestros cursos traen:
Regezi y Sciubba, 1999:
Pulpitis focal reversible
Pulpitis Aguda
Pulpitis Crónica
Pulpitis crónica hiperplásica
De Regezi y Sciubba, 1999, hemos tomado esta tabla que creemos interesante que el alumno de pregrado recuerde para el diagnóstico diferencial y después en la clínica para que elija adecuadamente el tratamiento:
Tabla 1. Características de Pulpitis e inflamación Periapical (Regezi, Sciubba, 1999).
| DIAGNÓSTICO | DOLOR | ESTIMULO TERMICO / ELECTRICO |
HALLAZGO RADIOGRAFICO | MICROSCÓPICO | TRATAMIENTO |
| Pulpitis focal reversible | leve | Respuesta Normal | Sin cambio periapical | Hiperemia | Eliminar irritante |
| Pulpitis Aguda | constante, severo | Hiper a ninguna | Sin cambio periapical | PMNN, necrosis, exudado | Trat. de conducto / Extracción |
| Pulpitis Crónica | leve, intermitente | Respuesta reducida | Sin cambio periapical | Linfocitos, fibrosis | Eliminar irritante Trat. de conducto / Extracción |
| Pulpitis Crónica Hiperplásica * | no | Sin respuesta | Sin cambio periapical | Tejido de granulación | Trat. de conducto / Extracción |
| Absceso apical | severo, dolor a la percusión | Sin respuesta, pulpa necrótica | Generalmente sin cambio periapical | Pus, necrosis de liquefacción | Trat. de conducto / Extracción |
| Granuloma Periapical | No a leve | Sin respuesta, pulpa necrótica | Radiolúcido (menos de un cm) | Tejido de granulación, células inflamatorias | Trat. de conducto / Extracción |
| Quiste Periapical | No a leve | Sin respuesta, pulpa necrótica | Radiolúcido (más de un cm) | Cavidad con tej conjuntivo recubierto por epitelio. | Quistectomía Trat. de conducto / Extracción |
(Nota: en la fila marcada con rojo está lo considerado reversible, todos los otros diagnósticos son procesos irreversibles;
* algunos pueden considerar que la pulpitis crónica hiperplásica sea reversible, pero al parecer la mayoría considera este cuadro como irreversible y realiza tratamiento de endodoncia o extracción).
Neville y col., 1995, sugieren este esquema, aunque en el libro tratan a la pulpitis reversible, irreversible y pulpitis crónica hiperplásica.
Pulpitis aguda y crónica
Pulpitis subtotal o generalizada
Pulpitis infectada o estéril
Indudablemente que un alumno de pregrado jamás se aprenderá todas estas clasificaciones, pero SI debe quedarle claro cuando es LA PULPITIS REVERSIBLE Y CUANDO ES IRREVERSIBLE.
Tabla 2. Características de pulpitis reversible e irreversible y en otros diagnósticos considerados por endodoncia.
| Diagnóstico |
Dolor |
Estímulo térmico / eléctrico |
Hallazgos radiográficos |
Histopatología |
Tratamiento |
| Pulpitis reversible |
Ausente o provocado Leve a moderado, con historia previa Localizado. Fugaz Térmico, con alimentos dulces y ácidos |
Positivo al frío o calor Menos de 2 seg. de duración. |
Sin alteraciones peri-radiculares |
Hiperemia. Estado transicional Pulpitis crónica o aguda sin necrosis |
Restauración |
| Pulpitis irreversible |
Espontáneo, provocado y/o exacerbado. Esporádico o constante (duración mayor a 20 minutos). Con la masticación o empaquetamiento, presión, ejercicio, percusión, de cúbito. Severo, localizado o irradiado. Persistente. |
Térmico negativo o positivo. Aumentado especialmente con calor. Eléctrico + ó -. |
Sin alteraciones peri-radiculares. Línea periodontal apical engrosada. Radiolucidez y a veces radiopacidad peri-radicular (esta última especialmente en personas jóvenes). |
Polimorfos, absceso cameral. Pulpitis crónica con necrosis parcial. Necrosis. |
Endodoncia o extracción. |
| Pulpa vital |
Ausente Sin historia previa Provocado por frio o calor, duración de menos de 2 seg. Fugaz y localizado |
Normal |
Sin alteraciones peri-radiculares |
Normal |
Endodoncia o extracción solamente en caso de indicación por rehabilitación (ej.: pilar de puente fijo, apoyo de prótesis, indicación de ortodoncia, etc). |
| Necrosis pulpar |
Ausente Sensibilidad a la exploración del canal en sector apical. Necrosis parcial. Relativa sensibilidad a la percusión |
Sin respuesta |
Radiolucidez u opacidad periradicular |
Tejido disgregado, con material amorfo, sin odontoblastos, puede encontrarse focos de neutrófilos. |
Endodoncia o extracción |
| Trastorno pulpar regresivo |
Probablemente similar a pulpa vital. |
Normal. |
No hay cambios |
Aumento de fibras colágenas, Hipovascularización. Presencia de calcificaciones pulpares (pulpolitos). |
Similar al indicado para pulpa vital. |
La mayoría de los pacientes (90%) que presentan pulpalgia tienen una historia de dolor previo al episodio por el cual están consultando y los hallazgos histológicos demuestran inflamación moderada a severa con algunas áreas de necrosis. En los pacientes con dolor moderado o severo se encuentra inflamación marcada y necrosis pulpar variable. El dolor pulpar severo indica generalmente la presencia de necrosis de liquefacción con aumento de la presión intrapulpar a 34 mm/Hg (siendo lo normal de 10 mm/Hg). Por lo tanto cuando tenemos dolor pulpar intenso o pulpalgia intensa o moderada, la pulpa se encuentra en un estado irreversible y se deberá indicar endodoncia de la pieza o la extracción. Por otra parte cuando existe un dolor leve a moderado y sin historia previa de dolor en el diente en evaluación, la biopsia demostrará muchas veces inflamación pulpar leve o pulpitis crónica sin necrosis. En estudios inmunohistopatológicos se ha observado un cambio en la relación de linfocitos T CD4 y CD8, siendo en pulpa normal esta relación de 0,5 (LT CD 4 / LT CD8) y en pulpitis reversible 0,56 mientras que en la pulpitis irreversible sube a 1,14 (Baumgartner, 1991, Curr Op Dent 1991;737-43).
REFERENCIAS BIBLIOGRAFICAS
- Bezama JC: Estudio comparativo en el diagnóstico clínico e histopatológico de las pulpopatías. Tesis U de Chile, Facultad de Odontología, Santiago, 1983.
- Shafer WE: A textbook of Oral Pathology. 4th ed. Saunders Co. Philadelphia,1983. Chap 8, pags 479.
- Regezi, JA, Sciubba JJ. Oral Pathology, clinical pathologic correlations. Saunders, 3th ed., 1999: 381-384.
- Neville BW, Damm DD, Allen CM y Bouquot JE. Oral & Maxillofacial Pathology, Chap. 3. Pulpal and periapical disease. Saunders,1995:96-98.
- Bender IB. Pulpal pain diagnosis – a review. J Endod 2000; 26: 175-179.
RETROALIMENTACION
1. ¿Qué factores de origen traumático causan pulpopatía?
2. ¿Cuál es la causa más frecuente de patología pulpar ?
3. Según Gorlin y Goldman, la respuesta pulpar generalizada, puede ser:
4. ¿Cuáles son las características clínicas de pulpitis reversible?
CICLO DE PRACTICA III.
TRANSTORNOS INFLAMATORIOS
A) TRANSTORNOS REVERSIBLES
1. Estado transicional
(No lo busque en algún libro reciente de patología oral: no aparece !):
Este diagnóstico es sólo histopatológico y clínicamente corresponde a un diente con caries dentinaria profunda, correspondiendo a zona de la pulpa frente a túbulos dentinarios relacionados con caries, o también en relación a zona de abrasión o atrición.También se observa en dientes que fueron sometidos a procedimientos operatorios.Inicialmente hay una leve alteración de la capa odontoblástica e hipercromatismo de éstas células, puede observarse también disminución de la predentina. En la pulpa hay una leve hiperemia, presencia de linfocitos, plasmocitos y macrófago, sin llegar a constituir un exudado inflamatorio típico.

Fig. 4. Estado Transicional. Se observa engrosamiento de la capa de predentina, con formación de dentina terciaria, rechazo de odontoblastos y en esa misma zona infiltrado inflamatorio focal y algunos vasos dilatados. Tinción H&E, aumento original 50 X.
2. Pulpitis Crónica Parcial sin Necrosis
Clínica: En cuanto a síntomas es muy probable que el paciente no tenga, o presente dolor fugaz y de poca intensidad con los cambios térmicos (frio y calor). Además puede presentar dolor espontáneo leve, en forma esporádica. No presenta dolor a la percusión. El paciente presenta clínicamente en la mayoría de los casos caries dentinaria profunda o avanzada atrición o abrasión.
Histológicamente: Es más extensa el área de inflamación crónica que en el cuadro anterior, existe también deterioro de la capa odontoblástica, a veces con aspiración del núcleo al interior de los túbulos dentinarios.
B) TRASTORNOS IRREVERSIBLES
1. Pulpitis Crónica parcial con necrosis parcial:
Clínicamente existen tres posibilidades de diagnóstico:
a) Absceso del Cuerno
Se puede producir un microabsceso si la entrada del proceso carioso es muy pequeña o, si hay caries remanente debajo de una amalgama antigua la que por ejemplo se reactiva. Este microabsceso que generalmente se ubica en los cuernos pulpares, produce un cuadro típico: dolor agudo lancinante, espontáneo y nocturno, que a diferencia de otras pulpalgias severas, el dolor es generalmente pulsátil, exacerbado con el calor y en posición decúbito, y aliviado con el frio; no hay dolor a la percusión ni cede con los analgésicos.Cuando uno observa un caso de absceso del cuerno al microscópio se encuentra un pequeño absceso en la porción más coronaria del cuerno, y uno piensa a lo mejor si existiera un método microscópico de extirpar estos microabscesos muchos dientes podrían salvarse, pero esa realidad no existe hoy en día, salvo la pulpectomía (endodoncia) ó la extracción de la pieza dentaria.
Fig.5. Absceso en cámara pulpar, adyacente a pulpolito. Note falta de capa odontoblástica, y foco de células inflamatorias con predominio de neutrófilo. Tinción HE:
b) Pulpitis crónica ulcerosa:
Si existe una cavidad amplia y penetrante es factible la descompresión y eliminación de toxinas o drenaje, originándose un proceso crónico. Se habla de ulcera ya que hay una comunicación dela pulpa con el exterior. El dolor en este caso es apagado, a la inspección se aprecia cavidad amplia, o corona con gran destrucción (Fig. 3), de fondo sucio, que a la exploración suele sangrar con dolor leve y moderado. El paciente relata tener molestias o dolor sólo con la masticación o empaquetamiento de alimentos.No hay dolor a la percusión.

Fig. 6. Pulpitis ulcerosa. Note la pérdida de tejido dentinario, gran caries e infiltrado inflamatorio en casi toda la cámara pulpar.
c) Pulpitis crónica reagudizada (pulpalgia severa):
Si se obstruye la vía de drenaje en una pieza afectada con pulpitis crónica ulcerosa, ya sea con restos alimenticios (pepita de kiwi u otro) o cuerpos extraños, se produce un aumento de la presión por la falta de salida del exudado inflamatorio, produciéndose una rápida extensión de la inflamación. El paciente relata dolor constante de intensidad moderada, a veces de varios días de duración, en que ha tenido uno o varios episodios de más dolor, y generalmente el más doloroso ha sido el día antes de consultar. Al momento de consultar el paciente presenta toda la sintomatología de una pulpalgia severa, aunque no presenta dolor a la percusión o la presenta en forma leve.Puede pasar este cuadro rápidamente a la etapa siguiente del proceso inflamatorio, o sea a pulpitis crónica total con necrosis parcial.
Histología: En estos cuadros se aprecia zona de necrosis con destrucción tisular e infiltración profusa de PMNN circunscritos por una malla de fibrina (en el caso del absceso del cuerno), con zona de hiperemia marcada y edema intersticial. El proceso en general, es más bien localizado por lo que el resto del tejido pulpar se observa bien conservado. En el caso de pulpitis crónica ulcerosa es posible ver zona de la cámara pulpar ulcerada con neutrófilos y bajo ésta infiltrado mononuclear. En la pulpitis crónica reagudizada, se observará focos de PMNN dispersos en el tejido pulpar en el cual también se presenta infiltrado linfo-plasmocitario.
Fig.7. Reconstrucción de cámara y conducto radicular en molar con pulpitis crónica con necrosis parcial (ésta última en toda la cámara pulpar), pulpa radicular con zona de hemorragia y tejido fibroso. Tinción HE.
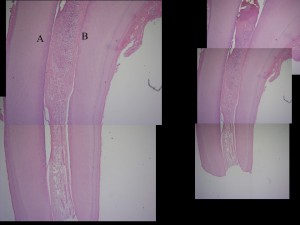
Fig.8. Zona de conducto radicular con abundante infiltrado mononuclear, A y B paredes dentinarias. Tinción HE.
Fig. 9. Zona de pulpitis crónica, en conducto radicular, con mayor aumento de pared en zona de pared dentinaria (B) y conducto radicular en el cual se obseva abundante infiltrado mononuclear, algunas fibras colágenas y ausencia de predentina y odontoblastos. Tinción HE.
REFERENCIAS BIBLIOGRAFICAS
- Baume LJ: Diagnosis of diseases of the Pulp. Oral surg 24:102-116, 1970.
- Shafer WE et al: A textbook of Oral Pathology. 4th ed. Saunders Co. Philadelphia,chap 8:479, 1983.
- Bender IB. Pulpal pain diagnosis – a review. J Endod 2000; 26: 175-179.
RETROALIMENTACION
1. ¿Qué síntomas clínicos presenta un paciente con absceso de la cámara, en el cual la pulpa remanente se observa sana?
2. ¿Cuáles son las principales diferencias clínicas entre pulpitis crónica parcial sin necrosis y pulpitis crónica ulcerosa?
CICLO DE PRACTICA IV.
ESTADOS IRREVERSIBLES (CONT.)
2) Pulpitis crónica total con necrosis parcial
Clínicamente el paciente presenta una pulpalgia severa con las siguientes características: dolor espontáneo, agudo, continuo, de intensidad creciente, lancinante y nocturno. Además la pieza es sensible a la percusión, debido al compromiso ya del periápice, por lo que este estado se le llama también pulpo-periodontitis. También el diente es muy sensible a los cambios térmicos.
Histología: Los fenómenos exudativos infiltrativos se han extendido intersticialmente hacia la región radicular y apical. Existe degeneración profusa de fibras colágenas, destrucción total de odontoblastos, de células del tejido conectivo y de estructuras vasculonerviosas.Abunda la hemorragia, edema, marginación o infiltración de PMNN.
3) Necrosis Séptica (Gangrena Pulpar ) y Necrosis pulpar
En estos cuadros generalmente hay ausencia de dolor o cualquier otra sintomatología. A la inspección, la cámara presenta un color oscuro debido a la degradación de la hemoglobina, muchas veces presenta un olor característico, putrefacto que no se le olvidará más después de la primera ocasión en que lo perciba. Si se penetra con un instrumento y duele antes de llegar al ápice, significa que todavía hay restos de vitalidad y se clasifica como gangrena pulpar parcial. Esta vitalidad si pudiéramos decir parcial, suele persistir por bastante tiempo y es factible encontrarla hasta en piezas al estado de raíz.
Estos son los estados finales de la inflamación pulpar, en que las células están completamente destruidas como resultado de procesos de coagulación o liquefacción. En la necrosis por coagulación el citoplasma de la célula ha quedado fijado y opaco. Histológicamente es posible reconocer aún una masa celular coagulada, pero ha desaparecido el detalle intracelular. En la necrosis por liquefacción desaparece el contorno íntegro de la célula y en torno a la zona licuada hay una zona densa dePMNN necróticos (piocitos) y vitales, juntos con células típicas de la inflamación crónica. A veces puede observarse tejido vital en la zona apical, y se le denomina a este cuadro necrosis o gangrena pulpar parcial, como ya se había señalado. La diferencia entre necrosis séptica (gangrena) y necrosis está en que la primera sería producida directamente por bacterias y la segunda en forma aséptica, generalmente de etiología traumática o dentistogénica (ácidos, presiones, fresado brusco, etc.), aunque también puede observarse necrosis en procesos cariosos en que no hay exposición pulpar y en donde la mortificación será causada por toxinas y enzimas que producen las bacterias y llegaron a la cámara pulpar vía túbulos dentinarios.

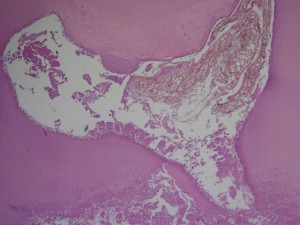
Fig. 11. Necrosis pulpar, no se observa ni odontoblastos, ni predentina, y camara ocupada por material grumoso, pardo. Tinción HE.
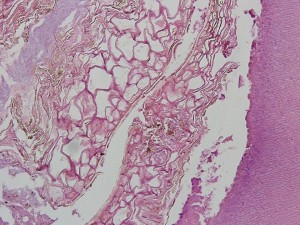
Fig.12. Mayor aumento en zona de cámara pulpar con material necrótico en parte adherido a pared dentinaria. Tinción HE.
Fig. 13. Calcificación pulpar adherida a dentina, con material grumoso. Tinción HE. Estas irregularidades en la cámara y conducto radicular, además del tejido necrótico son las que el endodoncista debe eliminar durante sus tratamientos de endodoncia. Tinción HE.
4) Pulpitis crónica hiperplásica
A ésta entidad clínicamente se le conoce también como pólipo pulpar, generalmente se presenta en personas jóvenes, en el 2o molar temporal o primer molar permanente, los que poseen características que facilitan el desarrollo de esta entidad, tales como cámara pulpar con abundante irrigación y deben tener caries extensa. Se presenta como una masa de aspecto poliposo que hace eminencia hacia el plano oclusal, de superficie granulosa enrojecida, sanguinolenta, insensible a la exploración superficial, pero con dolor leve al comprimirla, así como con la masticación. Esta entidad se origina generalmente a partir de una pulpitis crónica ulcerosa, en la cual la irrigación sanguínea es buena y la intensidad del irritante es baja.
En la zona de exposición hay una gran formación de tejido de granulación con abundantes vasos de neoformación, células mononucleares (linfocitos, plasmocitos, macrófagos) y fibroblastos que puede estar ulcerado, pero que generalmente está cubierto por una capa de epitelio escamoso pluriestratificado, epitelio que proviene de células epiteliales descamadas de la mucosa oral. Este cuadro se considera irreversible, por lo que generalmente se recomienda tratamiento de endodoncia, aunque según algunos podría haber recuperación después de extirpar el pólipo al formar la pulpa una barrera de neodentina.Otros autores recomiendan pulpotomía vital.

Fig. 14. Pólipo pulpar. Note la gran destrucción coronaria en molarinferior, donde se ha formado tejido de granulación de color rosado.
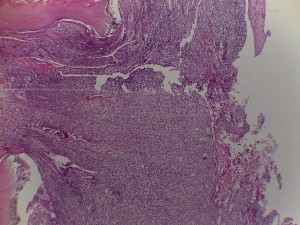 Fig. 15. Pólipo pulpar, arriba a la izquierda fragmento de dentina, y tejido que ocupada cara oclusal con abundante células inflamatorias.
Fig. 15. Pólipo pulpar, arriba a la izquierda fragmento de dentina, y tejido que ocupada cara oclusal con abundante células inflamatorias.

5) Pulpitis aguda serosa (dentistogénica).
Para diagnosticar con seguridad este cuadro contamos principalmente con la anamnesis para percatarnos que la pieza ha sido sometida a traumas operatorios tales como fresado intenso, fresado sin refrigeración, curetaje de cavidad de operatoria profundo, presiones exageradas, etc. Al decir pulpitis aguda no significa que tenga síntomas agudos. Generalmente existe una pulpalgia de leve a moderada con dolor a los cambios térmicos provocados, de duración fugaz y a veces con dolor espontáneo de leve a moderado. Esta pulpitis puede seguir tres caminos:
a) retornar a la normalidad,
b) transformarse en un estado crónico, y
c) puede extenderse, si el daño ha sido intenso y convertirse en pulpitis aguda serosa total, con posterior necrosis de ella. Lo más común es que se transforme en un estado crónico asintomático, pero que frente a una nueva irritación puede reagudizarse. Histológicamente se aprecia mucho edema, algunos macrófagos y PMNN en una zona localizada en relación al área de irritación.
Tabla 3. Correlación de signos y síntomas clínicos con el diagnóstico histopatológico de pulpopatías. (Seltzer S y Bender IB, The dental pulp, 3rd ed, chap 19:1983).
| Diagnóstico Histológico | Incidencia de dolor (%) |
Intensidad del dolor |
Historia previa de dolor | Exposición pulpar (%) | Dolor a la percusión (%) | |
| Reversible | Leve a moderado (%) | Severo (%) | ||||
|
Pulpa Normal
|
||||||
|
Inflamación Inicial
|
||||||
|
Pulpa atrófica
|
||||||
|
Pulpitis aguda
|
||||||
|
Pulpitis crónica sin necrosis
|
||||||
| Irreversible | ||||||
|
Pulpitis crónica total
|
||||||
|
Necrosis pulpar total
|
||||||
REFERENCIAS BIBLIOGRAFICAS
- Baume LJ: Diagnosis of diseases of the pulp. Oral Surg 24:102-116, 1970.
- Shafer WE et al: A textbook of Oral Pathology. 4th ed. Saunders Co. Philadelphia,chap 8:479, 1983.
- Byers MR, Närhi MVO. Dental injury models: experimental tools for understanding neuroinflammatory interactions and polymodal nociceptor functions. Crit Rev Oral Biol Med 10(1): 4-39, 1999.
- Bender IB. Pulpal pain diagnosis – a review. J Endod 2000; 26: 175-179.
RETROALIMENTACION
1. ¿Por qué se desarrolla un pólipo pulpar ?
2. ¿Qué puede suceder en la pulpa de una pieza que ha sido sometida a fresado intenso ?
CICLO DE PRACTICA V.
TRASTORNOS PULPARES REGRESIVOS.
1. Degeneración Fibrosa
Su etiología no está clara, pero se cree que es una respuesta a caries, atrición, trauma oclusal o procedimientos operatorios, aunque a veces se observa en dientes clínicamente sanos. Histológicamente hay aumento de las fibras colágenas en desmedro del número de células, acompañado de una hipovascularización. Estas características sugieren que el cambio fibroso es un proceso regresivo o degenerativo de la pulpa.
2. Degeneración Cálcica
También está asociada a factores irritativos como los del cuadro anterior. Estas calcificaciones pueden ser de dos tipos:
a) Pulpolitos verdaderos: en la estructura de este tipo de calcificaciones encontramos formación de dentina rodeada de odontoblastos que han quedado atrapados dentro de la pulpa, y es probablemente de origen malformativo.
b) Pulpolitos falsos son mucho más frecuentes que los verdaderos, y a diferencias de estos su estructura consiste en capas concéntricas de sales de calcio (carbonato y fosfato de calcio, y fosfato de magnesio) que se depositan alrededor de células pulpares que han entrado en degeneración y necrosis (sería una especie de calcificación distrófica). Estos pulpolitos pueden tener una localización cameral, radicular o mixta; pueden tener una forma nodular o alargada y en estos últimos las calcificaciones se producen paralelas a las fibras colágenas, paredes vasculares o vainas mielínicas de los nervios. En cuanto a su relación pueden estar libres o adheridos a la cámara o conducto radicular.
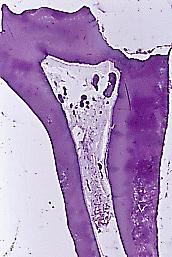 Fig. 18. Corte de molar el cual fue descalcificado, observe caries, y varios pulpolitos en la cámara pulpar.
Fig. 18. Corte de molar el cual fue descalcificado, observe caries, y varios pulpolitos en la cámara pulpar.
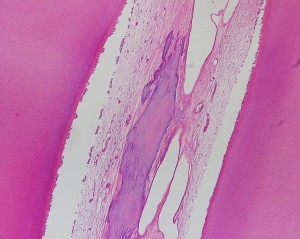
Fig. 19. Pulpolito falso, en conducto radicular, área basófila alargada sin elementos celulares. Tinción HE.
Fig. 20. Pulpolito falso, mayor aumento con su estructura basófila, rodeado por fibroblastos. Tinción HE.
Endorizalizis y exorizalisis.
Proceso de reabsorción interna de origen posiblemente traumático, que clínicamente se podría sospechar por aspecto rojizo que presentaría el diente en caso de que ocurra en la corona. En la raíz dentaria también puede ocurrir y generalmente sería hallazgo radiográfico. La dentina se puede reabsorber desde la cámara pulpar por la formación de células similares a osteoclastos, pero que como están destruyendo dentina se les ha llamado dentinoclastos. El proceso de reabsorción dentaria de origen externo se llama exorizalisis y puede tener origen variado, como dientes impactados, algunos tumores (ameloblastoma y otros como tumores malignos), quistes (más frecuente en quiste dentígero), y a veces en tratamientos de ortodoncia.
Fig. 21. Se observa cámara pulpar, cubierta hacia el centro y a la derecha por delgada capa de dentina con odontoblastos, y gran parte de dentina coronaria reemplazada por tejido muy vascularizado con trabéculas similares a hueso esponjoso. Tinción HE.
REFERENCIAS BIBLIOGRAFICAS
- Cohen S: Los Caminos de la Pulpa. Ed. Intermédica. Buenos Aires,Cap 9:203-209, 1979.
RETROALIMENTACION
1. ¿Cuántos tipos de pulpolitos falsos conoce ?
Definiciones recomendadas por la Asociación Americana de Endodoncia
Patología pulpar
Pulpa Normal: Diagnóstico clínico en que la pulpa está libre de síntomas y responden en forma normal a los tests de sensibilidad.
Pulpitis reversible: Diagnóstico clínico basado en hallazgos subjetivos y objetivos que indican que la inflamación se podría resolver y la pulpa regresar a su estado normal.
Pulpitis irreversible sintomática: Diagnóstico clínico basado en hallazgos subjetivos y objetivos que indican que la pulpa vital inflamada es incapaz de reparar. Dolor que persiste a los cambios de temperatura, dolor espontáneo, dolor referido.
Pulpitis irreversible asintomática: Diagnóstico clínico basado en hallazgos subjetivos y objetivos que indican que la pulpa vital inflamada es incapaz de reparar. Sin síntomas clínicos pero con inflamación producida por caries, trauma.
Necrosis pulpar: Diagnóstico clínico indicativo de muerte pulpar. Generalmente sin respuesta a los tests de sensibilidad.
Mis opiniones acerca de esta Unidad
¿Algún comentario?, escriba a:
- benjamin@patoral.com