| TEMA | SINUSITIS Y OSTEOMIELITIS. |
| TIEMPO | 45 MINUTOS |
| CURSO | CURSO PATOLOGIA ORAL, 3o año, Fac. Odontología, U Mayor |
| INSTRUCTOR | DR. BENJAMIN MARTINEZ R. |
- I. Racional.
- II. Objetivos Terminales.
- III. Objetivos Específicos.
- IV. Test Inicial.
- Ciclo de Práctica I.
- Ciclo de Práctica II
- Ciclo de Práctica III
- Ciclo de Práctica IV
- Ciclo de Práctica V
- V. Test Final
I. RACIONAL:
Una complicación no muy frecuente de la gangrena pulpar o lesiones periapicales puede ser el compromiso severo del seno maxilar o de los maxilares, y son condiciones de tratamiento largo que el dentista debe conocer.
II. OBJETIVOS TERMINALES:
El alumno podrá:
- Clasificar y describir los principales tipos de sinusitis.
- Clasificar y describir los principales tipos de osteomielitis.
III. OBJETIVOS ESPECIFICOS:
El alumno podrá describir las principales características clínicas, radiográficas e histológicas de las sinusitis.
El alumno podrá describir las principales características clínicas, radiográficas e histológicas de las osteomielitis, aguda y crónica, osteomielitis de Garrè, osteoradionecrosis y alvéolo seco.
CICLO DE PRACTICA I
Sinusitis
Parece ser que cada día es más frecuente este cuadro inflamatorio y especialmente en ciudades contaminadas como Santiago. Las cavidades paranasales son : senos maxilares, frontales y esfenoidal, cavidades que se abren por un ostium hacia las fosas nasales, a nivel del meato medio, y senos etmoidales que drenan hacia el cornete menor. Los senos presentan una mucosa respiratoria con epitelio cilíndrico ciliado y para su funcionamiento normal dependen de :a) permeabilidad de la apertura del ostium
b) función adecuada del aparato ciliar
c) tipo de secreción nasal


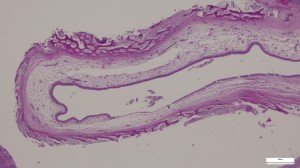
Fig. 1. Adyacente a quiste radicular se encontró membrana: resultó mucosa sinusal, que como puede observarse incluye epitelio cilíndrico ciliado, corion y cortical.
 1a
1a 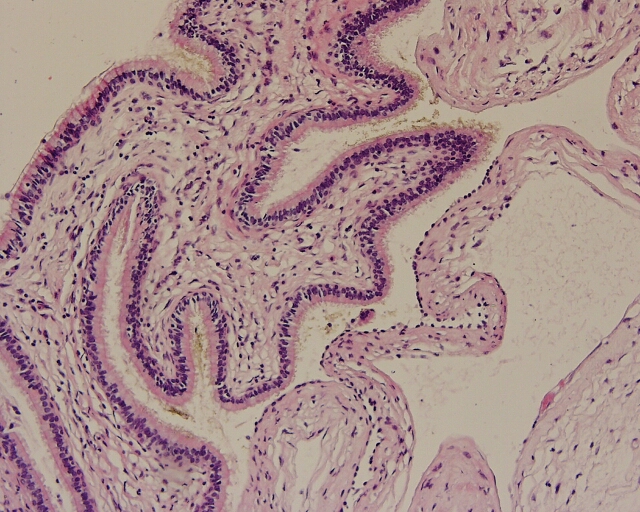 1b
1bFig. 1. Mucosa sinusal normal. En 1a epitelio cilindrico ciliado, con corion de tejido conjuntivo laxo. 1b mayor aumento donde puede apreciarse leve infiltrado mononuclear en el corion.
La alteración de alguno de estos tres aspectos puede ocasionar sinusitis, pero hoy en día se sabe que la principal causa es la primera, o sea alteración del drenaje normal por falla en la apertura del ostium, mucho menos común es la posibilidad de infección de la mucosa en el seno maxilar desde un foco dental de las piezas dentarias cercanas a dicha cavidad. Existen factores que predisponen a la sinusitis, especialmente infecciones virales del tracto respiratorio superior o rinitis alérgica, otras causas menos comunes son fibrosis quística, síndrome de cilios inmóviles, inmunodeficiencias (incluído el SIDA).
Los gérmenes que más frecuentemente ocasionan sinusitis aguda son: streptococo pneumoniae, hemophilus influenza, y moraxella catarrhalis. Si no es tratada adecuadamente puede pasar a sinusitis crónica la que se define como episodios recurrentes de sinusitis aguda o sinusitis sintomática por más de tres meses. En estos casos las bacterias más frecuentes son anaerobios: streptococcus, bacteroides o veillonela.
Características clínicas y radiográficas de sinusitis.
La sinusitis aguda se caracteriza por dolor en relación al seno afectado, fiebre, a veces dolor de cabeza, anorexia, fotofobia y malestar. Es frecuente que el paciente presente rinorrea anterior o posterior, la cual puede ser acuosa, mucosa, o purulenta. La sinusitis maxilar es frecuente que provoque dolor en zona de las piezas dentarias, en el hueso malar o cerca a la órbita. También es frecuente que el dolor aumente cuando el paciente está parado, y disminuye en posición supina. La sinusitis crónica muchas veces es detectada por la radiografía, pero puede existir un dolor leve, especialmente a la presión, o sensación de obstrucción, o un dolor de cabeza vago.
En la radiografía se observa una obstrucción o seno velado (Fig. 2 y 3), especialmente con la técnica de Waters. El scanner permitirá un mejor detalle (Fig. 4), permitiendo visualizar la mucosa engrosada, pero muchas veces no se justifica por su alto costo.
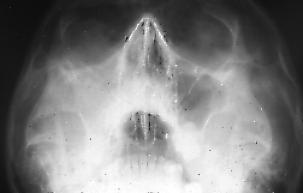
Fig. 2. Radiografía de Waters en que puede observarse la diferencia de transparencia entre ambos senos maxilares. El derecho prácticamente completamente velado.

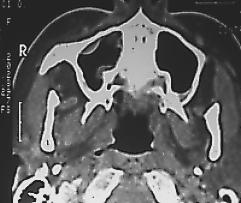
Fig. 4. Scanner de la paciente anterior donde puede apreciarse mejor el engrosamiento de la mucosa sinusal, especialmente al lado derecho.
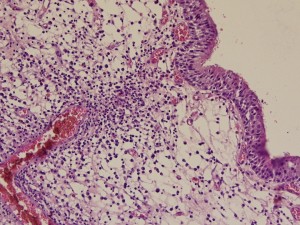
El tratamiento debe ser con antibióticos y en el caso del cuadro agudo, con amoxicilina se observa mejoría en la mayoría de los casos. Los hallazgos histológicos son los de una mucosa sinusal, con su epitelio cilíndrico ciliado, bajo el cuál se observará las características propias de la inflamación aguda (vasos dilatados, hiperemia, neutrófilos, edema, etc.) y en el caso de la sinusitis crónica se puede encontrar metaplasia del epitelio, o sea de cilíndrico ciliado a pasado a epitelio plano pluriestratificado. De mantenerse durante muchos años el cuadro de sinusitis crónica, se cree que podría asociarse con un mayor riesgo de desarrollar carcinoma del seno.
Fig. 5. Aspecto histopatológico de sinusitis crónica reagudizada, observe alteración en epitelio, marcada separación en algunas zonas por edema y focos con células mononucleares y algunos neutrófilos, además vasos dilatados.
Referencias Bibliográficas
1. Neville BW, Damm DD, Allen CM, Bouquot JE. Oral & Maxillofacial Pathology. Saunders, Philadelphia, 1995:159.
2. Richtsmeier WJ. Medical and surgical management of sinusitis in adults. Ann Otol Rhinol Laryngol 101(suppl 155):42-45, 1992.
Retroalimentación
1. ¿ Cuáles son las principales características de una mucosa sinusal normal?
2. ¿ Qué síntomas se pueden presentar en la sinusitis crónica?
CICLO DE PRACTICA II:
Seudoquistes sinusales
Si bien estas alteraciones patológicas no siempre corresponden a problemas inflamatorios sinusales las tratamos acá por interés en el diagnóstico diferencial. Los seudoquistes sinusales son hallazgos comunes en las radiografías panorámicas, con formas de cúpulas en el piso del seno maxilar, y existe: seudoquiste sinusal, mucocele sinusal y quiste de retención sinusal.
El seudoquiste sinusal corresponde a un exudado inflamatorio, suero, no mucus, que se acumula en la mucosa del piso del seno maxilar, ocasionando el aspecto de cúpula, y que está recubierto en su parte superior por el epitelio de la mucosa y el exudado inflamatorio está rodeado por tejido conectivo. Se cree que cerca del 1.5 al 10% de las personas presentan estas lesiones y la causa es de origen inflamatorio por infección odontogénica vecina, ya sea periapical o periodontal.
El mucocele sinusal es un verdadero acúmulo de mucus en el seno rodeado por epitelio, el cual puede originarse por trauma en la mucosa, ya sea quirúrgica o de otro origen (se le denomina también quiste quirúrgico ciliado), en que parte de la mucosa sinusal queda separada y se acumula el mucus. También a veces se observa por obstrucción del ostium sinusal una gran acumulación de mucus en el seno, que puede incluso erosionar las paredes óseas por presión, y simular un tumor maligno antral y se le ha llamado impactación de mucus, nombre no muy adecuado.
También puede existir en el seno pequeños quistes de retención, originados del tejido glandular existente, al igual como en la boca existen los quistes de retención mucosa, en los cuales se bloquea el ducto y se retiene mucus, e histológicamente están rodeados por epitelio.
Referencias Bibliográficas
- Neville BW, Damm DD, Allen CM, Bouquot JE. Oral & Maxillofacial Pathology. Saunders, Philadelphia, 1995:159.
- Gardner DG. Pseudocysts and retention cysts of the maxillary snus. Oral Surg Oral Med Oral Pathol 58:561-567, 1984.
Retroalimentación
1. ¿ Cómo se origina el seudoquiste sinusal?
2. ¿ Qué es la impactación de mucina que puede parecer un CA?
CICLO DE PRACTICA III:
Osteomielitis
Es un proceso inflamatorio del hueso, que por definición es difuso y que puede ser agudo o crónico. No consideramos osteomielitis aquellos procesos inflamatorios de los huesos maxilares localizados, tales como el granuloma apical, quiste residual, absceso dentoalveolar agudo, etc. Generalmente es de causa bacteriana y en los maxilares se origina posterior a infecciones de origen odontogénicas, o fractura. Para que se desarrolle es necesario que el paciente presente alguna alteración sistémica importante, tal como compromiso del sistema inmune, o alteraciones en que existe falla en el aporte sanguíneo que predisponen a la osteomielitis tales como alcoholismo, drogadictos, diabetes, anemia, desnutrición, tumores malignos, SIDA, además del cuadro bien reconocido de la osteoradionecrosis en el cual el hueso presenta una alteración previa circulatoria, por engrosamiento de las paredes vasculares, con disminución del aporte sanguíneo normal y en el cual la presencia de gérmenes fácilmente puede ocasionar la infección. Además del efecto producido por la radiación en que tenemos un hueso hipovascularizado, también se puede encontrar en otras enfermedades este mayor riesgo de infección tal como enfermedad de Paget, osteopetrosis, nódulos cementarios escleróticos en etapa de calcificación avanzada, que facilitan la infección ósea, necrosis e inflamación.
Osteomielitis aguda.
Generalmente este proceso tiene una evolución menor a un mes, y el paciente tiene fiebre, linfoadenopatía, sensibilidad aumentada en la zona, piezas dentarias moviles, muchas veces con movilidad en grupo, y tumoración en la zona. Normalmente en la radiografía no se aprecia ningún cambio, pero el paciente puede tener parestesia del labio inferior.
Osteomielitis crónica.
Se caracteriza principalmente por la necrosis del hueso (Fig. 5) conocida como secuestro, en la cual probablemente por estasis sanguíneo en los espacios medulares, formación de microtrombos se ha producido una disminución considerable de aporte sanguíneo que produjo la necrosis. Además se presentan múltiples fístulas por las cuales drena pus. Mientras existe drenaje el paciente no se siente muy mal, tiene dolor leve, intermitente, pero puede presentar exacerbaciones agudas. En la radiografía se observa el secuestro separado por línea radiolúcida del hueso vecino, el cual muchas veces tiene un aspecto más radioopaco que el hueso normal.
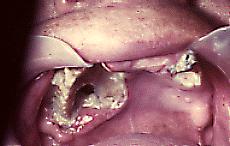
Fig. 7. Hombre 40 años con osteomielitis en maxilar superior izquierdo, y sinusitis maxilar bilateral, note el abombamiento hacia vestibular y palatino, y el engrosamiento de la mucosa sinusal (gentileza Dr. J. Pérez, La Serena, Chile).
a
b
c
Fig. 8. Osteomielitis mandibular, en mujer de 19 años, obtenida. En a vista panorámica, con marcada radiopacida difusa en relación a dos molares con lesiones apicales, note irregularidad en relación a conducto dentario, engrosamineto y rarefacción hacia borde basilar. En b corte transversal en zon de molares con abombamiento de tablas, adelgazamiento de corticales y algunas zonas radiolúcidas, también apreciables en c. (Imágenes gentileza Dr. L. Alfaro).
La osteomielitis se caracteriza histológicamente por la presencia en los espacios medulares de células inflamatorias, ya sea en la etapa aguda de focos de neutrófilos, y en la crónica por la presencia de hueso necrótico con focos de colonias bacterianas y material amorfo en espacios medulares, osteoplastos vacíos. En el tejido óseo vecino se encuentra células inflamatorias crónicas (linfocitos, plasmocitos y macrófagos).

CICLO DE PRACTICA IV:
Osteomielitis de Garré
Este proceso inflamatorio es propio de niños (Fig. 8A) o adolescentes, donde se encuentra tumoración casi exclusiva en la mandíbula, con mayor radio-opacidad alrededor de dientes con focos de infección, aunque según parece no es un término muy adecuado ya que lo descrito por Garré fue una variedad de osteomielitis aguda, y en estos lo que ocurre segun Neville, es una periostitis proliferativa. Es típico en todo caso en estos pacientes el engrosamiento periostal, como capas de cebolla (Fig. 8C), en relación a dientes con focos apicales, (Fig. 8B) especialmente en zona de premolares y molares inferiores, en la zona del borde basilar o también en la cortical vestibular, que se aprecia mejor en radiografia oclusal, panorámica o lateral para el cuerpo mandibular. En la biopsia, que muchas veces no es necesario realizar, se observa marcada formación de trabéculas de hueso con osteoblastos prominentes, y dichas trabéculas dispuestas en forma perpendicular a la cortical, con algunas células inflamatorias crónicas en espacios medulares y tejido conjuntivo fibroso.
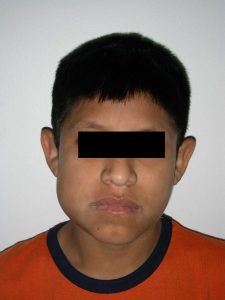
Fig. 9A. Niño de 11 años que presentaba aumento de volumen, región ángulo mandibular derecho, recubierto por piel sana, indoloro, desde hacía dos meses.
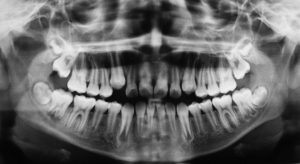
Fig. 9B. Radiografía panorámica donde se aprecia área radiolúcida difusa en zona apical de segundo molar inferior derecho (pieza 4.7), con radiopacidad en relación a 4.6.
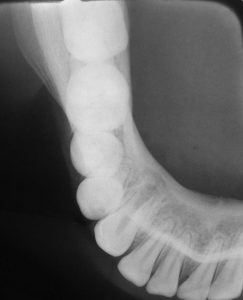
Fig. 9C. Radiografía oclusal donde se aprecia el engrosamiento en vestibular, con neoformación ósea en «capas de cebolla», arriba a la izquierda de la foto.
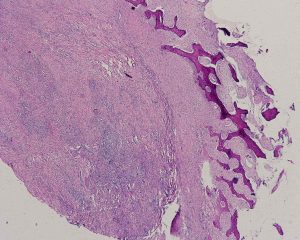
Fig. 9D. Corte histopatológico correspondiente al niño de las imágenes anteriroes, dondes se observa a la derecha trabéculas de hueso esponjoso, más o menos paralelas, y al centro e izquierda tejdi conjuntivo fibroso con focos de células inflamatorias. Tinción HE, aumento original, 40X.

Fig. 9E. Mayor aumento con trabécula de hueso y tejido conjuntivo fibroso, con manojos de fibras colágenas e infiltrado mononuclear.Tinción HE, aumento original, 100X.
Osteo-radionecrosis
Esta era o es una complicación del tratamiento con radioterapia de cáncer de cabeza y cuello, hoy en día poco frecuente de observar, debido a las mejores terapias y medidas preventivas que se toman hoy en día. El hueso irradiado presenta cambios por hipoxia, que ocasiona destrucción de los osteocitos, además altera la microcirculación y el hueso va a presentar hipocelularidad e hipovascularización. La osteoradionecrosis es el resultado de la necrosis de dicho hueso, y es probable que no sea necesario la presencia de infección. La zona más frecuentemente comprometida es el cuerpo de la mandíbula, por razones lógicas, ya que es donde el hueso presenta corticales más compactas y por lo tanto donde más fácilmente puede desarrollarse. Clínicamente puede observarse características propias de la osteomielitis crónica, con fístulas, secuestro, dolor vago o intenso, ulceración y puede incluso llegar a fractura patológica. En la radiografía se observa áreas radiolúcidas de límites difusos, con zonas a veces más radio- opacas. El principal factor que desencadena esta alteración es la dosis de radiación (poco riesgo con dosis menores de 6500 rad y mayor cuando excede 7500 rad), pero también depende de la cantidad de hueso irradiado y la proximidad. El riesgo que se produzca esta necrosis aumenta por la presencia de dientes, trauma en el hueso, enfermedad periodontal y si el paciente además está con quimioterapia. Es sabido que los pacientes irradiados que deben realizarse extracciones están en mayor riesgo, por lo tanto antes de iniciarse la radioterapia y/o quimioterapia, todo paciente oncológico debería realizarse un control dental y eliminar cualquier posible foco de infección a nivel dentario o gingival y colocarlo en un plan de prevención y tratamiento mediante reforzameinto de técnica de cepillado, utilización de fluoruros, etc.

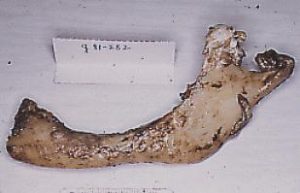
Fig. 10. Mandíbula que presentaba osteoradionecrosis. Especialmente en el cuerpo mandibular se observa coloración cafesosa, indicativa de necrosis.

Fig. 11. Dientes y hueso alveolar perdidos en paciente irradiada.
Referencias Bibliográficas
- Silverman S. Oral Cancer. American Cancer So., 2nd ed., New York. 1985:73-76.
- Neville BW, Damm DD, Allen CM, Bouquot JE. Oral & Maxillofacial Patholog y. Saunders, Philadelphia, 1995:118.
Retroalimentación
1. ¿ Qué sinónimos conoce de osteomielits de Garré?
2. ¿ Qué factores condicionan la aparición de osteoradionecrosis?
CICLO DE PRACTICA V:
Alvéolo Seco
Posterior a la extracción de un diente es posible que se produzca esta desagradable compliación, tremendamente dolorosa, y que hemos decidido incluirla aquí teniendo presente que no es propiamente una osteomielitis desde el punto de vista clínico. Esta alteración se produce por que el coágulo formado en el sitio de la extracción se pierde o es de una magnitud insuficiente, quedando las paredes del alvéolo dentario denudadas. Esta pérdida del coágulo es debido a lisis de la fibrina, y en la cual ocurre formación de quininas (potentes mediadores del dolor). La fibrinolisis que se produce puede ser por trauma local, estrógenos (presentes en anticonceptivos), sustancias bacterianas tales como pirógenos bacterianos, productos derivados del tabaco. Se sabe que la alveolitis seca es más común en fumadores, en mujeres utilizando anticonceptivos, se presenta ante trauma local en cirujanos jovenes, inexpertos, extracciones traumáticas, extracciones realizadas en presencia de infecciones (pacientes con pericoronaritis). La zona más frecuente donde ocurre es en los molares inferiores, especialmente el tercer molar, alrededor de los 20 a 40 años, cuando la mayoría acude a extracción de dicho molar. El diagnóstico es muy fácil de hacerlo, ya que el alvéolo presenta una aspecto típico con las paredes muy dolorosas de color amarillento, generalmente existe halitosis, y los signos y síntomas pueden durar entre uno y dos meses.
El tratamiento debe ser la limpieza de la zona, previa radiografía para descartar posible resto radicular u otro cuerpo extraño, y colocar gaza yodoformada con eugenol, la cual debe cambiarse cada 24 hrs, los primeros tres días y después cada 2 a 3 días, hasta que el tejido de granulación cubra el hueso. No se debe hacer biopsia. Existe mucha controversia con respecto al manejo inmediatamente despues de la extraccion para prevenir la alveolitis seca (puede consultar referencias de Vezeau y Alexander para aclarar algo el tema.
Referencias Bibliográficas
- Neville BW, Damm DD, Allen CM, Bouquot JE. Oral & Maxillofacial Pathology. Saunders, Philadelphia, 1995:119.
- Vezeau PJ. Dental extraction wound management: medicating postextraction sockets. J Oral Maxillofac Surg 2000; 58:531-537.
- Alexander RE. Dental extraction wound management: a case against madicating postextractions sockets. J Oral Maxillofac Surg 2000;58:538-551.
Retroalimentación
1. ¿Qué factores favorecen el desarrollo de alveolitis seca?
2. ¿Qué podría encontrarse en la histopatología de cortical de un alvéolo seco?
Mis opiniones acerca de esta Unidad
¿Algún comentario?, escriba a:Dr. Benjamín Martínez R.