| TEMA | ASPECTOS CLINICOS DE LA CARIES |
| TIEMPO APROXIMADO | 45 MINUTOS |
| AUDIENCIA | Alumnos CURSO CARIOLOGIA3er año, Odontología, U Mayor |
| INSTRUCTORES | Nelsyn Vera Verdi, (Alumna 4° año, Odontología, U Mayor, 2005)Dr. Benjamín Martínez R. |
- Racional.
- II. Objetivos Terminales
- III. Objetivos Especificos
- IV. Test Inicial.
- Ciclo de Práctica I.
- Ciclo de Práctica II
- Ciclo de Práctica III
- Ciclo de Práctica IV
- Ciclo de Práctica V
- Ciclo de Práctica VI
- V. Test Final.
I. RACIONAL
La caries es una enfermedad infecciosa transmisible y multifactorial, a la cual el odontólogo estará permanentemente enfrentado. Por esto, es indispensable conocer e identificar los aspectos clínicos que tiene la caries, para así poder realizar un buen diagnostico de la enfermedad que aqueja a nuestro paciente.
II. OBJETIVOS TERMINALES
El alumno será capaz de reconocer los distintos tipos de caries mediante el aspecto clínico que presenten y utilizando los distintos métodos de diagnostico.
III. OBJETIVOS ESPECIFICOS
El alumno será capaz de:
- Aplicar los conocimientos adquiridos a la clínica
- Reconocer los distintos tipos de caries y clasificarlos.
- Conocer los signos y síntomas de la lesión cariosa
- Conocer y aplicar los métodos diagnóstico.
- Reconocer las caries cervicales.
CICLO DE PRACTICA I
GENERALIDADES
La cariología es una disciplina nueva, basada en fundamentos científicos sólidos. Esto nos permite desarrollar un razonamiento clínico para enfrentar a los pacientes.
Razonamiento clínico:
- Acumulación de información diagnóstica.
- Se establece un tratamiento gracias a los resultados obtenidos.
- Se solicitan exámenes complementarios, si los datos obtenidos de la anamnesis y el examen físico son insuficientes.
Exámenes complementarios:
- Radiográficos
- Salival
- Microbiológico
- Valoración de la dieta
Con todo esto podemos llegar a un diagnóstico. Es a través del conocimiento de los componentes de una enfermedad, manifestados en signos y síntomas que nosotros podemos diagnosticarla.
Finalidad del diagnóstico
- Determinar la presencia de la enfermedad y su extensión.
- Permite la elección del tratamiento adecuado
- Vigila el curso de la enfermedad y la efectividad del tratamiento
- Determina la presencia de factores que favorezcan el establecimiento y progresión de la enfermedad.
- Clasifica pacientes con la enfermedad en distintas poblaciones y evalúa la efectividad de medidas preventivas en la población base.
La historia clínica debe organizarse de la siguiente manera:
- Datos personales del paciente
- Motivo de la consulta
- Antecedentes personales.
- Historia sistémica
- Historia sistémica
- Historia odontológica
- Registro de hidratos de carbono en la dieta
- Examen bucal y del sistema estomatognático.
Cuadro Riesgo de Caries:
| Riesgo Cariogénico | Categoría por edad de los pacientes | |
| Niños/Adoloescentes | Adultos | |
| Bajo | No presentar lesiones el último añoPuntos o fisuras poco profundas.Uso correcto de Flúor.Visitas dentales regulares | No presentar lesiones los últimos tres añosRestauraciones adecuadasBuena higiene oral.Viisitas dentales regulares. |
| Moderado | Una lesión el último añoFosas y fisuras profundasHigiene oral regularUso inadecuado de Flúor
Lesiones de “mancha blanca” o zonas radiolúcidas interproximales Visitas dentales irregulares. Tratamiento ortodoncico. |
Una lesión los últimos tres añosRaíces expuestasHigiene oral regularLesiones de “mancha blanca” o lesiones interproximales radiolúcidas
Visitas dentales regulares Tratamiento ortodoncico |
| Alto | Dos o más lesiones el último añoCaries en caras libresAlto número de S. MutansFosas y fisura profundas
No exposición al Flúor Mala higiene oral Frecuente ingesta de sacarosa Visitas dentales irregulares Inapropiado uso de biberón en niños. |
Más de dos lesiones en los últimos tres añosExperiencia pasada de caries radicularAlto número de S. MutansFosas y fisuras profundas
Mala higiene oral Alta ingesta de sacarosa Uso inadecuado de Flúor Visitas dentales irregulares Flujo salival bajo |
Luego de la anamnesis viene el exámen clínico. Este nos permite observar atentamente la caries en todas sus etapas, lo que se hace mediante 2 formas:
- Criterio de evaluación visual (cambio de coloración y textura)
- Criterio de evaluación táctil (cambio de textura superficial). Debe examinarse suavemente para no romper superficies de remineralización con una sonda de caries nueva, para comprobar el cambio de textura, eliminar placa bacteriana que cubra la lesión y verificar la pérdida de estructura dentaria en caso de cavitación.
La caries es una enfermedad sumamente dinámica, que se caracteriza por períodos de disolución y de deposito de sales minerales. El resultado de este proceso a través del tiempo es la lesión cariosa. Si predomina el proceso de desmineralización, podemos llegar a la cavitación. Si predomina el proceso deremineralización, se detiene el avance de la lesión.
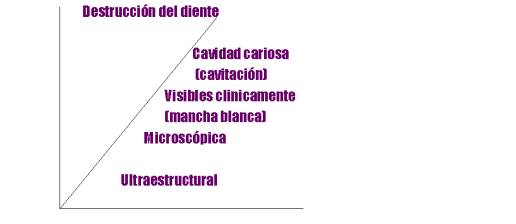
Susceptibilidad a Caries
| Piezas Dentarias |
| 1ros molares superiores e inferiores |
| 2dos molares superiores e inferiores |
| 2dos premolares superiores |
| 1er premolar superior y 2dos premolares inferiores |
| Canino superior y 1er premolar inferior |
| Incisivo central, lateral y caninos inferiores. |
| Superficie Dentaria. |
| Superficies oclusales |
| Superficies mesiales |
| Superficies distales |
| Superficies vestibulares |
| Superficies linguales |
Referencias Bibliograficas
- Barrancos Mooney. Operatoria Dental. 3 ed. Panamericana. 1999. cap 8
- Clifford M. Sturdevant. Operatoria Dental. 3 ed. Harcourt Brace. 1999. cap 3 y 5.
- I. Urzua, F. Stanke. Nuevas estrategia en cariología, Factores de riesgo y tratamiento. 1999
- Seif. Cariología prevención, diagnóstico y tratamiento contemporáneo de la caries dental. 1 ed. Atualidades médico odontológicas Latinoamérica, C.A. 1997. cap 1,11.
- Anders Thylstrup. When Is Caries Caries, and What Should We Do About It?. Quintenssence International. 1996; 29(9): 594-598.
- http://virtual.unal.edu.co/cursos/odontologia/52335/capitulos/cap2/26.html#Progresion
Retroalimentación
1.- ¿Qué características debe tener la sonda de exploración?
2.- ¿Cuáles son las piezas dentarias más susceptibles a caries? ¿Por qué?
CICLO DE PRACTICA II
CLASIFICACION CLINICA
Existen diferentes parámetros, tanto para reconocer la patología y categorizarla, como para la toma de decisión de tratamiento más adecuado. De esta manera se clasifica de acuerdo a:
1. Evolución:
- Aguda: caries dental que generalmente avanza rápidamente con una lesión pardo claro o gris de consistencia caseosa. Puede haber exposición pulpary sensibilidad dental.

- Crónica: caries dental generalmente de adultos caracterizada por un curso lento y prolongado, número relativamente pequeño de dientes afectados, punto de entrada relativamente grande, color marrón oscuro de la dentina descalcificada, lesión apergaminada, depósito de dentina secundaria y repercusión tardía sobre la pulpa.
- Detenida: caries dental que se hace estática o estacionaria y no muestra tendencia marcada a seguir avanzando.
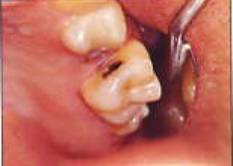
2. Profundidad:
- Incipientes
- Superficiales
- Medias
- Profundas
- Penetrantes
3. Historia:
- Primaria: en superficie sana.
- Secundaria: en zonas con previa restauración.
- Recidivante: en bordes de la restauración
- Residual: bajo la restauración por falta de eliminación completa de caries.

4. Compromiso Tisular: de acuerdo a la fisiopatología y a la extensión que haya alcanzado la lesión o al tejido que se encuentre afectando:
- Esmalte
- Dentina
- Cemento
5. Localización: de acuerdo al sitio donde este localizada la lesión en el diente:
- Fosas y Fisuras: primera zona y más sensible para la colonización de la caries.
- Superficies lisas: son las zonas menos favorables para la formación de placa bacteriana. Las zonas proximales son especialmente propensas a la caries debido a la mayor protección que tiene la placa.
6. Otro tipo de Caries:
- Radiación: destrucción de tipo carioso de la sustancia del diente asociada con xerostomía y producida por rayos X usados con fines terapéuticos. La lesión se parece a la desmineralización y empieza en la zona cervical del diente.
- Del Biberón: Se produce por el contacto de bebidas azucaradas con los dientes. Son rápidamente progresivas y muy destructivas. Comienza destruyendo el esmalte y avanza rápidamente destruyendo la dentina y provocando la pérdida del diente que se rompe por el cuello dentario. Las caries en un principio se aprecian como manchas de color blanco que van haciéndose amarillentas y se van extendiendo y haciendo cada vez más oscuras. Estas manchas aparecen en la cara lingual de los incisivos centrales superiores, avanzan rodeando al diente como un anillo, hasta acabar decapitando el diente, quedando solamente la raíz de la pieza. Afecta a los incisivos superiores, primeros molares superiores e inferiores.
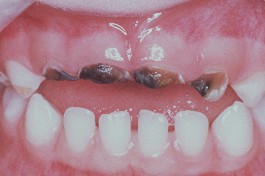
- Rampante: corresponden a las caries del biberón, pero además se ven afectados los incisivos inferiores, que están protegidos por la lengua, el labio inferior y aquí también actúa el efecto limpiador de la saliva que viene de las glándulas salivales sublinguales.

REFERENCIAS BIBLIOGRAFICAS:
- Barrancos Mooney. Operatoria Dental. 3 ed. Panamericana. 1999. cap 8
- Clifford M. Sturdevant. Operatoria Dental. 3 ed. Harcourt Brace. 1999. cap 3 y 5.
- I. Urzua, F. Stanke. Nuevas estrategia en cariología, Factores de riesgo y tratamiento. 1999
- Seif. Cariología prevención, diagnóstico y tratamiento contemporáneo de la caries dental. 1 ed. Atualidades médico odontológicas Latinoamérica, C.A. 1997. cap 1,11.
- Anders Thylstrup. When Is Caries Caries, and What Should We Do About It?. Quintenssence International. 1996; 29(9): 594-598.
- http://virtual.unal.edu.co/cursos/odontologia/52335/capitulos/cap2/26.html#Progresion
- http://www.pulevasalud.com/subcategoria.jhtml?ID_CATEGORIA=101561&RUTA=1-747-380-101703-101561&ABRIR_SECCION=747
- http://sciweb.hfcc.net/biology/jacobs/micro/caries/caries.htm
RETROALIMENTACION
1.- ¿Cómo clasificaría la caries?
2.- ¿Qué es la caries rampante?
CICLO DE PRACTICA III
CARACTERISTICAS CLINICAS
Observaciones clínicas sugieren que las lesiones de caries pueden ser detenidas en cualquier etapa de su desarrollo con mayor éxito cuando aún es una mancha blanca. Las cavitadas también se pueden inactivar. Para lograrlo, se requiere la eliminación de la placa bacteriana en forma permanente y de la aplicación de flúor tópico.
Se puede determinar si la caries está activa o detenida examinando la lesión. Así, vamos a encontrar que:
- Esmalte – Oclusal, Proximal:
- Mancha blanca activa: opaca, rugosa
- Mancha blanca inactiva: brillante, lisa.
- Dentina – Radicular:
- Activa: decolorada y blanda
- Inactiva: marrón, dura y lisa.
Se puede observar una lesión que tiene el aspecto de detenida, pero este parámetro no es concluyente, también hay que tocarla. Se considera una lesión mixta a aquella que tiene sitios activos e inactivos, que se considerará como activa al realizar el tratamiento.
Actualmente se utiliza el criterio de actividad e inactividad para el diagnóstico de la lesión cariosa. Antiguamente se utilizaban otros parámetros de carácter físico, como:
- Localización
- Tamaño
- Presencia o Ausencia de cavitación
- Profundidad de penetración
- Índice COP.
Actualmente estos criterios se siguen usando, pero los de mayor uso son los de actividad e inactividad.
Criterio de actividad e inactividad de la lesión de caries (Miller 1959)
| Activa | Inactiva | |
| Color | Clara | Oscuro (café) |
| Consistencia superficial | Blanda | Lisa/dura |
| Dolor | Con sensibilidad (frío- azúcar- ácido) | Sin sensibilidad |
| Edad | Jóvenes | Adultos |
| Progresión | Rápida progresión | Lenta progresión |
| Superficie | Opaca | Brillante |
| Tipo de dentina bajo la lesión | Dolorosa Descalcificada | Esclerótica Pigmentada |
| Ubicación | Hacia gingival | Oclusal |
| pH | 4,9 | 5,7 |
| Presencia de placa bacteriana | + | – |
| Permeabilidad | + | – |
NUEVO CRITERIO DE DIAGNÓSTICO DE CARIES (visual y táctil)
0 Sana: Translucirse y textura de esmalte normal.
1 Caries Activa (superficie intacta): superficie de esmalte blanquecina, opaca, rugosa, cubierta con placa, sin pérdida de sustancia. Cara libre, a 1mm del margen gingival. Surcos y fisuras, morfología normal, lesión a lo largo de las paredes del surco.
2 Caries Activa (superficie discontinua): mismo criterio que 1. Defecto de superficie, microcavitación en esmalte solamente. No hay piso blando.
3 Caries Activa (cavitación): esmalte y dentina cavitada visiblemente, superficie cavitada blanda. Puede o no haber compromiso pulpar.
4 Caries Inactiva (superficie intacta): superficie de esmalte blanquecina o cafesosa, oscura. Esmalte brilloso, duro y liso, sin pérdida de sustancia. Cara libre, hacia oclusal. Surcos y fisuras, morfología normal, lesión a lo largo de las paredes del surco.
5 Caries Inactiva o Detenida: mismo criterio que en 4. Defecto de superficie, microcavitación en esmalte solamente. No hay piso blando.
6 Caries Inactiva (cavidad): esmalte y dentina cavitados visiblemente, superficie de la cavidad brillante y dura a la exploración. No hay compromiso pulpar.
7 Obturada (sana)
8 Obturada más Caries activa: lesión cariosa pude o no estar cavitada.
9 Obturada más Caries inactiva: lesión cariosa puede o no estar cavitada.
El problema es como diferenciar un surco por ejemplo, que puede estar sano pero teñido, con un surco en clasificación 1 o 4. Hay que utilizar todo lo que conocemos acerca del paciente, nivel de riesgo cariogénico, dieta, higiene, etc, para realizar un diagnóstico diferencial.
Para validar este diagnóstico basado en la visión y el tacto, y en caso de que la pieza deba ser extraída, se pueden usar diversos métodos histológicos, histoquímica, microscopía electrónica, microradiografía, microbiología, química, bioquímica.
Características diferenciales de lesiones activas e inactivas en dentina
| Autor | Activa | Inactiva |
| Histoquímico McGregor | Tinción con Rojo Metil | No se tiñe |
| Histológico – HistoquímicoMiller, Massier | Permeable a isótopos tinción conninhydrin, alisaría, rojo metil | Impermeable no se tiñe |
| Microbiológico Parikh | superficie infectada | Superficie no siempre infectada |
| Bioquímic, Young, Massier | Más resistente a enzimasproteolíticas |
Todas estas tinciones nos indican que hay destrucción, que estamos frente a una caries activa.
En el examen microbiológico, en la caries activa podemos ver una superficie infectada, con microorganismos vivos o muertos en distintas cantidades. En caries radiculares, siempre hay presencia de actinomyces. La idea es que en la caries activa la cantidad de microorganismos es mayor que en la caries inactiva.
Lesiones de Caries Mixtas
Contienen elementos de lesiones de caries activas e inactivas, y para efectos de tratamiento se consideran lesiones de caries activas. Estas lesiones reflejan la naturaleza dinámica del proceso carioso ya que dependen de los factores locales que la rodean para inactivarse.
Caries Hipócrita o Escondida
Se cree que es debido al gran uso de flúor en el último tiempo, el que provoca una mineralización tan efectiva en la superficie del esmalte que el daño se obtiene a nivel de la subsuperficie. En ella se observa una superficie oclusal intacta, un cambio de coloración poco evidente de la pieza afectada.Radiográficamente, muestra gran lesión dentinaria muy profunda, por lo que la radiografía es vital para el diagnóstico.
Tratamiento
Se debe hacer un diagnóstico correcto de las lesiones cariosas diferenciando sus etapas, ya que esto es la base para la elección del tratamiento. Por lo que:
§ Pieza sana ® nada.
§ Pieza con lesión:
o Inactiva = solo se controla, a lo más se puede fluorar.
o Activa
§ mancha blanca ® fluoración y control
§ lesión más avanzada ® abrir, eliminar y obturar.
§ Pieza obturada
o Sin defectos ® nada
o Con defectos ® evaluar reemplazo. Si en el exámen radiográfico se encuentra una caries activa, es mejor reemplazarla, no así si la obturación sólo produce tinciones, o si hay presencia de caries inactiva. En este caso se debe hacer un seguimiento.
Los pacientes con alto riesgo cariogénico deben consultar cada 3 meses a su dentista, los de riesgo medio deben consultar cada 6 meses, y los de bajo riesgo cariogénico deben visitar a su odontólogo cada 1 año.
Referencias Bibliográficas
- Barrancos Mooney. Operatoria Dental. 3 ed. Panamericana. 1999. cap 8
- Clifford M. Sturdevant. Operatoria Dental. 3 ed. Harcourt Brace. 1999. cap 3 y 5.
- I. Urzua, F. Stanke. Nuevas estrategia en cariología, Factores de riesgo y tratamiento. 1999
- Seif. Cariología prevención, diagnóstico y tratamiento contemporáneo de la caries dental. 1 ed. Atualidades médico odontológicas Latinoamérica, C.A. 1997. cap 1,11.
- Anders Thylstrup. When Is Caries Caries, and What Should We Do About It?. Quintenssence International. 1996; 29(9): 594-598.
Retroalimentación
1.- ¿Qué es una lesión mixta?
2.- En una pieza obturada, y con defectos, ¿cuál sería su conducta a seguir?
CICLO DE PRACTICA IV
CARIES INCIPIENTE
Los pacientes propensos a caries suelen tener sobre los dientes grandes acúmulos de placa, que hay que eliminar antes de la exploración clínica. En los dientes limpios y secos el primer indicio de caries en la superficie lisa de esmalte coronal es una mancha blanca. Estas lesiones suelen observarse en las superficies vestibulares y linguales de los dientes. Las manchas blancas son zonas opacas de color blanco gredoso que sólo aparecen al desecar (secar) la superficie dental, se denominan caries incipiente. Estas zonas de esmalte pierden su translucidez debido a la gran porosidad subsuperficial producida por la desmineralización. Una mancha blanca puede deberse a un factor distinto de caries, por lo que hay que saber realizar un diagnóstico diferencial. Estas manchas blancas pueden obedecer a:
- Cariogénicas, en proximal, márgenes cervicales, surcos y fisuras. Desaparecen al hidratarlas (humedecer el esmalte)
- Hipoplasias en la etapa pre-eruptiva y a están presentes, pueden encontrarse en toda la superficie coronaria, o en parte de ella. No se ve afectada por la sequedad y la humedad.
- Fluorosis de pre-erupción, se asocian a bajo riesgo de caries.
Una lesión incipiente tiene una textura superficial inalterable que no se detecta al pasar un explorador. Una lesión más avanzada desarrolla una superficie irregular más blanda que la del esmalte normal sin afectar. Si el esmalte blando y blanquecino puede desprenderse con un explorador es signo de caries activa. Las lesiones incipientes aparecen a veces en las radiografías como radiolucideces borrosas, limitadas al esmalte superficial.
La caries incipiente del esmalte puede remineralizarse. Las lesiones no cavitadas del esmalte conservan la mayor parte de la estructura cristalina original de los bastones, y los núcleos cristalinos corroídos actúan como centros para la remineralización. Clínicamente las lesiones detenidas (remineralizadas) forman manchas intactas pero de otro color, generalmente pardo o negruzco. Posiblemente este cambio de color se debe a restos orgánicos e iones metálicos atrapados en el interior del esmalte. Estas zonas de caries detenidas, manchadas y remineralizadas están intactas y son más resistentes que el esmalte sano adyacente a los ataques cariosos posteriores. No deben restaurarse a no ser por razones estéticas.
Características Clínicas del Esmalte normal y el Esmalte alterado.
| Hidratado | Desecado | Textura superficial | Dureza superficial | |
| Esmalte normal | Translúcido | Translúcido | Lisa | Duro |
| Esmaltehipocalcificado | Opaco | Opaco | Lisa | Duro |
| Caries incipiente | Translúcido | Opaco | Lisa | Blando |
| Caries activa | Opaco | Opaco | Cavitada | Muy blando |
| Caries detenida | Opaco, oscuro | Opaco, oscuro | Irregular | Duro |
Implicaciones Clínicas de las Lesiones del Esmalte.
| Placa | Estructura del esmalte | TratamientoAntimicrobiano | Tratamiento restaurador | |
| Esmalte normal | Normal | Normal | No indicado | No indicado |
| Esmaltehipocalcificado | Normal | Anormal, pero no debilitada | No indicado | Sólo por razones estéticas |
| Caries incipiente | Patógena | Porosa, debilitada | Si | No indicado |
| Caries activa | Patógena | Cavitada, muy débil | Si | Si |
| Caries detenida | Remineralizada, fuerte | Remineralizada, fuerte | No indicado | Sólo por razones estéticas |
Referencias Bibliográficas
- Barrancos Mooney. Operatoria Dental. 3 ed. Panamericana. 1999. cap 8
- Clifford M. Sturdevant. Operatoria Dental. 3 ed. Harcourt Brace. 1999. cap 3 y 5.
- I. Urzua, F. Stanke. Nuevas estrategia en cariología, Factores de riesgo y tratamiento. 1999
- Seif. Cariología prevención, diagnóstico y tratamiento contemporáneo de la caries dental. 1 ed. Atualidades médico odontológicas Latinoamérica, C.A. 1997. cap 1,11.
- Anders Thylstrup. When Is Caries Caries, and What Should We Do About It?. Quintenssence International. 1996; 29(9): 594-598.
Retroalimentación
1.- ¿Cómo trataría una caries de esmalte incipiente?
2.- ¿ A qué se debe el cambio de color en las lesiones detenidas?
CICLO DE PRACTICA V
CARIES DENTINARIA
La caries de la dentina también se puede clasificar en caries aguda, de avance rápido y caries crónica, de avance mucho más lento. La primera posee un aspecto blanco amarillento y consistencia blanda. La segunda es dura, más resistente y de color amarillo oscuro o marrón.
Cuando el proceso de caries alcanza el límite amelodentinario, se extiende lateralmente a causa de la presencia de una mayor cantidad de tejido orgánico a ese nivel.
El proceso se inicia por una desmineralización de la dentina, lo que a su vez provoca una reacción de defensa en la parte más alejada del ataque. Mientras la lesión no llegue a una proximidad de la pulpa de 0,75mm, no se producirán reacciones pulpares importantes. La defensa consiste en una remineralización y obliteración de la luz de los conductillos por un precipitado de sales cálcicas. Si el avance hacia la pulpa llega a las cercanías de la cámara pulpar, se forma dentina terciaria o de reparación frente al avance de la lesión. Si el ataque continúa y actúan directamente sobre el tejido pulpar destruyendo a losodontoblastos y formando un absceso.
La caries produce una serie de respuestas dentinarias como dolor, desmineralización y remineralización. A veces puede experimentar episodios dolorosos de corta duración durante la fases iniciales de la caries dentinaria. Estos dolores se deben a la estimulación del tejido pulpar por el movimiento de líquido a través de túbulos dentinarios que han quedado expuestos al entorno bucal como consecuencia de la cavitación.
CARIES PROFUNDA Y CARIES PENETRANTE
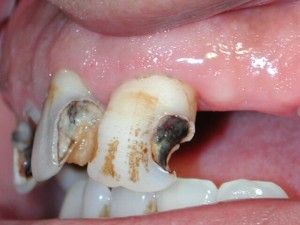
Fig.11. Caries dentinarias profundas, mesiales en incisivos y canino.
Si la invasión bacteriana de la dentina se aproxima a la pulpa, penetra en ésta toxinas e incluso algunas bacterias, provocando una inflamación de los tejidospulpares. Se cree que la inflamación pulpar inicial se manifiesta clínicamente por episodios dolorosos agudos de unos pocos segundos en respuesta a la estimulación térmica. Una respuesta dolorosa breve al frío es indicio de pulpitis reversible o hiperemia pulpar. La pulpitis reversible, es una inflamación limitada de la pulpa de la que el diente puede recuperarse si se elimina a tiempo la caries que produce la irritación. Cuando la pulpa se inflama con mayor intensidad, los estímulos térmicos producen un dolor que continúa después de cesar el estímulo. Este patrón clínico sugiere la existencia de una pulpitis irreversible, de la que la pulpa probablemente no se recuperará tras la eliminación de la caries. En este punto ya nos estamos enfrentando a una caries penetrante. Normalmente para salvar el diente hay que proceder a la extirpación pulpar y al tratamiento endodóncico además de restaurar el diente. Un dolor continuo y palpitante sugiere la presencia de una necrosis pulpar parcial o total, que sólo puede tratarse mediante endodoncia o extracción. Aunque estas características clínicas son útiles como elementos de referencia para el tratamiento pulpar conviene recordar que los síntomas pulpares son muy variables y no siempre indican las condiciones histológicas de la pulpa dental.
Factores que influyen en el diagnóstico y pronóstico:
- Edad: Es importante debido al desarrollo que tienen los dientes que vamos a tratar. En un diente permanente joven tenemos normalmente ápices que no están formados y cámaras pulpares y conductos radiculares amplios. Esto debido a que en un diente permanente joven hay escasa aposición de dentina fisiológica secundaria y además como no han estado muy expuestos a caries no hay formación de dentina terciaria. Esto nos entrega un aporte sanguíneo suficiente y una pulpa joven, vital, que tiene mucha capacidad de reparación.
- Estado de salud general: Si comparamos a un paciente diabético con un paciente sano, en cualquier herida del cuerpo el paciente sano repara mejor, y esto es un elemento diagnóstico que va a influir en el pronóstico y en el plan de tratamiento que elaboremos.
- Nivel socio económico cultural
- Estado de salud bucal: Tenemos que ver en qué estado se encuentra el paciente; si es desdentado parcial, si tiene más caries o tiene policaries,etc…
- Historia de dolor: Tenemos que ver si:
- No hay dolor pulpar: Podría deberse a necrosis, y de ser así podría haber dolor a la percusión, pero no dolor espontáneo. También podría deberse a que el nivel de inflamación pulpar es subclínico, porque nunca va a haber nada de inflamación.
- Hay dolor pulpar: y puede ser un dolor provocado que cede rápido o que permanece y aumenta con el calor o un dolor espontáneo.
- Dolor provocado que cede rápido: cuando por ejemplo a la persona no le duele, pero al tomar un vaso de agua siente dolor, y este dolor cede rápido podemos pensar en un daño pulpar en el límite de lo reversible, que podría recuperarse, pero hay que ser muy cautelosos en relación a si vamos o no a hacer un tratamiento de caries profunda porque podría reparar, pero también podría no hacerlo.
- Dolor espontáneo o dolor provocado que permanece y aumenta con el calor: aquí el daño es declaradamente irreversible, tenemos que pensar en endodoncia por que va a ser muy difícil que se repare la pulpa.
§ Aspecto clínico y ubicación de la lesión
§ Vitalidad pulpar: Es otro elemento que nos ayuda a hacer el diagnóstico. Hay tres maneras de determinar la vitalidad pulpar:
- Temperatura
- Electricidad o vitalometría eléctrica
- Corte dentinario
La que más se ocupa es la vitalometría por temperatura, usando cloruro de etilo, que se aplica sobre el esmalte, y este cloruro de etilo al producir fríotracciona los fluidos dentarios y a los odontoblastos, produciendo dolor. Es el más certero, pero de todos modos la vitalidad pulpar tiene muchos factores de distorsión: en dientes permanentes jóvenes muchas veces las fibras nerviosas están inmaduras, y entonces al medir vitalidad pulpar, muchas veces nos da resultado negativo y el diente en realidad está vital, por lo tanto es un falso negativo, por que el diente aparece como que está muerto pero en realidad está vital. El shock pulpar es otro factor de distorsión (además de la edad del diente). Cuando el diente ha recibido un golpe, está traumatizado muchas veces se produce hiperemia pulpar, que enmascara la vitalidad pulpar, generando otro falso negativo, es decir la pulpa está vital pero nuestra reacción es negativa, es decir no duele.
Para realizar el diagnóstico se utililizan radiografías: las periapicales y las bite wing. En las periapicales vamos a ver principalmente el periápice y cuando tenemos una lesión radiolúcida en el periápice quiere decir que la infección traspasó el límite de la raíz y que llegó al ligamento y al hueso probablemente, entonces en esa zona habría una inflamación, por lo tanto si yo golpeo el diente desde la corona hacia la raíz estoy estimulando la zona dolorosa. La lesión se produce porque hubo necrosis pulpar y la infección se trasladó hasta aquí. En los dientes permanentes jóvenes los periápices cuando están inmaduros, es decir no formados, nos entrega un buen pronóstico en el tratamiento no convencional de la caries, por el hecho del adecuado aporte sanguíneo. En la radiografía bite wing vamos a ver la extensión de la lesión cariosa.
Tratamientos no convencionales:
- Recubrimiento indirecto en un paso
- Recubrimiento indirecto en varios pasos
- Recubrimiento indirecto
- Pulpotomía parcial
- Pulpotomía total(endodoncia), se hace cuando no hay posibilidad de reparación.
REFERENCIAS BIBLIOGRAFICAS
- Barrancos Mooney. Operatoria Dental. 3 ed. Panamericana. 1999. cap 8
- Clifford M. Sturdevant. Operatoria Dental. 3 ed. Harcourt Brace. 1999. cap 3 y 5.
- I. Urzua, F. Stanke. Nuevas estrategia en cariología, Factores de riesgo y tratamiento. 1999
- Seif. Cariología prevención, diagnóstico y tratamiento contemporáneo de la caries dental. 1 ed. Atualidades médico odontológicas Latinoamérica, C.A. 1997. cap 1,11.
- Anders Thylstrup. When Is Caries Caries, and What Should We Do About It?. Quintenssence International. 1996; 29(9): 594-598.
RETROALIMENTACIÓN
1.- ¿Qué fibras nerviosas conducen el dolor pulpar?
2.- ¿Cuál es el efecto del cloruro de etilo?
CICLO DE PRACTICA VI
CARIES RADICULAR
La Caries Radicular es un proceso que involucra primero al cemento, aunque en algunos casos comienza en la dentina. En ambos hay perdida de minerales y perdida de proteínas (proteolisis) en la caries radicular.
La caries radicular, por definición, ocurre en la raíz del diente. Algunos investigadores hacen una distinción entre la caries radicular que se origina totalmente en la superficie radicular y la caries que se extiende desde al superficie coronal hacia la radicular. El termino de “primaria” se usa para referirse a la caries radicular que se presenta en ausencia de una restauración. Caries radicular secundaria o recurrente, es la que ocurre adyacente a una restauración existente.
Investigaciones clínicas concuerdan en que la caries radicular puede ocurrir en cualquier lugar de la superficie radicular. Pero al observar una lesión radicular en el área de la unión del cemento con el esmalte, produce una gran controversia debido a que no se sabe si el inicio de esta caries ocurrió en la corona o en la raíz del diente.
La caries radicular es más frecuente que sea supragingival. La localización de la caries radicular se asocia con la edad y la recesión gingival. Esto es consecuente con el concepto que la caries radicular ocurre adyacente a la cresta gingival donde hay acumulación de placa, esto debido a que la superficie radicular es menos uniforme y permite que se forme fácilmente la placa si no existe una higiene bucal adecuada. Esta lesión se encuentra predominantemente en las superficies proximales (mesial y distal), continuándose hacia la cara libre de la pieza.
Primero la caries radicular tiende a extenderse a lo largo de la unión del cemento con el esmalte, por la superficie radicular. Las lesiones radiculares más avanzadas se extienden hacia la pulpa.
Signos Clínicos de Caries Radicular.
El diagnóstico clínico es un reconocimiento de la enfermedad por sus características, signos y síntomas. Este proceso es imperfecto debido a variaciones, tanto individuales de cada paciente como de la interpretación que hace el clínico.
Lo que más comúnmente se usa en clínica para la descripción de los signos de las caries radiculares es la vista (color, contorno, superficie cavitada) y el tacto (textura superficial). Las caries radiculares no manifiestan sintomatología clínica aunque puede presentarse dolor en las lesiones avanzadas.
A pesar de que no se puede demostrar la correlación entre el color de la lesión radicular y la caries activa, hay un acuerdo unánime de que la decoloración de la superficie radicular es indicativo de la presencia de caries.
Clínicamente se comprueba que hay actividad de caries al explorar suavemente la superficie radicular con una sonda, para ver la textura de la lesión, determinando así la existencia o no de caries radicular.
Los métodos tradicionales de diagnostico visual y táctil, nos llevan a un diagnóstico correcto, pero no antes que la lesión esté en estados avanzados. Porque la diferencia fundamental en la caries coronal y radicular, es que es más fácil confirmar un diagnostico en los primeros estados de una caries en esmalte que en la superficie radicular usando el método visual y táctil.
Signos Clínicos utilizados para describir la Caries Radicular.
| Investigador | Localización | Visual | Táctil |
| Hazen et al., 1973 | En cualquier parte de la superficie de la raíz. | Lesión progresiva | Suave |
| Sumney et al.,1973 | En la superficie radicular debajo de la unión del cemento con el esmalte, pero sin involucrar al esmalte | Superficial, cavitaciónmal definida, usualmente decolorada | Reblandecido |
| Hix and O´Leary, 1976 | En la superficie radicular y puede o no puede involucrar al esmalte adyacente | Cavitación mejor establecida, decoloración. | Explorador libre insertado en un punto con moderada presión del dedo. |
| Banting et al., 1980 | En la unión cemento- esmalte o totalmente en la superficie radicular. | Discreta, decoloración mejor definida, área blanda | Explorador entra fácilmente y ofrece alguna resistencia al retiro. |
| Katz et al., 1982 | Totalmente confinado a la superficie radicular o envolviendo el esmalte socavado | Progresiva, lesión destructiva. | Blanda |
| Vehkalahti et al., 1983 | Mas de la mitad de la lesión se localiza en el cemento | Lesión | Blanda |
| Beck el al., 1985 | La mitad de la lesión se extiende apicalmente a la unión del cemento con el esmalte. | Lesión | Blanda y puede penetrarse fácilmente con el explorador. |
Las caries radiculares se observan con mayor frecuencia en el primer molar y en premolares inferiores, pero también se puede ver en otras zonas.
Los factores de riesgo de la caries radicular son:
- Edad, más en adultos mayores.
- Sexo, afecta con mayor frecuencia a hombres que a mujeres
- Higiene oral
- Enfermedad periodontal, exposición radicular
- Hiposialia (alteración en la secreción salival)
- Dieta
- Enfermedad sistémica, que se produzcan alteraciones en la respuesta inmune.
- También se puede ver favorecida por la utilización de prótesis parciales removibles y restauraciones mal ajustadas.
Para realizar el tratamiento se debe evaluar si la lesión es cariosa o no, estas últimas pueden ser anfracciones, erosiones, abrasiones, fractura y sensibilidad cervical.
Los materiales más utilizados para el tratamiento de las lesiones cervicales son el vidrio ionómero, la amalgama, vidrio ionómero mejorado con resina (vitremer), resina compuesta de micro-partícula y compomeros.
Referencias Bibliográficas
- Barrancos Mooney. Operatoria Dental. 3 ed. Panamericana. 1999. cap 8
- Clifford M. Sturdevant. Operatoria Dental. 3 ed. Harcourt Brace. 1999. cap 3 y 5.
- I. Urzua, F. Stanke. Nuevas estrategia en cariología, Factores de riesgo y tratamiento. 1999
- Seif. Cariología prevención, diagnóstico y tratamiento contemporáneo de la caries dental. 1 ed. Actualidades médico odontológicas Latinoamérica, C.A. 1997. cap 1,11.
- Anders Thylstrup. When Is Caries Caries, and What Should We Do About It?. Quintenssence International. 1996; 29(9): 594-598.
- D.W. Bating. Diagnosis and Production of Root Caries. Adv Dent Res. 1993; 7(2):80-86.
- David W. Banting, D.D.S., Ph.D. The Diagnosis of Root Caries. Journal of Dental Education. 2001, 65(10): 991-996.
- http://www.db.odont.lu.se/car/data/cariesser.html
Retroalimentación
1.- ¿Qué condición debe existir para que se desarrolle una caries radicular?
2.- ¿Qué son las anfracciones?
