UNIVERSIDAD MAYOR
FACULTAD DE ODONTOLOGIA
UNIDADES DE AUTO - APRENDIZAJE
|
TOPICO |
TUMORES ODONTOGÉNICOS |
|
TIEMPO APROXIMADO |
45 MINUTOS |
|
AUDIENCIA |
ALUMNOS CURSO PATOLOGÍA ORAL, Fac. Odontología, U Mayor |
|
INSTRUCTOR |
DR. BENJAMÍN MARTÍNEZ R. |
I. RACIONAL:
Los tumores odontogénicos (TO) se presentan exclusivamente en los maxilares y es deber del dentista conocerlos y diagnosticarlos. En ninguna otra facultad que no sea odontológica se estudian.
II. OBJETIVOS TERMINALES:
El alumno será capaz de reconocer y describir las principales características clínicas y radiográficas de los TO más frecuentes, e interpretar sus informes histológicos. Reconocerá las imagenes radiográficas de estos tumores y podrá sospechar su diagnóstico en algunos casos.
III. OBJETIVOS ESPECIFICOS:
A. Cognoscitivos
Reconocer las características
clínicas, radiográficas e histológicas de los
tumores
epiteliales (ameloblastoma, tumor dePindborg, tumor odontogénico
adenomatoide
y quiste de Gorlin), mesenquimáticos (fibroma, mixoma y
cementomas)
y mixtos (odontomasy fibromas ameloblástico).
CICLO DE PRACTICA I
Clasificación de los TO - Generalidades:
Los TO pueden clasificarse de acuerdo al tejido que les da origen (clasificación histogénetica) en : epiteliales, mesenquimáticos y mixtos. Pero también es importante su clasificación de acuerdo al comportamiento, que en los diferentes órganos se hace como benigno y maligno. Aquí utilizamos otro término, y es el de "localmente agresivo"; esta última característica es propia del ameloblastoma y mixoma y se debe a su capacidad para infiltrar los tejidos vecinos, sobre pasando los aparentes límites radiográficos.
Durante la odontogénesis hay infuencias ejercidas por el mesénquima sobre el epitelio; también de los odontoblastos hacia el epitelio interno del órgano del esmalte, y en el inicio de la formación de los tejidos duros del diente, hay un cambio de información entre dos tejidos; esto en general es lo que se conoce como inducción y ha sido observada en tumores odontogénicos, lo cual da origena la clasificación de tumores epiteliales con mínimo poder inductor (ameloblastoma, tumor odontogénico calcificante); y con gran poder inductor (fibroma ameloblástico y odontomas). De acuerdo a estos criterios, benignidad / malignidad y actividad inductiva, es la clasificación actual propuesta por la OMS, en la cual ha incluído el queratoquiste ahora con el nombre de “tumor odongénico queratoquístico”, también aparecen algunos otros cambios de nombres (tumor odontogénico quístico calcificante, para el quiste de Gorlin).
Clasificación de TO de la OMS, (2005)
1. Neoplasias y otros tumores relacionados con el aparato odontogénico
Tumores Malignos
Carcinomas odontogénicos (*)
Ameloblastoma metastatizante
(maligno) (*)
Carcinoma ameloblástico – tipo primario (*)
Carcinoma ameloblástico – tipo secundario (desdiferenciado),
intraóseo (*)
Carcinoma ameloblástico – tipo secundario (desdiferenciado),
periférico (*)
Carcinoma espino celular
intraóseo primario – tipo sólido
Carcinoma espino celular
intraóseo primario derivado de tumor odontogénico
queratoquístico
Carcinoma espino celular
intraóseo primario derivado de quistes odontogénicos
Carcinoma odontogénico de
células claras
Carcinoma odontogénico de células fantasmas
Sarcomas Odontogénicos
Fibrosarcoma
ameloblástico
Fibrodentino- y
fibro-odontosarcoma ameloblástico
Tumores Benignos
Epitelio odontogénico con estroma fibroso maduro sin ectomesénquima odontogénico.
Ameloblastoma
sólido
/ multiquístico
Ameloblastoma extraóseo /
tipo periférico
Ameloblastoma tipo
desmoplástico
Ameloblastoma tipo uniquístico
Tumor odontogénico
escamoso (*)
Tumor odontogénico epitelial calcificante
Tumor odontogénico
adenomatoide
Tumor odontogénico queratoquístico (ex-queratoquiste)1
------------------------------1 El término de tumor odontogénico queratoquístico sugerido por la OMS en su última publicación no me parece adecuado y no lo utilizamos en caso de tener que diagnosticar un caso seguimos prefiriendo el término de queratoquiste odontogénico.
------------------------------Epitelio odontogénico
con
ectomesénquima odontogénico, con o sin formación
de
tejido dentario duro.
Fibroma
ameloblástico
Fibrodentinoma ameloblástico
(*)
Fibro odontoma ameloblástico
(*)
Odontoma
Odontoma, tipo complejo
Odontoma, tipo compuesto
Odontoameloblastoma
Tumor
odontogénico quístico
calcificante
Tumor dentinogénico de
células fantasmas
Mesénquima y/o ectomensénquima odontogénico con o sin epitelio odontogénico
Fibroma
odontogénico (con abundante o escaso epitelio
odontogénico)
Mixoma odontogénico (mixofibroma)
Cementoblastoma
Lesiones relacionadas al hueso (**)
Fibroma
osificante
Displasia fibrosa
Displasias
óseas
Lesión
central de células gigantes (granuloma)
Querubismo
Quiste
óseo aneurismático
Quiste óseo simple
Otros tumores
Tumor neuroectodérmico melanótico de la infancia
-----------------------------------------------------
Quistes epiteliales (no fueron incluidos en la última clasificación, pero los mantenemos aquí por razones académicas) (**)
Quistes del desarrollo
Quiste gingival
del lactante (perlas de Epstein)
Queratoquiste odontogénico
(quiste primordial)
Quiste dentígero (folicular)
Quiste de erupción
Quiste periodontal lateral
Quiste gingival del adulto
Quiste odontogénico glandular,
sialo-odontogénico
Quistes No odontogénicos
Quiste del
conducto nasopalatino (canal incisal)
Quiste nasolabial (nasoalveolar)
Quistes Inflamatorios
Quiste radicular
Quiste apical y lateral
Quiste residual
Quiste paradental (inflamatorio
colateral, mandibular vestibular).
(*) Lesiones no tratadas en esta unidad, debe consultar algún libro, si quiere conocer más de ellas.
(**) Las neoplasias y otras lesiones relacionadas al hueso, y los Quistes de los maxilares son tratados en otras unidades.
En general, las características clínicas de la mayoría son inespecíficas aunque la edad y localización en algunos casos pueden ser de ayuda. Los tumores de este grupo considerados hamartomas se observan antes de los 30 años y detienen su crecimiento entre la segunda y tercera década (por ej.: los odontomas, el tumor odontogénico adenomatoide, y es antes de los 30 años cuando se presentan más frecuentemente). La región del ángulo, cuerpo y/o rama mandibular son los sitios de predilección de muchos tumores. Radiográficamente, zonas radiolúcidas y radiopacas orientan en favor de algunos diagnósticos, como también su aspecto radiolúcido multilocoulado o panal de abejas (ameloblastoma, mixoma). Finalmente, la histopatología es la que dará casi siempre el diagnóstico definitivo.
Algunos tumores de este grupo se clasifican como hamartomas, o sea lesiones compuestas de mezcla de tejidos normales para la zona en que se presentan y que se deben a anomalías en el desarrollo del tejido o sea serían tumores de origen en malformación de los tejidos dentarios, mientras que otros son francamente neoplasias, con crecimiento autónomo, y en otros existen controversias acerca de su naturaleza.
REFERENCIAS
BIBLIOGRAFICAS:
- Barnes L, Eveson JW, Reichart P, Sidransky D. Pathology
& Genetics. Head and neck tumors. WHO Classification of Tumors.
IARC press, Lyon, 2005, 284.
- Shafer, W.; Hine, M.; Levy, B.: Tratado de Patología Bucal.3ra.Ed., Edit Interamericana. México 1977., Pág. 253-287.
- Sciubba JJ, Fantasia JR, Kahn LB. Atlas of Tumor Pathology, Tumors and Cysts of the Jaw. AFIP, Washington, 3rd series, 2001.
RETROALIMENTACION
1. ¿Qué factores clínicos tienen más importancia en los TO para su diagnóstico ?
a) ulceración, tumoración,
dolor, edad y localización.
b) edad y localización
c) tamaño, forma, color,
superficie
d) sexo, raza
2. Nombre dos tumores odontogénicos con epitelio odontogénico y sin ectomesénquima.
a)
b)
3. Defina Hamartoma:
CICLO DE PRACTICA II
TUMORES ODONTOGENICOS EPITELIALES
Ameloblastoma:
Como se señala en la clasificación, hoy se reconocen cuatro variedades de ameloblastomas: sólido / poliquístico (el más frecuente), uniquístico (propio de personas más jóvene, menores de 25 años), periférico (en la encía o reborde, no tratado con más detalles aquí) y desmoplástico (más frecuente en maxila, no tratado con más detalles). Pero todos ellos se tratan de neoplasia localmente agresiva, especialmente la variedad sólida / poliquística. Generalmente si no se indica otra cosa, se trata de ameloblastoma sólido / poliquístico, que debe su nombre a muchas veces presentarse como masa sólida, pero que el epitelio proliferante forma varias cavidades quísticas. Clínicamente se presenta en el 80% de los casos en mandíbula, región del ángulo, cuerpo o rama; entre los 30 y 40 años y un poco más en hombre que mujeres; puede expandir los dos corticales, recubierto de mucosa normal, y consistencia dura. En la radiografía imagen radiolúcida, uniloculada o multiloculada (imagen en "panal de abeja"), a veces en relación a pieza incluída.
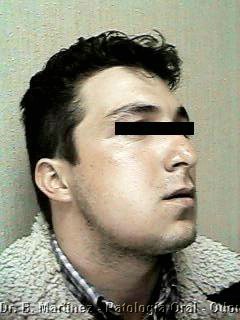
Fig. 1. Extensa tumoración en cuerpo y rama mandibular, en hombre de 24 años, que ocasionaba deformación facial, recubierta por piel normal. Aspecto clínico de ameloblastoma cuando ha ocasionado deformación de tablas.
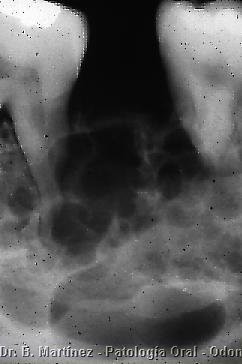
Fig. 2. Imagen
Radiográfica de Ameloblastoma. Note el aspecto multiloculado,
con límite difícil de precisar, rizálisis de
piezasdentarias. Macroscópico en
la siguiente imagen.

Fig. 3. Orto de
Ameloblastoma uniquístico. Radiolucidez en relación a
tercer molar inferior, desplazado, bien delimitada, y con
reabsorción de raiz distal del
segundo molar.
 4a
4a
 4b
4b  4c
4c
Fig. 4a, b, c. Mujer
de 50 años con ameloblastoma en cuerpo mandibular. Gentileza del
Dr. Juan Cortés.
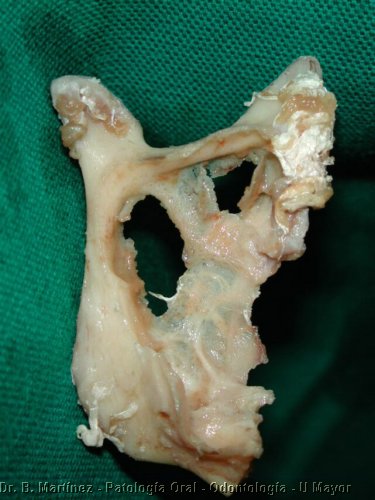
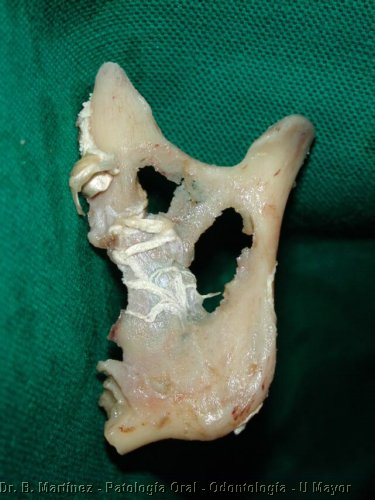
Fig. 5.
Macroscópico de Ameloblastoma de rama mandibular (hombre de 34
años), que destruyó y en otras partes adelgazó
considerablemente, la tabla lingual y vestibular, pero respetó
cóndilo y apófisis coronoides (Gentileza Dr. E. Ampuero).
 6a
6a 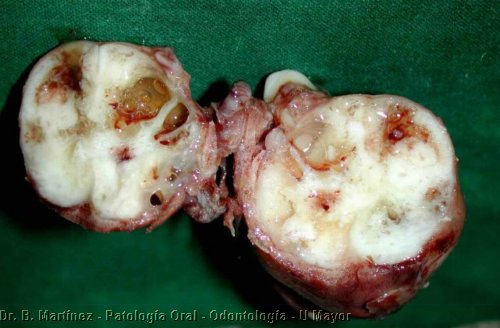 6b
6b
Fig. 6a, b.
Macroscópico de Ameloblastoma plexiforme en niña de 5
años (es infrecuente observar ameloblastomas de tan gran
tamaño en niños), que
presentaba como se observa en la foto de la mandíbula ruptura de
la cortical vestibular, al corte (6b) se observó algunas
cavidades
quísticas y masa blanquecina con marcado adelgazamiento de las
corticales.
(Gentileza de Drs. J. Cortés y L. Cordova).
Histológicamente existen varios tipos, el más frecuentees el ameloblastoma folicular, con islotes epiteliales entre tejido conjuntivo, estos islotes tienen células similares a los ameloblastos en la periferia y al centro tejido que recuerda el retículo estrellado. Otras variedades son: el plexiforme, con cordones y redes epiteliales que dejan espacios donde se encuentra el estroma conjuntival. La variedad acantomatosa presenta formación de queratina en los islotes epiteliales; la de células granulosas, islotes con células de citoplasma granuloso, eosinófilo que corresponden a lisosomas. Ninguna de estas variedades tiene mayor importancia con respecto al pronóstico.

Fig. 7. Aspecto
Macroscóspico del Ameloblastoma de la fig. 2. Note las cavidades
quísticas y masa de color blanquecino reemplazando el
trabeculado óseo.

Fig. 8A. Aspecto
histopatológico de ameloblastoma, uniquístico,
luminal, solamente cambios ameloblásticos en el revestimiento
epitelial donde se aprecia: hipercromatismo en estrato
basal, cambio de polaridad en estas células,
hialinización en membrana basal y retículo estrellado
hacia los estratos superficiales. Estos cambios en un quiste deben
hacer sospechar en ameloblastoma uniquístico y esa membrana
estudiarse exhaustivamente. Este paciente tenía
infiltración con islotes ameloblásticos en otras zonas,
que no se aprecian en esta microfotografía, o sea de
ameloblastoma mural y hacen modificar el tratamiento.
Fig. 8B. Tres
imágenes histopatológicas de ameloblastoma,
con diferentes aumentos (de menor a mayor, de arriba a abajo), donde se
distingue el aspecto en empalizada
en la periferia de la proliferación epitelial, y con formación de grandes islotes de epitelio, con aspecto
estrellado hacia el centro. Ameloblastoma ubicado en tuberosidad y que
se diagnosticó después de emerger tumoración por
alvéolo del tercer molar. >/span>
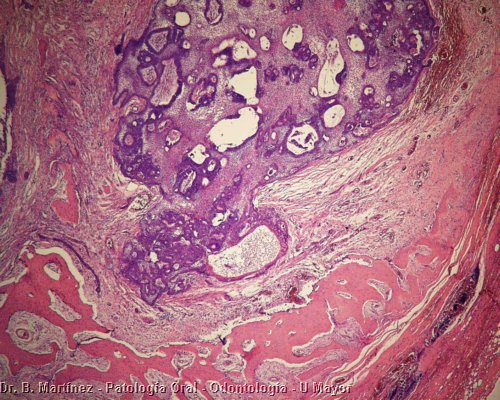
Fig. 9.
Proliferación epitelial formando pequeños espacios
quísticos e infiltrando tejido óseo, este
último hacia el borde inferior de
la imagen.
El ameloblastoma es un tumor que
infiltra más allá de su aparente límite
radiográfico. A veces, especialmente en individuos jovenes se
observa la variedad conocida como ameloblastoma uniquístico (con
imagen radiolúcida, uniquística, que se puede confundir
radiográficamente con quiste dentígero) en la cual el
epitelio de la cavidad quística tiene características
propias del ameloblastoma pero no infiltra, en la mayoría de
esta
variedad, hacia la cápsula y se ha sugerido un tratamiento
conservador.
De todas maneras se puede observar también ameloblastomas con
aspecto
uniquístico, en los cuales exista proliferación hacia
la
cápsula de tejido conjuntivo fibroso, y por eso el estudio
histopatológico debe ser completo en cualquier caso, examinando
toda la membrana quística. En el ameloblastoma
uniquístico podemos entonces encontrar:
revestimiento de quiste con caracteristica de epitelio
ameloblastomatoso
(estrato basal en empalizada, retículo estrellado,
vacuolización
en estrato basal como se aprecia en fig. 8), llamado AU luminal,
también
puede haber proliferación en lúmen del quiste con aspecto
plexiforme (como red) y se denomina AU intraluminal, finalmente el AU
puede tener epitelio en islotes creciendo en la cápsula de
tejido conjuntivo fibroso e
infiltrando a tejido óseo y se denomina AU mural (el cual
tendrá
un comportamiento agresivo y deberá tratarse como Ameloblastoma
sólido
/ poliquístico.
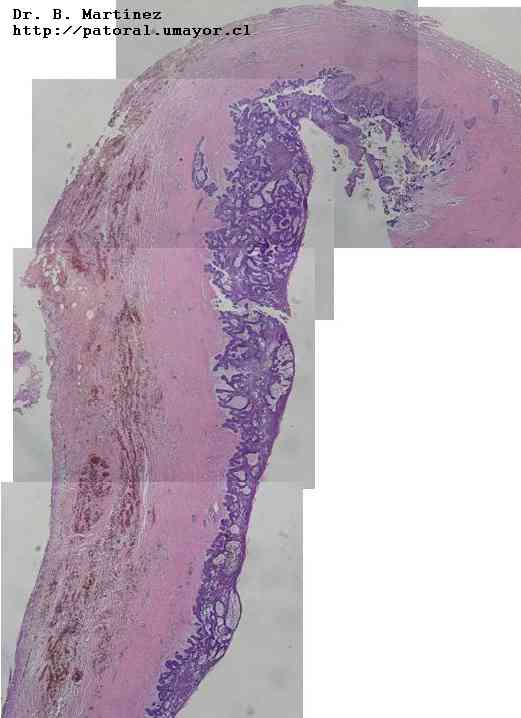 a
a 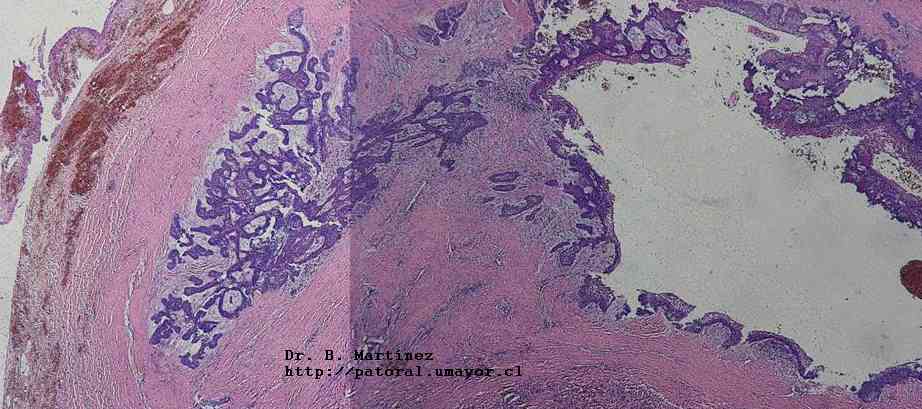 b
b
Existen dos lesiones relacionadas
con el ameloblastoma: el craneofaringioma, que se origina de restos
epiteliales de la bolsa de Rathke,y se observa en relación con
la hipófisis; y el adamantinoma de huesos largos, más
frecuente en la tibia, y
de origen controvertido.
El tratamiento del ameloblastoma
depende de su ubicación, tipo (si es uniquístico o no, y
si es uniquístico y el crecimiento es hacia el lúmen o
hacia la cápsula de tejido fibroso), también si ha
invadido a tejidos blandos o no, además de las consideraciones
propias de cada paciente, tales como su edad, localización,
relación con piezas vecinas, estado de salud general y bucal,
etc. Generalmente la cortical vestibular y lingual están
adelgazadas pero no infiltradas por lo que puede ser que el
cirujano sea más
conservador en ese sentido, en cambio tiende a infiltrar hacia los
espacios medulares (en sentido antero posterior) y ahí el
cirujano debe tener
un margen de seguridad de ojalá un cm del aparente límite
radiográfico (en otras palabras no confiarse con extirpar a
nivel del límite radiográfico).
REFERENCIAS BIBLIOGRAFICAS
- Gardner
DG. Pecak
AMJ. The treatment of ameloblastoma based on pathologic and anatomic
principles. Cancer 1980; 42:735-740.
- Leider AS, Eversole LR, Barkin ME. Cystic ameloblastoma:
a clinicopathologic analysis. Oral Surg Oral Med Oral Pathol 1985;
60:624-630.
- Reichart PA, Philipsen HP. Odontogenic tumors and allied
lesions. Quintessence books, London, 2004.
- Sciubba JJ, Fantasia JR, Kahn LB. Atlas
of Tumor Pathology, Tumors and Cysts of the Jaw. AFIP, Washington, 3rd
series, 2001: 84.
RETROALIMENTACION
1. Enumere los tipos histológicos de ameloblastoma.
2. Señale tres características clínicas del ameloblast oma
3. ¿A qué cree que se debe el alto porcentaje (30%) de recidivas del ameloblastoma?
CICLO DE PRACTICA III
TUMOR
ODONTOGENICO ADENOMATOIDE:
(Antiguamente denominado
"adenoameloblastoma").
Clínicamente se observa de preferencia alrededor de los 20 años, más en mujeres, y es más frecuente en la zona anterior de la maxila, a menudo es hallazgo radiográfico en relación con el canino superior incluído, con aspecto de quiste dentígero, a veces con zonas radiopacas, dentro de la radiolúcidez. Se le considera hamartoma. Histológicamente, se caracteriza por células epiteliales dispuestas en nidos, remolinos o cordones con escaso tejido conjuntivo o presencia de calcificaciones (¿esmalte?, ¿dentina?). También se reconocen formaciones con aspectos de ductos o parecidas a estructuras glandulares, por lo que se llama "adenomatoide", pero no tiene origen en epitelio glandular. Presenta cápsula.
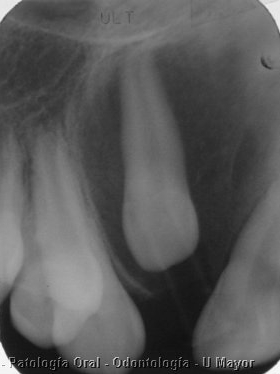
Fig 11. TOA en niño de 12 años asociado a incisivo lateral superior, se confundió inicialmente con quiste dentígero por lo cual se colocó cánula que alcanza a observarse sobreproyectada en corona. Note que la radiolucidez se extiende hasta el ápice.
Cuando ud. observe área radiolúcida que se extiende hasta el ápice como en este caso, sospeche en este posible diagnóstico. El quiste dentígero es generalmente una zona radiolúcida que solamente llega al borde de la corona o sea al límite entre esmalte y cemento.
 12a
12a  12b
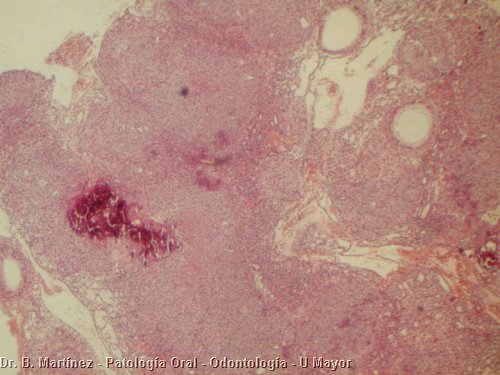
12b Fig. 12a, b. Imagen histológica del TOA anterior, en que se aprecia (11a), área con calcificación y hacia arriba a la derecha dos estructuras similares a ductos. En 11b, mayor aumento se puede observar células dispuestas en empalizada, con relación a material eosinofilico, y otras células alargadas a su alrededor.
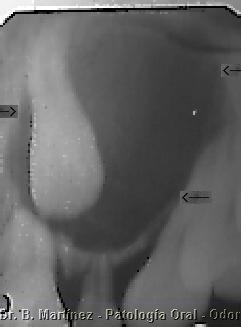
Fig. 13. Radiografía periapical de tumor odontogénico
adenomatoide. Note que a diferencia de un quiste dentígero, la
radiolucidez se
extiende hasta el ápice.
Tumor de Pindborg.
Es otro tumor pero raro de observar, más frecuente en mandíbula, región premolar - molar, y a veces en relación a pieza incluída, con igual incidencia en hombres y mujeres, y la mayoría se presenta entre los 20 y 50 años (edad media 37 años), la mayoría se presenta en la mandíbula, zona molar-premolar. Puede ser radiolúcido, bien delimitado y multiloculado y con zonas radiopacas. En la histología se describen bandas epiteliales con tonofibrillas, y pleomorfismo celular. Entre el epitelio se observan masas eosinófilas, que corresponden a amiloide, y calcificaciones con anillos de Liesegang. No presenta cápsula, y se le considera una neoplasia localmente agresiva.

Fig. 14. NO es lo
más típico encontrarlo en esta zona apical de dientes
antero superiores un tumor de Pindborg. Note la marcada
reabsorción de canino y lateral y sombra radiolúcida, en
hombre de 35 de años.

Fig. 15. Scaner del
paciente en que puede apreciarse la delimitación, y
tumoración con destrucción de hueso sin formación
de calcificación (Gentileza Dra. A. Basili).
16a
 16b
16b Fig 16a y b. Mujer de 28 años con tumor de Pindborg, en cuerpo de mandíbula, note el distinto aspecto a diferentes niveles debido a las calcificaciones que presentaba este tumor. Gentileza del Dr. P. Arrué.
QUISTE ODONTOGENICO
CALCIFICANTE
(Quiste de Gorlin).
Más común en maxila, parece que un poco más en
mujeres, zona anterior y se observa en 2a.-3a. década de vida.
Tiende a observarse en cerca del 20% asociado con odontomas, y esto
ocurre en pacientes un poco más jovenes. no tiene
predilección por edad, pero es más común en
mujeres.Puede presentar un aspecto de radiolucidez hasta ser
casi totalmente radiopaco, bien delimitado, a veces en relación
a
pieza incluída. Histológicamente tiene un aspecto
típico con revestimiento epitelial normalmente de una cavidad
quística, en
la cual se distinguen células fantasmas (corresponden a
células epiteliales que han perdido el núcleo (fig. 16 a,
b y c) pero mantienen el límite de este último,
eosinofílicas) y sustancias calcificadas a veces en el tejido
fibroso, que recuerdan la dentina.

Fig. 17a. Imagen con
lupa de cavidad quística, niño de 10 años, con
engrosamiento epitelial, eosinofílico, a la derecha, y zona
basófila (calcificación). Tinción HE, aumento
original 40X.

Fig. 17b. Otra zona
con epitelio que presenta zona eosinofílica con células
fantasmas (eosinofílicas, con espacio vacio al centro), epitelio
con estrato basal cúbico. Tinción HE, aumento original
100X.
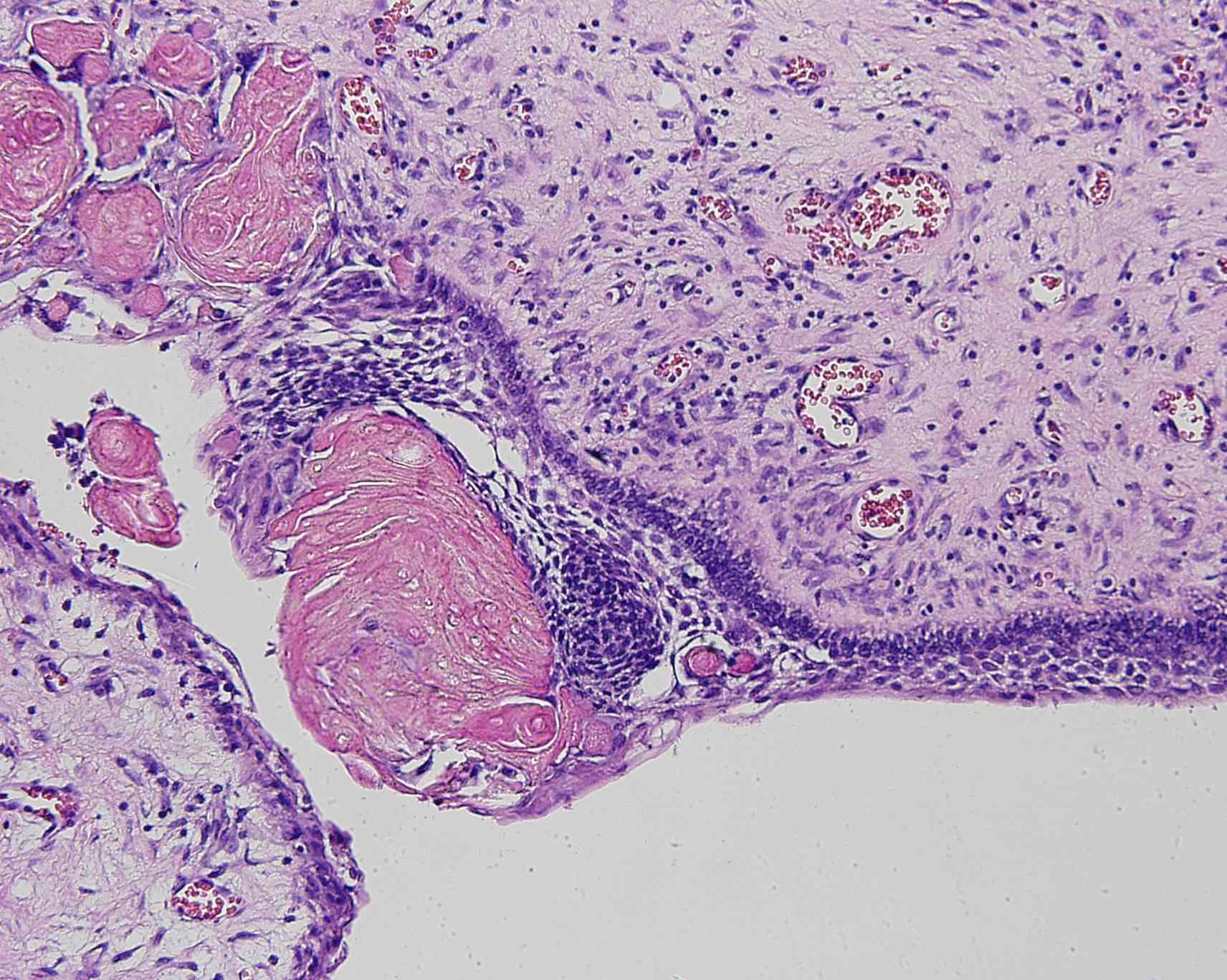
Fig. 17c. Zona donde
se distingue aspecto similar a retículo estrellado, con epitelio
que
presenta estrato basal cúbico o en empalizada, zonas
eosinofílicas. Tinción HE, aumento original 400X.
REFERENCIAS BIBLIOGRAFICAS
- Pindborg, J.J.; y Horting-Hansen. "Atlas de enfermedades de las mandíbulas" E., Salvat Edit. Barcelona 1976. Págs. 86-90-92.
- Buchner
A. et al.
The central (intraosseous) calcifying odontogenic cyst: an analysis
of 215 cases. J
Oral
Maxillofac Surg 1991; 49: 330-339.
- Reichart PA, Philipsen HP. Odontogenic tumors and allied
lesions.
Quintessence books, London, 2004.
RETROALIMENTACION
1. Nombre un sinónimo del Tumor de Pindborg y del adenoameloblastoma.
2. ¿Por qué el nombre adenoameloblastoma es inadecuado?
CICLO DE PRACTICA IV
Hasta este momento hemos visto TO con componentes epiteliales, los cuales salvo el quiste de Gorlin, ejercen pocos efectos inductores en el tejido mesenquimático. Veamos los TO que se clasifican como MIXTOS, o sea con poder inductor, o en la actual clasificación tumores con epitelioodontogénico con ectomesénquima odontogénico, cono sin formación de tejido dentario duro.
FIBROMA AMELOBLASTICO
Neoplasma benigno, que se presenta
entre los 10 a 20 años, más común en región
molar-premolar de la mandíbula. Su imagen radiográfico es
radiolúcida, de límites netos. Histológicamente
está compuesto de proliferaciones epitelial y actividad
mesenquimática, la primera
dispuesta en cordones o yemas muy parecidas a la lámina
dentaria,
y la segunda como abundante tejido fibroblástico similar a la
papila
dental.
ODONTOMA COMPUESTO
Malformación o hamartoma
constituído por dentículos encapsulados. Se observa entre
la 2a. y 3a. décadas y muchas veces se descubre por la falta de
erupción de una pieza
dentaria como hallazgo radiográfico. Sospechándose su
diagnóstico con la radiografía por presentar estructuras
parecidas a piezas dentarias, pero más pequeñas, de
tamaños y formas irregulares,
denominados "dentículos": normalmente rodeadas por una banda
radiolúcida. Histológicamente se comprueba que los
dentículos poseen esmalte, dentina, pulpa y cemento en una
distribución similar al de piezas
normales, y están rodeadas por una cápsula de tejido
fibroso.
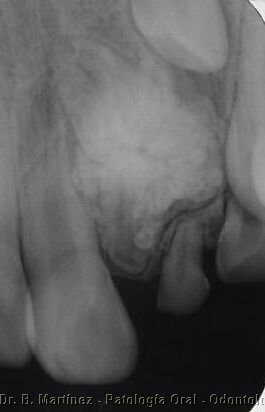
Fig. 18. Radiografía oclusal de odontoma compuesto que impide la erupción de incisivo lateral. Observe que ya en la radiografía se pueden distinguir los dentículos que constituyen la lesión.

Fig. 19. Imagen
histopatológica del mismo paciente donde se aprecia tejido
dentinario redondeado, con tejido conjuntivo fibroso a su alrededor. El
esmalte dentario se pierde por la descalcificación
y en parte de los espacios que se observan pudo haber estado.
ODONTOMA COMPLEJO
Hamartoma con tejidos dentarios
desorganizados. Sus características clínicas son
similares al odontoma compuesto, salvo que tiende a ser más
común en la región de los molares, y el odontoma
compuesto es más de la región anterior (incisivos,
caninos). En la radiografía se aprecia como una sombra radiopaca
bien delimitada. Histológicamente aparece como una masa
de tejido dentinario con restos de matriz del esmalte, cemento y tejido
pulpar.
 a
a  b
b
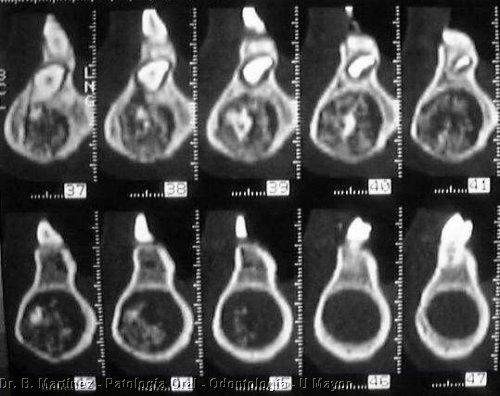
Tumor que combina un fibroma ameloblástico con un odontoma, que puede alcanzar gran tamaño, más frecuente en niños, y como vemos en el caso se observa a veces reabsorción radicular. En la clínica se puede encontrar asociado a diente incluido, más frecuente en zona molar, con mucosa sana como muchos otros tumores odontogénicos. La radiografía debe distinguirse de otros tumores con calcificación tal como quiste odontogénico calcificante o tumor odontogénico adenomatoide.

Fig. 20. Hombre 25 años, con extenso tumor que ocasiona reabsorción en premolar y molares, radiopacidad de densidad variable con límite neto y rodeado por zona radiolúcida, imagen de cone-beam, gentileza de Dra. IM. Alfaro.
 a
a 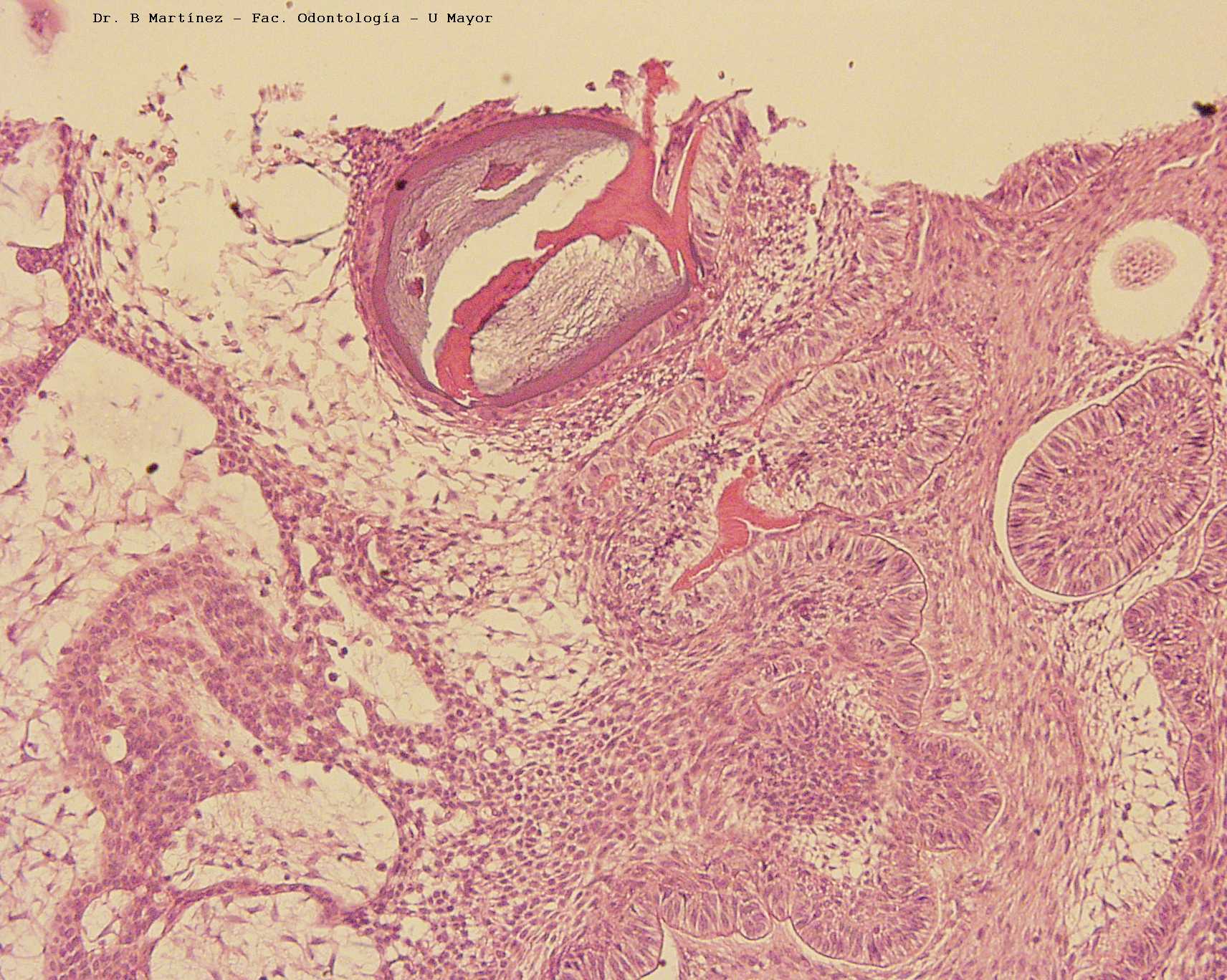 b
b  c
c  d
dREFERENCIAS BIBLIOGRÁFICAS
- Kramer, IRH, Pindborg, JJ and Shear M.: Histological
typing of odontogenic tumors. 2nd ed., WHO, Springer-Verlag, Berlin,
1992.
- Reichart PA, Philipsen HP. Odontogenic tumors and allied lesions. Quintessence books, London, 2004.
- Shafer, W.; Hine, M.; Levy, B.: Tratado de Patología Bucal. 3ra. Ed., Edit Interamericana. México 1977., Pág. 253-287.
RETROALIMENTACION
1. ¿ Cuál es la diferencia entre odontoma complejo y compuesto ?
2. Enumere los tejidos duros que se observan en el odontoma compuesto
CICLO DE PRACTICA V
TUMORES
ODONTOGENICOS MESENQUIMATICOS
Tumores del grupo actual de la OMS
denominado con ectomesénquima odontogénico con o sin
inclusión de epitelio odontogénico.
FIBROMA ODONTOGENICO
Neoplasia originada del tejido
conjuntivo del saco folicular, por lo que se observa a veces asociada a
piezas incluídas. Radiográficamente es radiolúcido
y de límites netos. Como cualquier fibroma, tiene abundante
tejido fibroblástico dispuesto en haces arremolinados, con
presencia ocasional de restos epiteliales odontogénicos,
especialmente en el denominado tipo OMS.
MIXOMA ODONTOGENICO
Es otro tumor de naturaleza
neoplásica, localmente agresivo, originado en la papila dental.
Parece ser más frecuente en mujeres, siendo más
común entre los 10 y 40 años (promedio 30 años), y
en región del cuerpo y rama de la mandíbula. Los dientes
pueden estar desplazados, y a veces las corticales están
expandidas o solamente delgazadas. Radiográficamente tiene
aspecto multilocular con tabiques rectos ocurvos.
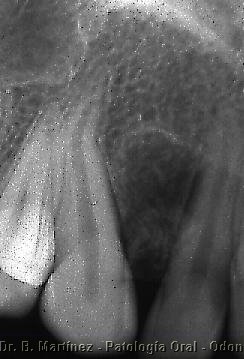
Fig. 22. Aspecto
Radiográfico de Mixoma. Zona radiolúcida entre
raíces, no se observaban tabiques o lóculos, como ocurre
en la mayoría de los casos.

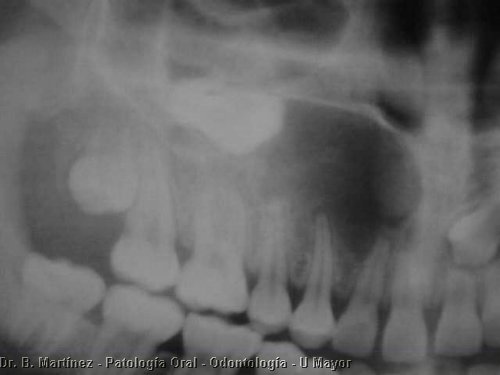
Fig. 23. Mujer de 17 años con área radiolúcida en relación al canino superior, desplazado hacia la parte inferior del seno maxilar. La biopsia demostró que la lesión era un Mixoma Odontogénico. Dificil de reconocer con la radiográfía. Gentileza del Dr. René Rojas Sanchez.
En la intervación quirúrgica, se aprecia consistencia gelatinosa que dificultad su extirpación y que podría explicar su alto porcentaje de recidivas (25%). Histológicamente, está constituído por células estrelladas, o alargadas, con abundante sustancia fundamental, no presenta cápsula (Fig. 23).

Fig. 24a. Mixoma observado con bajo aumento en que se aprecia pocas células, mucha sustancia fundamental, y hacia borde inferior algunas trabéculas de hueso esponjoso. Tinción HE, aumento original 40X.
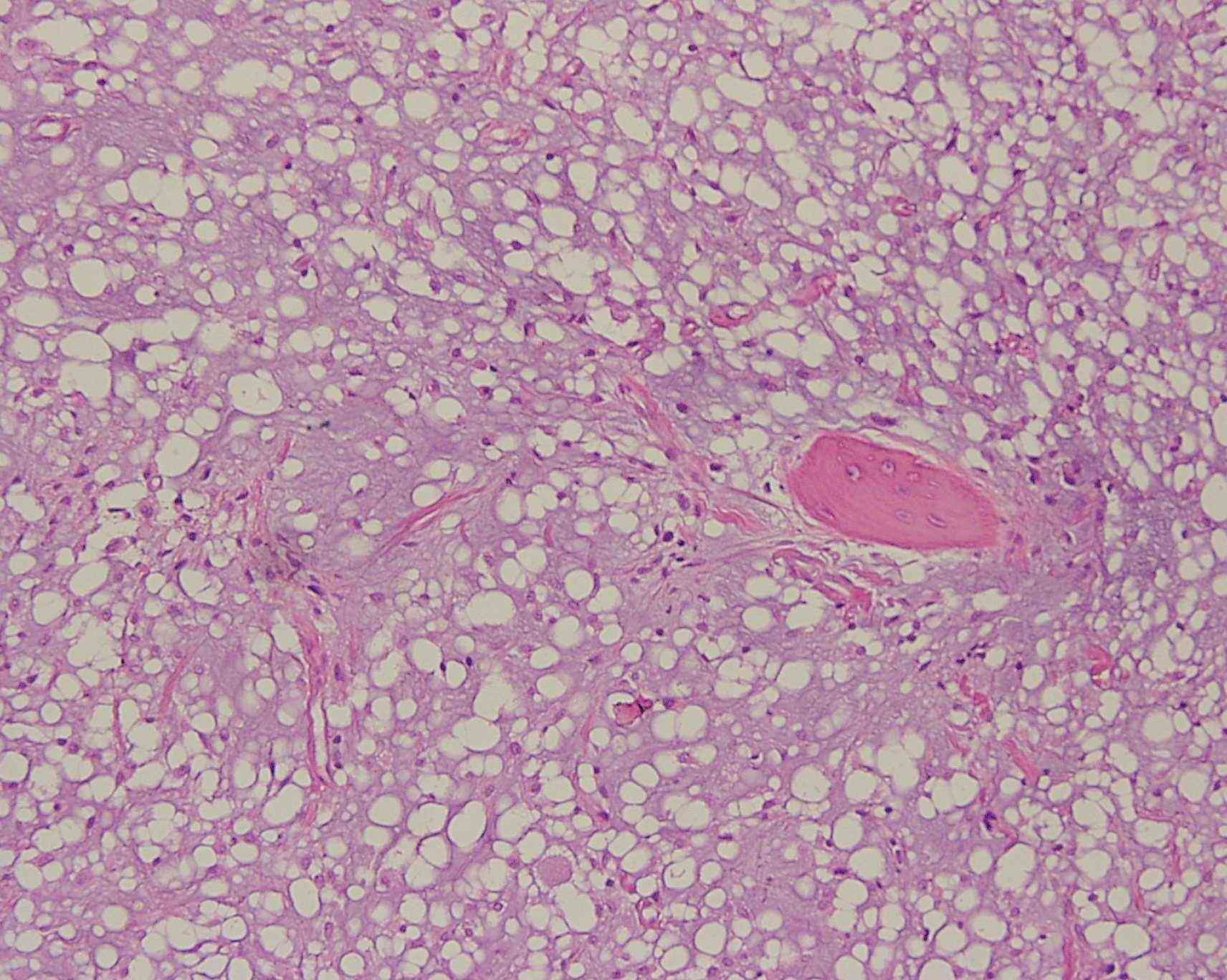
Fig. 24b. Mayor aumento de zona con trabécula de hueso residual, rodeada por tejido conjuntivo, con algunos capilares, con células de núcleos alargados, muy separadas y con escasas fibras entre ellas. Tinción HE, aumento original 100X.

Fig. 24c. Tinción de azul alciano que demuestra material positivo, azuloso entre las células que corresponde a ácido hialurónico. Tinción HE, aumento original 400X.
CEMENTOMAS
En este grupo de lesiones hemos
incluído cementoblastoma benigno, y otras lesiones (displasia
cementaria periapical, displasia
cemento ósea, fibroma cemento-osificante y cementoma
gigantiforme, estas tres últimas actualmente clasificadas como
otras lesiones de los huesos maxilares).
CEMENTOBLASTOMA BENIGNO
Afecta de preferencia a molares o
premolares inferiores entre los 10 y 25 años de edad, pudiendo
ocasionar dolor y expansión vestibular. Radiográficamente
se presenta una imagen radiopaca unida a la raíz, causando
reabsorción de la pieza dentaria, con línea
radiolúcida periférica,siendo casi
patognomónico este aspecto. Histológicamente se observan
masas o trabéculas de tejido cementario, basófilas,con
evidentes signos
de aposición y reabsorción dando imagen en "mosaico", y
espacios
medulares ricamente vascularizados. Hacia la periferia, se aprecia un
tejido
más fibroblástico, correspondiente a la zona de
crecimiento activo de la lesión. Tratamiento debe ser la
extirpación completa de la tumoración y de la pieza
dentaria unida a la lesión para evitar posible recidiva.

Fig. 25. Hombre
de 19 años, con lesión radiopaca unida a raíces de
primer molar, presentaba dolor en la zona. Foto gentileza del Dr.
José Castillo, Santa Cruz, Chile.
 a
a  b
b
Fig. 26. Histopatología de cementoblastoma, a menor aumento (a) se observa áreas eosinofílicas más hacia la periferia, algo irradiadas, con pequeños espacios o grietas con células tipo "blastos" (cementoblastos), prominentes y áreas más basófilas de trabéculado irregular con algo que recuerda aspecto en "mosaico".. A mayor aumento (b) se observan áreas basófilas con espacio medular que tiene capilares prominentes, hemorragia reciente con cementoblastos hipercromáticos. Tinciones con HE.
La Displasia Cementaria
Periapical (DCP),o displasia cemento ósea, y cementoma
gigantiforme podrían corresponder a una misma
lesión, con diferente grado de expresividad, ya que presentan
características clínicas, radiográficas e
histológicas similares. Son más comunes en mujeres
entre30 y 40 años y se tienden a observar asociadas a
piezas dentarias vitales, especialmente en el caso de la DCP.
Radiográficamente se presentan áreas radiopacas bien
delimitadas en su etapa más avanzada, pero se inicia como
lesión radiolúcida, difusa,
pequeña, periapical, en la cual van formandose trabéculas
de osteoide o cementoide. No necesitan tratamiento quirúrgico en
la mayoría de los casos, salvo que se infecte o exista gran
deformación
como podría ocurrir en el cementoma gigantiforme.
Si se realiza la extracción de piezas dentarias, muchas veces dientes inferiores (región más frecuente de la displasia cementaria periapical), y al perderse el hueso alveolar se pueden exponer al medio externo e infectar, en estos casos generalmente ya presenta un aspecto totalmente radiopaco y algún tiempo se le llamó también nódulo cementario esclerótico. La lesión puede permanecer intraósea, muchas veces sin causar molestias. Cuando no existe pieza dentaria y se encuentra una de estas lesiones en el reborde se habla de displasia cemento ósea, y no requiere tratamiento, salvo cuando se ha infectado.
Histológicamente, se
observan masas de tejido óseo y cementario, con pocos y
pequeños espacios medulares, y escasas células
incluídas en el espesor del tejido calcificado. En las zonas
periféricas, e igualmente en sus etapas
iniciales, estas lesiones son preferentemente fibroblásticas con
presencia
de cementículos (nódulos redondeados de tejido
cementario).
REFERENCIAS
BIBLIOGRÁFICAS
- Kramer, IRH, Pindborg, JJ and Shear M.: Histological
typing of odontogenic tumors. 2nd ed., WHO, Springer-Verlag, Berlin,
1992.
- Reichart PA, Philipsen HP. Odontogenic tumors and allied lesions. Quintessence books, London, 2004.
- Shafer, W.; Hine, M.; Levy, B.: Tratado de Patología Bucal. 3ra.Ed., Edit Interamericana. México 1977., Pág. 253-287.
RETOALIMENTACION
1. ¿Qué tipos de lesiones cementarias se encuentran en la actual clasificación de TO de la OMS ?
2. ¿A qué se debe el alto porcentaje de recidivas del mixoma ?
3. Señale tres características del cementoblastoma
Mis opiniones acerca de esta Unidad
¿Algún comentario?,
escriba a: