UNIVERSIDAD MAYOR
FACULTAD DE ODONTOLOGIA
UNIDADES DE AUTO - APRENDIZAJE
| TEMA |
DIABETES |
| TIEMPO |
45 MINUTOS |
| CURSO |
CURSO DE PATOLOGIA DE SISTEMAS,
2°
año,
Facultad de Odontología,
Universidad
Mayor |
| INSTRUCTOR |
DR. BENJAMIN MARTINEZ R. |
I. RACIONAL:
Cerca del 3% de la población
presenta
diabetes y un porcentaje similar pasa sin ser diagnosticado. Muchas
manifestaciones
y complicaciones dentales pueden observarse en la consulta dental en
estos
pacientes.
II. OBJETIVOS
TERMINALES:
El alumno podrá reconocer
características,
tipos y alteraciones de la diabetes mellitus.
III. OBJETIVOS
ESPECIFICOS:
El alumno podrá reconocer, ó
describir características de:
CICLO DE PRACTICA I:
Introducción
La diabetes representa un grupo de
alteraciones
metabólicas en las cuales existe una alteración en la
utilización
de la glucosa induciendo hiperglicemia. La poca utilización de
la
glucosa se debe a una respuesta deficiente a la insulina secretada.
Generalmente
el paciente también presenta alteración del metabolismo
de
las grasas y proteínas.
Se distingue :
- Diábetes Primaria:
lejos
la más
frecuente e importante.
- Diábetes Secundaria :
causas
identificables en que hay destrucciónde islotes
pancreáticos
asociado con hiperglicemia (puede ser cirugía, tumores, algunas
drogas, hemocromatosis).
La Diábetes
Primaria se clasifica en tipo 1 y 2. Estas presentan algunas
características
generales tales como:
| Característica |
Tipo 1
|
Tipo 2
|
| Clínica |
Antes de los 20 años,
peso normal,
disminución de insulina en la sangre, anticuerpos contra
células
del islote, común la cetoacidosis. |
Después de los 30
años,
obeso, insulina normal o aumentada en la sangure, no hay anticuerpos,
raro
la cetoacidosis. |
| Genética |
50% concordancia en mellizos,
ligada a
HLA-D |
90 a 100% concordancia en
mellizos, no
asociada a HLA. |
| Patogenia |
Autoinmune.
Mecanismo inmunológico.
Déficit de insulina severo. |
Resistencia a insulina.
Déficit de insulina relativo. |
| Páncreas |
Insulitis temprana, atrofia y
fibrosis
marcada, depleción de cél. beta. |
No hay insulitis, atrofia focal,
y amiloide,
leve depleción de células beta. |
| Frecuencia |
10 a 20% de todos los casos de
diabetes. |
80 a 90% de los casos, y existen
variedades:
- Obeso
- No obeso
- diabetes de la juventud de
madurez tardía,
Autosómica dominante.
|
Referencias Bibliográficas
- Robbins SL, Cotran RS, Kumar V.
Manual
de
Robbins, Patología Estructuraly Funcional. McGraw-Hill,
Interamericana,
Madrid, cap 21, 1997:406-410.
- Berlow R y Fletcher AJ. Editores.
The
Merck
Manual of Diagnosis and Therapy.16th ed. Disorders of Carbohydrate
Metabolism.
Diabetes Mellitus. RahwayNJ, 1992: 1106-1132.
Retroalimentación
1. Señale tres
características
clínicas de la diabetes tipo 1..
2. ¿Qué diferencias
genéticas
existen entre la diabetes tipo 1 y 2?
CICLO DE PRACTICA II:
Metabolismo
normal de la insulina y homeostasis de la gluocosa
La homeostasis de la glucosa
normalmente
es regulada por 3 procesos interrrelacionados :
- Producción de la glucosa en
el
hígado,
- Captación y
utilización
de la
glucosa por tejidos periféricos (especialmente músculo),
y
- Secreción de insulina.
El gen de la insulina humana es expresado
en las células beta de los islotes pancreáticos. El
estímulo más importante que ocasiona liberación de
insulina es la glucosa, la cual también inicia la
síntesis
de insulina. La insulina es una hormona anabólica
necesaria
para :
- transporte transmembrana de
glucosa y
aminoácidos,
- formación de
glicógeno
en el
hígado y músculo esquelético,
- conversión de glucosa a
trigliceridos,
- síntesis de ácido
nucléico
- síntesis de
proteínas.
Su función metabólica
principal
es aumentar el grado de transporte de glucosa en ciertas células
del cuerpo (músculo estriado, miocardio, fibroblastos y
células
grasas, que representan 2/3 del peso corporal). La insulina es una
hormona
anabólica y su alteración afecta no sólo el
metabolismo
de la glucosa, sino también de las grasas y proteínas.
La asimilación de glucosa, en el
músculo y tejido adiposo está disminuída o
deprimida,
no sólo para el acúmulo de glicógeno en el
hígado
y músculo sino que también las reservas están
deprimidas
por glicogenolisis. La hiperglicemia acelerada puede alcanzar
niveles
varias veces de lo normal y cuando el nivel de glucosa circulante
excede
el umbral normal se produce glicosuria. Esta glicosuria excesiva induce
una diuresis osmótica y poliuria, ocasionando
pérdida
de agua y electrolitos (Na, K, Mg, P). Esta pérdia obligatoria
de
agua combinada con la hiperosmolaridad por el nivel aumentado de
glucosa
en la sangre tiende a bajar el agua intracelular como en osmoreceptores
de la sed en el cerebro y así se produce polidipsia.
El apetito aumentado (polifagia) se desarrolla y se completa la
triada clásica de poliuria, polifagia y polidipsia.
Referencias Bibliográficas
- Robbins SL, Cotran RS, Kumar V.
Manual
de
Robbins, Patología Estructuraly Funcional. McGraw-Hill,
Interamericana,
Madrid, cap 21, 1997:406-410.
Retroalimentación
1. ¿Qué procesos regulan
el metabolismo de la glucosa?
2. ¿Cuáles son las
funciones
de la insulina?
3. ¿Cómo se explica la
polidipsia en la diabetes?
CICLO DE PRACTICA
III:
Complicaciones en la
diabetes
Existen dos complicaciones
metabólicas
importantes de la diábetes mellitus :
- Cetoacidosis diabética:
se
presenta
exclusivamente en la tipo 1, estimulada por una severa deficiencia de
insulina
asociada con aumento absoluto o relativo de glucagón (hormona
que
acelera la oxidación de ácidos grasos), y se libera
cantidad
excesiva de ácidos grasos libres del tejido adiposo, la
oxidación
hepática genera cuerpos cetónicos (ácido
butírico
y ácido acetoacético ). La cetonemia y la cetonuria con
la
deshidratación provocan la cetoacidosis metabólica
sistémica que pone en peligro la vida.
- Coma hiperosmolar no
cetósico:
puede desarrollarse en la diábetes tipo 2 por
deshidratación
grave (por diuresis hiperglucemica prolongada) con incapacidad de beber
agua.
Alteraciones y complicaciones en la
diábetes
: microangiopatía, retinopatía, nefropatía,
neuropatía.
Estas son complicaciones
sistémicas
tardías que son la causa principal de morbilidad y mortalidad de
los diabéticos, conc omienzo y gravedad muy variables.
Microangiopatía
diabética
Es un engrsoamiento difuso de las
membranas
basales, más evidente en capilares de la piel, músculo
esquelético,
retina, glomérulo renal y médula renal, pero
también
puede afectar estructuras no vasculares como túbulos renales,
cápsula
de Bowman, nervios periféricos y placenta. Los capilares
son
más permeables de lo normal a las proteínas
plasmáticas.
En todos los pacientes está relacionada la hiperglicemia y AGE
(Advanced
Glycosilation End products). La glucosa se enlaza químicamente a
grupos amino de las proteínas, lo que se refleja en los niveles
sanguíneos de la hemoglobina glicosilada (HbA1c).
Con la glucosilación de los colágenos y de otras
proteínas
de vida larga se acumulan a lo largo de la vida productos finales de la
glucosilación avanzada (AGE) en la pared de los vasos
sanguíneos.
La formación de AGE de proteínas, lípidos y
ácidos
nucléicos provoca enlaces transversales entre proteínas
atrapando
lipoproteínas plasmáticas en las paredes de los vasos,
disminución
de la proteolisis normal, unión de AGE a receptores celulares
induciendo
diversas actividades biológica no deseables (emigración
de
monocitos, liberación de citoquinas y de factores de crecimiento
desde los macrófagos, aumento de la permeabilidad endotelial,
aumento
de la actividad procoagulante sobre el endotelio y macrófagos, y
aumento de proliferación y síntesis de matriz
extracelular
por fibroblastos y músculo liso). Todo esto puede
contribuir
a las complicaciones diabéticas.
Cambios en
el
páncreas.
Es sorprendente que las alteraciones en
el páncreas no son constantes ni patognomónicas, pero son
más comúnes en el tipo I y se observa :
- Reducción en el
tamaño y
número
de islotes, más común en el tipo 1 con avance
rápido.
- Aumento en el tamaño y
número
de islotes, puede verse endiabéticos o hijos de madres
diabéticas.
- Degranulación de
células
beta,
en la variante insulino dependiente.
- Fibrosis de los islotes
- Reemplazo de islotes por amiloide
- Infiltrado de leucocitos
(insulitis
más
común en diabéticos jóvenes, o sea en el tipo 1).
Ateroesclerosis
Se inicia a los pocos años del
comienzo de la diabetes (1 ó 2), con numerosas lesiones
(ulceración,
calcificación, trombosis) con estrechamiento y oclusión
de
las arterias coronarias, isquemia y dilatación
aneurismática.
Existen algunos factores que contribuyen al desarrollo de
ateroesclerosis:
- Hiperlipidemia con
disminución
de los
niveles de lipoproteínas de alta densidad (HDL) en diabetes tipo
2,
- Glucosilación no
enzimática
de lipoproteínas de baja densidad (LDL)
- Enlace cruzado de LDL con
colágeno,
retrasa la salida del colesterol de la pared vascular
- Aumento de la adhesividad
plaquetaria
- Obesidad e hipertensión.
Nefropatía
diabética
Los riñones son los órganos
más frecuentemente dañados en los diabéticos y la
insuficiencia renal es importante causa de mortalidad. Existen diversos
tipos de lesiones:
- Glomerular, con
glomeruloesclerosis
difusa,
nodular, que provocan proteinuria progresiva e insuficiencia renal
crónica.
- Vascular, arterioesclerosis,
nefroesclerosis
benigna con hipertensión
- Infección, infecciones
bacterianas
en las vías urinarias (pielonefritis).
Retinopatía
diabética
Prácticamente todos los
diabéticos
presentan retinopatía diabética, catarata o glaucoma,
durante
el transcurso de su enfermedad. La retinopatía es causa
importante
de ceguera y la duración de la enfermedad está
relacionada
con el desarrollo de ella. Si se diagnostica diabetes a los 30
años,
10% es el riesgo de retinopatía a los 37 años, 50% a los
45 años y 90% a los 55 años.
Neuropatía diabética
Es una neuropatía
periférica
simétrica que afecta los nervios motores y sensitivos de las
extremidades
inferiores por lesión de las células de Schwann,
degeneración
de la mielina y lesión axonal. Algunas veces afecta la
inervación
de los órganos pélvicos y puede haber impotencia sexual y
fallas en la vejiga y el intestino. Parece ser que la alteración
nervisoa se debe a microangiopatía difusa que afecta el
mantenimiento
nutricional del nervio periférico.
Referencias Bibliográficas
- Robbins SL, Cotran RS, Kumar V.
Manual
de
Robbins, Patología Estructuraly Funcional. McGraw-Hill,
Interamericana,
Madrid, cap 21, 1997:406-410.
Retroalimentación
1. ¿Qué es la
cetoacidosis
diabética?
2. ¿Qué son los AGE?
Cómo
se producen? Qué función tienen?
3. ¿Porqué puede
existir
impotencia sexual en la diabetes?
CICLO DE PRACTICA IV:
Patogenia
Diabetes tipo 1
En esta enfermedad en que hay carencia
absoluta de insulina con reducción de las células beta,
es
imprescindible la administración de insulina para sobrevivir,
existen
diferentes causas posibles:
- Susceptibilidad genética.
asociada
con antígenos HLA-DQ3.2 y HLA-DR3
- Autoinmunidad que se desencadena
por
algún
factor ambiental no conocido con exactitud que podría ser:
- virus, se sospecha del virus de
las
paperas,
sarampíón, rubeola, y Epstein-Barr.
- toxinas químicas
(estreptozotocina,
aloxano, pentamidina) que pueden actuar directamente sobre las
células
de los islotes o desencadenar respuesta autoinmune.
- leche de vaca, se ha observado
que
niños
alimentados con leche de vaca vs. lactancia materna aumentan el riesgo
de desarrollar diabetes tipo 1.
Diabetes tipo 2.
Es mucho más frecuente, por ejemplo
en mayores de 70 años, el 10% presenta esta enfermedad, pero se
sabe mucho menos acerca de su origen y se considera que sería
multifactorial,
con un rol importante de la obesidad y la sobrealimentación, y
además:
- factores genéticos, se cree
que
son
más importantes que en la tipo I, ya que hay concordancia de 90%
en mellizos idénticos.
- déficit de insulina que se
debe
en
parte a pérdida de transportadores GLUT-2 (de glucosa) en las
células
beta. La obesidad además causa hiperinsulinemia.
- resistencia a la insulina por
disminución
de receptores periféricos a la insulina y defectos post-receptor
que incluye una transmisión deficiente de señales
post-receptor.
La diabetes tipo II es una
enfermedad
compleja que compromete una alteración de la liberación
de
la insulina e insensibilidad de los órganos terminales a ella.
La
resistencia a la insulina frecuentemente asociada con la obesidad
produce
un exceso de estrés en las células beta que pueden fallar
para enfrentar un estado de hiperinsulinismo. No está bien claro
como se relacionan los factores genéticos.
Lamentablemente muchos diabéticos acuden al cirujano dentista en
deplorable estado de salud bucal, lo cual empeora su estado general
(ver dos casos)
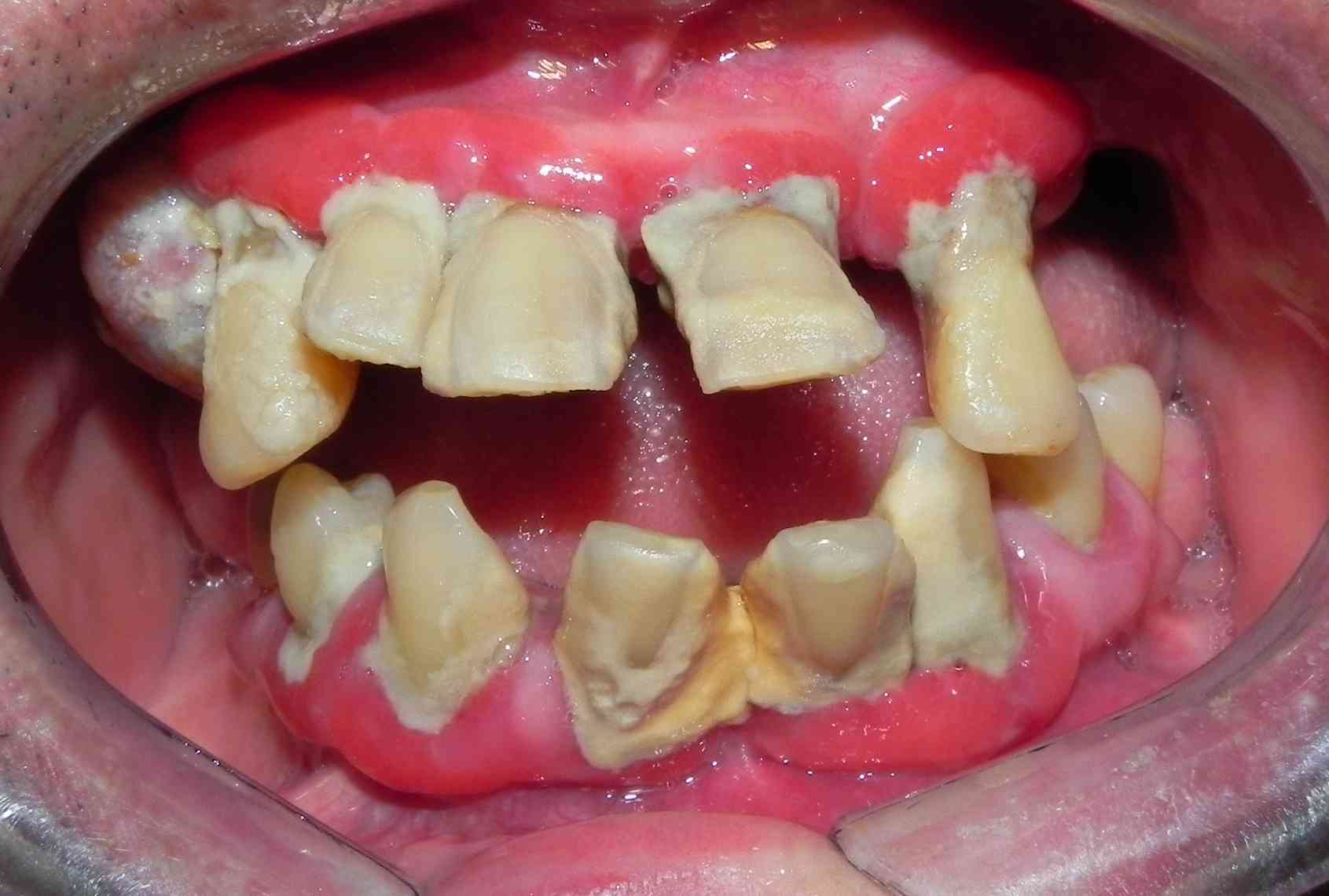
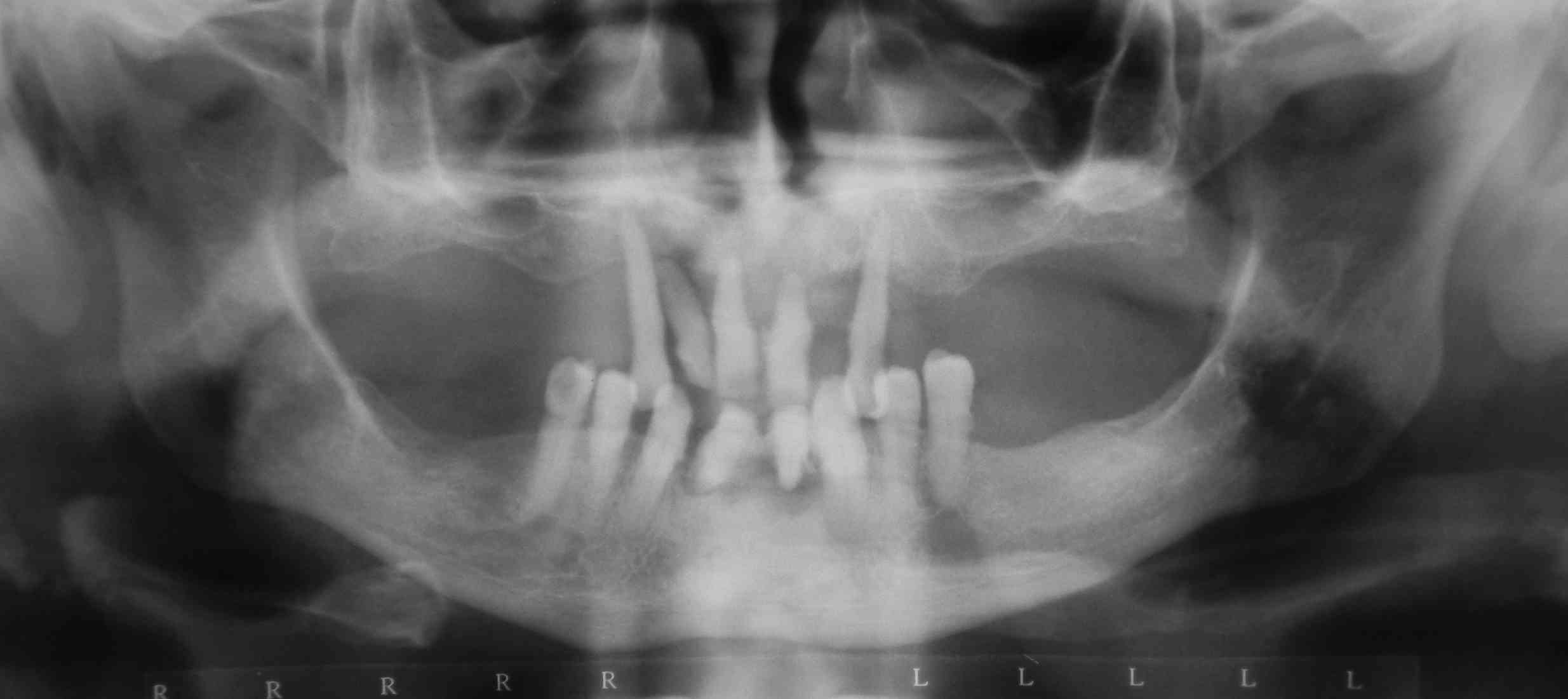 Fig. 1. Diabético tipo 2,
depósitos blandos, duros, enfermedad periodontal avanzada, y
granuloma periférico en zona distal de canino. En la
radiografía se aprecia el compromiso óseo por la
enfermedad periodontal.
Fig. 1. Diabético tipo 2,
depósitos blandos, duros, enfermedad periodontal avanzada, y
granuloma periférico en zona distal de canino. En la
radiografía se aprecia el compromiso óseo por la
enfermedad periodontal.
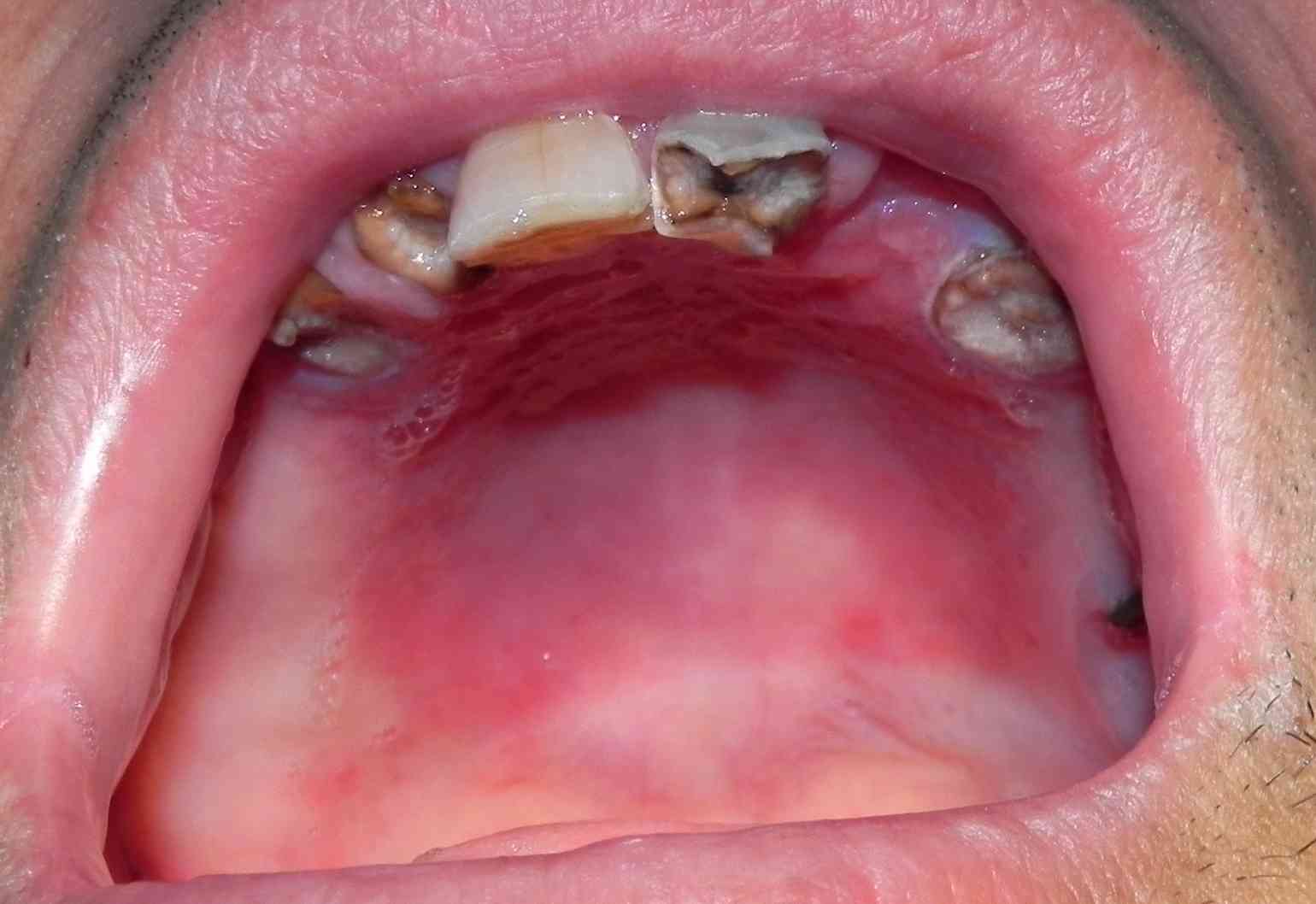
 Fig. 2. Diabético tipo 2, hombre
con extensas caries, restos radiculares, candidiasis en paladar y
con pié amputado por gangrena previa debida a la diabetes.
Fig. 2. Diabético tipo 2, hombre
con extensas caries, restos radiculares, candidiasis en paladar y
con pié amputado por gangrena previa debida a la diabetes.
Referencias Bibliográficas
- Robbins SL, Cotran RS, Kumar V.
Manual
de
Robbins, Patología Estructural y Funcional. McGraw-Hill,
Interamericana,
Madrid, cap 21, 1997:406-410.
Retroalimentación
1. ¿Qué factores
genéticos
son importantes en la diabetes tipo 1?
2. ¿Cuál es la
etiopatogenia
de la diabetes tipo 2?
CICLO DE PRACTICA V:
Exámenes de
laboratorio
para el diagnóstico de la diabetes
Los tests para la glucosa permiten
detectar
los niveles altos de ella, y tienen dos utilidades, de screening y de
diagnóstico.
Los de screening se realizan en personas que no tienen síntomas
de diabetes, y los de diagnóstico para confirmar un
diagnóstico
en pacientes sospechosos de tener la enfermedad.
Test de glucosa en el plasma en
ayunas
(fasting plasma glucose test).
Después de estar 8 hrs. sin
comer,
en la noche, a la mañana siguiente en ayunas se toma muestra de
sangre y el valor de glucosa normal debe ser menor de 115 mg/dl.
Valores
iguales o superiores a 126 mg/dl en dos ó más tests
indican
diabetes.
Test de tolerancia a la glucosa oral
(oral glucose tolerance test).
Debe estar en ayunas 10 hrs (no
más
de 16 hrs) y acudir al laboratorio. Para este test se le da 75 g de
glucosa
(100 g a las mujeres embarazadas), generalmente en forma
líquida.
Posteriormente se toman muestrasde sangre a los 30 min, 1 hr, 2 hrs, y
3 hrs. para medir los valores deglucosa. Para que el test entregue
resultados
confiables usted debe estar en buena salud, activo y sin estar
ingiriendo
drogas. Tres días antes del test debe tener una dieta rica en
carbohidratos
(150 a 200 gal día). La mañana del test no debe fumar ni
tomar caféy durante el test debe estar en reposo. Un resultado
muy
alterado es diagnóstico de diabetes, pero existen variaciones:
- Respuesta Normal, cuando
una
persona
a las 2 hr tiene un nivel deglucosa igual o menor a 110 mg/dl.
- Impaired fasting glucose,
nueva
categoría,
en español algo así como glucosa en ayuno alterada,
cuando
una persona tiene entre 110 y 126 mg/dl y se considera que está
en riesgo de futura diabetes y enfermedad cardiovascular.
- Tolerancia a glucosa alterada,
cuando
a las 2 hr los resultados son igual o mayor de 140 pero menor de 200
mg/dl.
También se considera factor de riesgo de futura diabetes y de
enfermedad
cardiovascular.
- Diabetes, una persona tiene
diabetes
cuando test de tolerancia a glucosa demuestra que el nivel de glucosa
en
la sangre a las 2 hrs es igual o mayor de 200 mg/dl y está
confirmado
por un segundo test (cualquiera de las tres mediciones) en otro
día.
- Diabetes gestacional, una
mujer
tiene
diabetes gestacional cuando ella tiene cualquiera de las dos
siguientes:
glucosa en ayunas de más de 105 mg/dl, nivel de glucosa a una
hora
de más de 190 mg/dl, nivel de glucosa a las 2 hrs de más
de 165 mg/dl, ó nivel de glucosa a las 3 hrs de más de
145
mg/dl.
Debe recordarse que además de estos
examenes es necesario el examen físico del paciente, signos y
síntomas
y la historia médica para establecer un diagnóstico
definitivo
al igual que en muchas otras enfermedades.
Criterio para el diagnóstico de
diabetes y tolerancia a la glucosa (en mg/dL).
| |
Normal |
|
Diabetes |
|
Tolerancia a glucosa alterada |
|
|
Adulto |
Niño |
Adulto |
Niño |
Adulto |
Niño |
| FPG |
<115 |
<130 |
>=140 |
>=140 |
115-139 |
130-139 |
| OGTT |
<140 |
<140 |
>=200 |
>=200 |
140-199 |
140-199 |
FPG: fasting plasma glucose (glucosa en el
plasma, en ayunas)
OGTT: test de tolerancia a la glucosa
oral, en ayunas (por lo menosdos valores)
Personas en
riesgo de desarrollar diabetes .
Los tests de screening son útiles
para las personas en riesgo de desarrollar diabetes, y ellas son:
- Parientes de personas con diabetes
- Mujeres con abortos inexplicables
o
mortinatos
o que han tenido niños pesando 4.5 kilos o más al nacer.
- Personas de origen hispano, negros
americanos
de origen africano.
- Personas con tolerancia a glucosa
alterada
(de acuerdo a tabla anterior).
- Personas con presión
sanguínea
alta o nivel de colesterol alto, o nivel de triglicéridos altos.
- Personas obesas
- Personas mayores de 65 años.
- Todas las mujeres embarazadas
deben
ser evaluadas
para diabetes gestacional entre la 24-48 semanas de embarazo.
Referencias Bibliográficas
- American
Diabetic Association. ADA. http://www.diabetes.org/ada/c20e.htm
- Robbins SL, Cotran RS, Kumar V.
Manual
de
Robbins, Patología Estructuraly Funcional. McGraw-Hill,
Interamericana,
Madrid, cap 21, 1997:406-410.
- Berlow R y Fletcher AJ. Editores.
The
Merck
Manual of Diagnosis and Therapy.16th ed. Disorders of Carbohydrate
Metabolism.
Diabetes Mellitus. RahwayNJ, 1992: 1106-1132.
Retroalimentación
1. ¿En qué consiste el
test
de tolerancia a la glucosa oral?
2.¿Qué valores se
consideran
críticos en el diagnóstico de la diabetes?
3. Señale personas en riesgo
de diabetes?
Test
Final
Mis opiniones acerca de esta Unidad
¿Algún comentario?, escriba
a:
Dr.
Benjamín Martínez R.



