UNIVERSIDAD MAYOR
FACULTAD DE ODONTOLOGIA
UNIDADES DE AUTO - APRENDIZAJE
| TEMA |
PERICORONARITIS - COMPLICACIONES DE
LA ERUPCION DENTARIA
|
| TIEMPO |
|
| CURSO |
CURSO DE PATOLOGIA ORAL, 3er año
Facultad de Odontología, Universidad
Mayor
|
| INSTRUCTOR |
DR. BENJAMIN MARTINEZ R.
DRA. GLORIA GARCIA
|
I. RACIONAL:
La erupción del tercer molar puede
complicarse frecuentemente en individuos de 20 a 30 años y es frecuente
causa de consulta odontológica, en la cual el cirujano dentista
debe saber derivar, atender o mejoar las complicaciones que se presenten.
II. OBJETIVOS TERMINALES:
El alumno será capaz de describir la
etiología, clasificar y describir las principales complicaciones
de la erupción dentaria.
III.OBJETIVOS ESPECIFICOS:
El alumno podrá :
-
Describir la etiopatogenia de la pericoronaritis,
-
Clasificar las pericoronaritis
-
Describir las características de los
tipos de pericoronaritis,
-
Describir las principales complicaciones de
la pericoronaritis.
CICLO DE PRACTICA I
Introducción
En el desarrollo de una pieza dentaria encontramos
diversas etapas hasta que ésta se ubica en su posición normal
dentro de la arcada. Comienza con el período de crecimiento, el
cual a su vez consta de las etapas de: iniciación, proliferación,
histodiferenciación, morfodiferenciación y aposición.
Luego estos tejidos se mineralizan constituyendo la etapa de calcificación
y enseguida sobreviene la erupción y la atrición.
Los dientes se desarrollan al interior
de los maxilares y desde esa posición en el interior del tejido
óseo deben emigrar en un movimiento axial u oclusal, desde que se
completa la formación de la corona y comienza la formación
de la raíz dentaria hasta que se ubica en la arcada dentaria logrando
contactar con las piezas antagonistas que correspondan, y todo este proceso
se conoce como erupción activa. Pero luego a causa del uso de las
piezas dentarias o por malos hábitos sobreviene el desgaste de la
cara oclusal y para mantener el contacto con la pieza antagonista el diente
continúa lentamente extruyéndose de su alvéolo, lo
que constituye la erupción pasiva. En consecuencia las piezas dentarias
tienen una serie de movimientos que se clasifican como:
-
Preeruptivos: que son los movimientos que
realizan los gérmenes dentarios caducos o permanentes dentro de
los maxilares antes de que comiencen a migrar.
-
Eruptivos: son los que realizan los dientes
para moverse desde su posición en el interior de los maxilares hasta
su posición funcional.
-
Posteruptivos: son los que compensan el desgaste
oclusal y proximal de las piezas que ya han erupcionado y que están
en oclusión o para acomodar el crecimiento de los maxilares.
Los movimientos fisiológicos de los
dientes implican la localización inicial del diente en su posición
funcional y su posterior mantenimiento. Existen algunas características
histológicas asociadas con la erupción dentaria, entre las
cuales debemos tener presente :
-
Remoción de los tejidos que están
sobre la corona del diente,
-
Remodelamiento del hueso en el fondo del alvéolo
en desarrollo,
-
Desarrollo de la raíz del diente,
-
Desarrollo del ligamento periodontal incluyendo
el epitelio de unión.
En el proceso de remoción de tejido
el diente debe deshacerse del saco folicular que rodea la corona para poder
erupcionar, y además del tejido óseo que recubre la corona.
El saco folicular es un tejido conjuntivo fibroso, bien organizado, con
epitelio reducido del órgano del esmalte cerca a la corona, y tejido
más laxo en su vecindad. En animales de experimentación (perros)
se sabe que una semana o dos antes que el diente erupcione, o sea que aparezca
en la mucosa, se observan abundantes células mononucleares en el
folículo, cubriendo un tercio de la zona coronaria de la pieza dentaria,
especialmente a nivel perivascular, células precursoras de osteoclastos,
las cuales migran hacia la zona ósea vecina e inician el proceso
de reabsorción ósea.
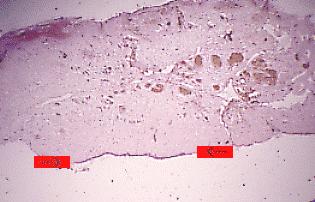
Fig. 1. Saco pericoronario.
Aspecto histológico normal. Observe una delgada capa de epitelio
(entre las flechas), y tejido conjuntivo laxo con algunos vasos dilatados.
En este movimiento hacia la cavidad bucal
las piezas dentarias pueden sufrir complicaciones entre las que pueden
haber:
-
inclusiones óseas u osteomucosas.
-
semiinclusiones.
-
giroversiones.
Las piezas incluidas pueden provocar patologías
como:
-
Neuralgias sintomáticas: el germen
del 3er. molar incluído o impactado puede presionar el paquete vásculo
nervioso, el septum interdentario, las raíces o el periodonto de
piezas vecinas.
-
Problemas mecánicos: las piezas pueden
presionar a las vecinas provocando apiñamientos, desplazamientos,
incluso provocar la rizalisis con pulpalgias e incluso desvitalizar las
piezas vecinas.
-
Neurotróficas: se describen zonas de
alopecía producidas por piezas incluidas.
-
Tumores odontogénicos y quistes: no
son patologías provocadas directamente por las piezas incluídas
sino que son causa por la que las piezas dentarias encuentra dificultada
su erupción por lo que cuando llega el período en que una
pieza dentaria debe estar en boca y ésta no se encuentra debemos
buscarla efectuando estudios radiográficos que van a poner de manifiesto
el problema.
Para considerar a una pieza dentaria como
incluida es necesario que la pieza no tenga fuerza eruptiva, es decir,
que este con toda su raíz formada, de lo contrario, si no hay ápice
formado, se considera pieza dentaria en evolución, y que ha quedado
en el hueso más allá del tiempo normal de erupción.
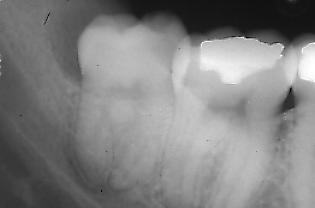
Fig. 2. Tercer molar inferior
parcialmente erupcionado, con área radiolúcida por distal
(zona donde se origina muchas veces por la inflamación recurrente
de esta zona el quiste paradentario).
REFERENCIAS BIBLIOGRAFICAS
1. Melcher AA, Furseth R. Tooth eruption and
shedding of primary teeth, in Mjör IA and Fejerskov O. Human Oral
Embriology and Histology. Munskgaard, Copenhagen, 1986 :177-201.
RETROALIMENTACION
1. ¿Qué tipos de movimientos
tiene una pieza dentaria?
2. ¿A qué se deben algunas
neuralgias asociadas con piezas dentarias incluídas ?
CICLO DE PRACTICA II:
PERICORONARITIS
Pericoronaritis o pericoronitis es la complicación
inflamatoria del saco pericoronario, del capuchón pericoronario
y de la encía adyacente, en el momento en que el diente aparece
en el reborde alveolar rompiendo la mucosa y poniéndose en contacto
con el medio bucal.
La pericoronaritis puede afectar a cualquier
pieza dentaria, de la dentición temporal como de la definitiva,
sin embargo, los más afectados por este problema inflamatorio son
los terceros molares, y de ellos el inferior, luego los caninos y los premolares.
Para que se produzca pericoronaritis la
pieza dentaria debe estar en contacto con el medio bucal y esta comunicación
se establece a través de un saco paradencial del diente vecino o
por una comunicación microscópica con el saco pericoronario
por lo que la pericoronaritis puede presentarse desde que alguna cúspide
del molar produce la fenestración de la mucosa o incluso hasta que
la pieza dentaria presenta toda su corona exteriorizada y visible, pero
no alcanza el plano oclusal.
La instalación de la pericoronaritis
se favorece al existir en boca una higiene bucal deficiente con un alto
índice de placa oral, con la presencia de sacos paradenciales en
las caras próximas a las piezas con pericoronaritis, por el traumatismo
de la pieza antagonista sobre el capuchón, con el stress físico
o emocional, y con enfermedades que disminuyen la resistencia del huésped.
Cerca del 74% de los pacientes consultan con dolor (Samsudin, 1994), y
cada paciente antes de ser atendido tenía 1.6 períodos de
tratamientos con antibióticos, y en promedio, en este estudio de
Samsudin, tenía perdidos 3 días de trabajo debido a los síntomas.
Existen algunas razones para que la pericoronaritis
afecte con mayor frecuencia a los 3eros. molares inferiores entre los que
encontramos:
-
Embriológicas: los 2os. y 3os. molares
definitivos carecen de un brote propio a partir de la lámina dentaria
y se forman a partir de una yema desde los primeros molares que debe describir
un trayecto curvo hacia distal y oclusal, es la curva de Capdepont.
-
Crecimiento mandibular : el tercer molar inferior
se ubica en una zona en donde las líneas del crecimiento óseo
van en distintas direcciones de manera que la rama mandibular crece vertical
hacia arriba y el cuerpo, horizontal y hacia adelante, transformándose
el ángulo goníaco de obstuso en los niños a ángulo
recto en los adultos, por lo cual es frecuente que la corona del 3er. molar
se ubique hacia mesial y las raíces hacia distal o dislacerándose
-
Factor anatómico: a causa del uso de
los alimentos refinados aparentemente el tamaño de la mandíbula
ha sufrido una disminución no así el diámetro mesio-distal
de las piezas dentarias por lo que cuando el 3er. molar debe aparecer en
boca no hay espacio entre la cara distal del 2o. molar y el borde anterior
de la rama.
-
El 3er. Molar aparece en boca alrededor de
los 18 años por lo que debe evolucionar en un hueso ya con su desarrollo
completo que dificulta su erupción.
-
Factor hereditario, ya que el tamaño
y la forma de los huesos maxilares y de los dientes está determinado
genéticamente.
-
Enfermedades como la disostosis cleidocraneal
determinan mal desarrollo óseo y por ende de los maxilares, lo mismo
algunas enfermedades endocrinas como el hipoparatiroidismo y el raquitismo,
y es frecuente en ellas observar dientes incluídos.
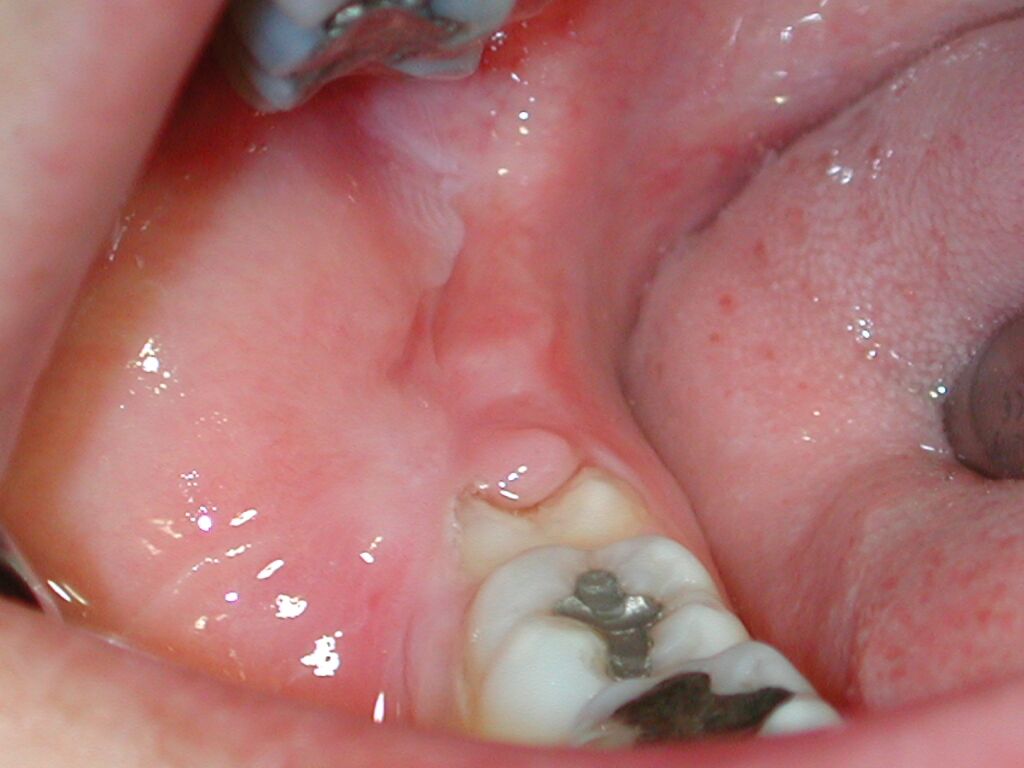
Fig. 3. Mujer de 23
años que acudió con pericoronaritis. Observe el tejido que
cubre al tercer molar, enrojecido y tumefacto, muchas veces como en este
caso, traumatizado por el impacto del tercer molar superior erupcionado
(que no se ve en la foto).

Fig. 4. Radiografía
periapical de la paciente anterior, observándose el tercer molar
erupcionado, o sea en semi-inclusión mucosa, y con raíces
de forma favorable para la posible extracción.
REFERENCIAS BIBLIOGRAFICAS
-
Samsudin AR, Mason DA. Symptoms from impacted
wisdom teeth. Br J Oral Maxillofac Surg. 32:380-383, 1994.
RETROALIMENTACION
1. Defina pericoronaritis.
2. ¿Qué enfermedades de
origen genético presentan múltiples piezas dentarias incluídas
?
CICLO DE PRACTICA III:
Como todo cuadro inflamatorio encontramos
una forma de presentación aguda y una crónica.
PERICORONARITIS AGUDA SUPURADA.
Características Clínicas
Lo más característico del cuadro
agudo es el dolor intenso, espontáneo, localizado en la zona afectada,
sin embargo hay cuadros severos en los que el dolor es irradiado a otras
zonas en especial si se trata del tercer molar inferior, como en esa zona
alcanzan algunas fibras de los músculos pterigoídeo interno
o del pilar anterior del paladar, se presenta trismus o pseudotrismus.
El dolor se exacerba con las variaciones de temperatura y con el roce de
los alimentos. Como es un cuadro bacteriano es frecuente encontrar compromiso
del estado general.
Por compromiso de fibras superiores del
constrictor superior de la faringe el enfermo presenta odinofagia e incluso
disfagia. Hay edema en la zona lo que puede producir incluso asimetría
facial. El examen en ocasiones es dificultoso pero puede constatarse una
mucosa enrojecida, edematosa, tanto por vestibular como por lingual, con
impronta del homólogo de la arcada contraria, y a nivel cervical
habrá ganglios con características inflamatorias y gran sensibilidad
al palpar el ángulo de la mandíbula, si presionamos suavemente
esta mucosa se exacerba la sensación dolorosa y es posible detectar
la salida de exudado purulento.
Los microorganismos más frecuentes
de encontrar en las pericoronaritis son los mismos de la flora bacteriana
oral y de ellos principalmente los estreptococos viridans, el enterococo,
y eventualmente puede haber algunos Gram (-) como el peptococo, peptoestreptococo
y bacteroides pigmentados.
El diagnóstico de la pericoronaritis
aguda es eminentemente clínico y debe detectarse si es pericoronaritis
sola o con pulpalgias, periodontalgias o complicaciones de gangrenas pulpares
de piezas vecinas.
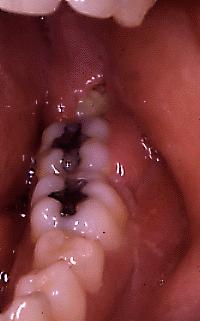
Fig. 4. Pericoronaritis
aguda en tercer molar inferior. Note el aumento de volumen en los tejidos
vecinos al tercer molar, incluída la encía por vestibular.
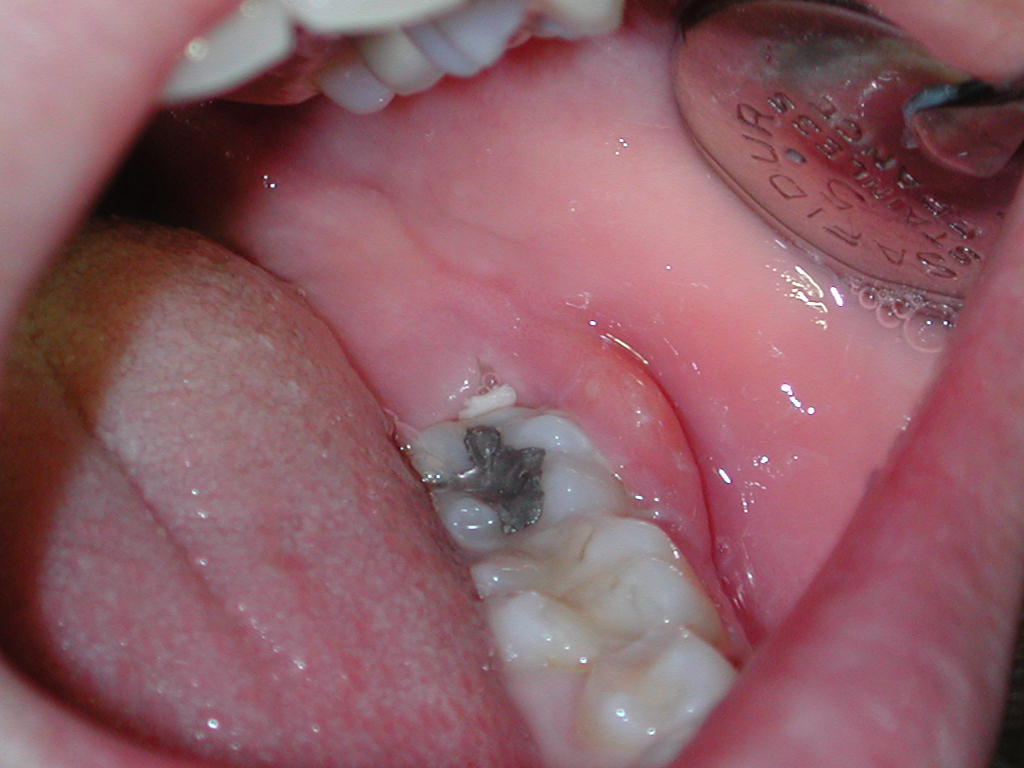 5a
5a 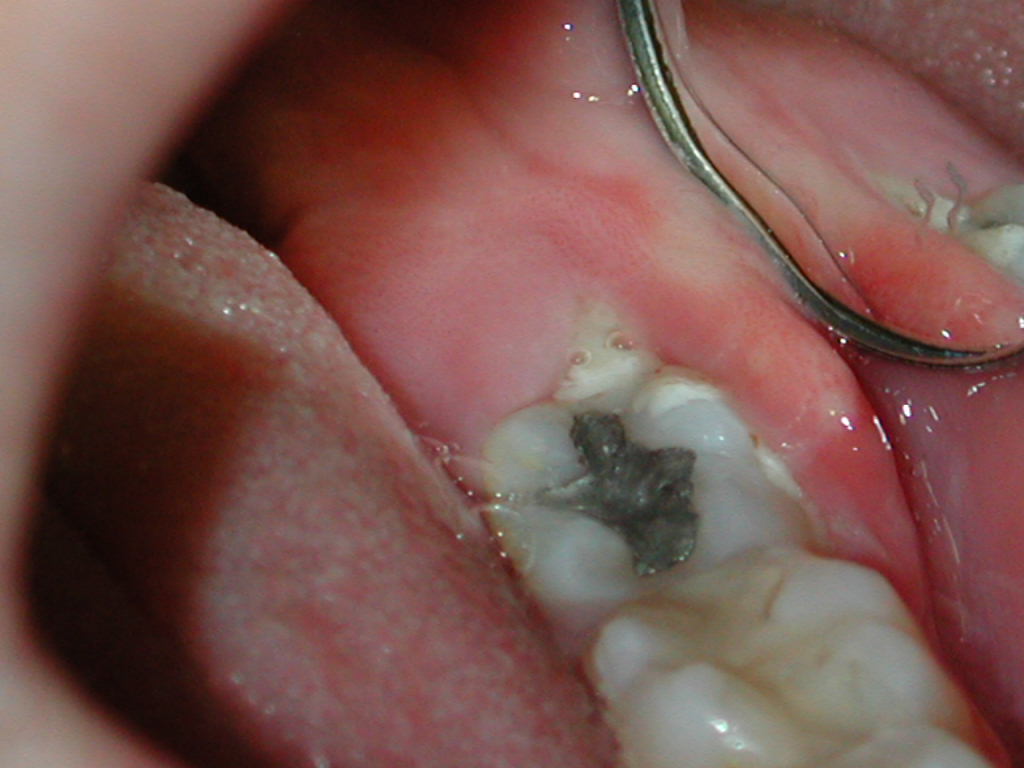 5b
5b
Fig. 5. Mujer de 19 años
que acudió con pericoronaritis aguda con absceso en vestibular frente
al segundo molar, al presionar con el borde del espejo, imagen de la derecha
(5b), se observa como drena pus por el surco gingival, en vestibular, y
hacia distal, donde presentaba tercer molar incluído.
REFERENCIAS BIBLIOGRAFICAS
1. Leung WK, Theilade E, Comfort MB, Lim PL.
Microbiology of the pericoronal pouch in mandibular third molar pericoronitis.
Oral Microbiol Immunol 8:306-312, 1993.
2. Wade WG, Gray AR, Absi EG, Barker Gr.
Predominant cultivable flora in periocororinits. Oral Microbiol Immunol
6:310-312, 1991.
RETROALIMENTACION
1. ¿Cuáles son los gérmenes
más frecuentes de encontrar en una pericoronaritis aguda?
2. ¿Cómo puede hacer el
diagnóstico diferencial entre pericoronaritis aguda y pulpitis aguda?
CICLO DE PRACTICA IV:
Complicaciones
La diseminación de la colección
purulenta desde un tercer molar inferior puede ir hacia la cara externa
de la mandíbula y compromete el espacio masetero - maxilar provocando
el absceso de Caviera-Macaferi, o dar origen al absceso o flegmón
maseterino el que se establece con mayor frecuencia en los casos de pericoronaritis
cerradas en las que los microorganismos entran al capuchón pericoronario
a partir del fondos de sacos paradenciales de los dientes vecinos, o coleccionarse
en un espacio entre el borde anterior del masetero, la cara externa de
la mandíbula, la inserción inferior del bucinador por delante
del triangular de los labios y constituir el absceso migratorio de Chomprèt
L´Hirondelle, que se visualiza frente a los premolares inferiores
y al presionarlo se detecta que el pus fluye por el capuchón del
tercer molar.
Por otra parte el pus que se está
produciendo a nivel del 3er. molar puede migrar hacia la cara interna del
cuerpo mandibular y comprometer el espacio pterigomaxilar provocando el
desplazamiento del pilar anterior y otra posibilidad es que migre hacia
el piso de boca por sobre o debajo el milohioídeo produciendo abscesos
o flegmones en piso de boca con gran compromiso del estado general y de
gravedad para el paciente.
También pueden generarse cuadros
inflamatorios e infecciosos graves a partir de una pericoronaritis pudiendo
incluso presentarse una osteomielitis maxilar, lo que depende de las condiciones
generales del paciente o de las condiciones basales del hueso.
Existe la posibilidad de que el pus que
se produce a nivel del saco pericoronario pueda ser el punto de partida
para problemas cardíacos, renales o articulares a causa de la bacteremia
que se produce desde el foco maxilar, pero lo más importante son
las endocarditis, las glomerulonefritis o las artritis que se producen
por una reacción de antígenos cruzados debido a la semejanza
estructural entre los microorganismos y los tejidos mencionados.
Si persiste la pericoronaritis aguda a
partir de la adenitis puede instalarse una periadenitis o un adenoflegmón
y a nivel gingival y por disminución de la resistencia local pueden
instalarse una gingivitis ulceronecrótica que comprometa varias
papilas gingivales.
Pericoronaritis Crónica
El cuadro crónico es un estado latente,
prácticamente asintomático que puede sufrir reagudizaciones
periódicas, su sintomatología es similar a la de la pericoronaritis
aguda pero muchísimo más apagada, y como no es extremadamente
dolorosa, el cuadro puede ser soportable para los pacientes y se mantiene
incluso por varios años antes de que decidan consultar al profesional
en algunas de sus reagudizaciones.
En algunos casos observamos quistes asociados
con terceros molares, especialmente en la mandíbula, y que se deben
a procesos inflamatorios crónicos, o pericoronaritis crónicas,
que por su repetición estimularían la proliferación
del epitelio del saco, y llevan a la formación del quiste paradentario.
En la unidad de quistes puede encontrar más información de
éste.
Se sabe también que las infecciones
respiratorias se pueden desencadenar y ocurren en forma concomitante con
pericoronaritis agudas y además la cirugía para el tercer
molar por pericoronaritis puede desencadenar dichas infecciones, la mayor
incidencia se ha observado tres días antes de la pericoronaritis
(Meurman, 1995).
Los aspectos histopatológicos de
la pericoronaritis no presentan diferencias de aquellos que ocurren en
cualquier proceso inflamatorio, ya sea agudo, crónico, o crónico-reagudizado.
El infiltrado inflamatorio que puede observarse está de acuerdo
al tipo de inflamación que tenemos, si es aguda con predominio de
neutrófilos, si es crónico con abundantes células
mononucleares, linfocitos, plasmocitos y macrófagos. Muchas veces
se observa también el epitelio reducido del órgano del esmalte,
que por la inflamación puede presentar cambios como hiperplasia
o estar ulcerado.
REFERENCIAS BIBLIOGRAFICAS
-
Andressano AT, Haug RH, Hoffman MJ. The third
molar as a cause of deep space infections. J Oral Maxillofac Surg 50:33-5,
discussion 35- 6, 1991.
-
Meurman JH, Rajasuo A, Murtomaa H, Savolainen
S. Respiratory tract infections and concomitant pericoronitis of the wisdom
teeth. Brit Med J 310:834-846, 1995.
-
Vezeau PJ. Dental extraction wound management:
medicating postextraction sockets. J Oral Maxillofac Surg 2000; 58:531-537.
-
Alexander RE. Dental extraction wound management:
a case against madicating postextractions sockets. J Oral Maxillofac Surg
2000;58:538-551.
RETROALIMENTACION
1. ¿Qué es el absceso de
Chomprèt L´Hirondelle ?
2. ¿Hacia qué zonas se
puede dirigir el pus formado en una pericoronaritis de tercer molar inferior?
CICLO DE PRACTICA V:
Tratamiento
En el manejo de las pericoronaritis debemos
considerar un tratamiento sistémico especialmente en el cuadro agudo
que se refiere al uso de antimicrobianos como las Penicilinas más
una isosaxonil penicilina como la Cloxacilina o la Flucloxacilina, y medidas
que tiendan a compensar el estado febril y el dolor por lo cual se indicarán
analgésicos, antiinflamatorios, antipiréticos, hidratación
según sea la magnitud del compromiso del estado general.
Además deben instaurarse algunas
medidas locales como el alivio del capuchón pericoronario si éste
está siendo traumatizado por la oclusión del diente antagonista
por lo que deben desgastarse las cúspides del antagonista o incluso
debe extraerse el antagonista en caso de 3os. molares que así lo
ameriten.
Como entre el capuchón pericoronario
y la cara oclusal de la pieza afectada se forma una cavidad que no tiene
autoclisis se debe irrigar ese espacio con agua oxigenada diluida con soluciones
desinfectantes o incluso suero.
Posteriormente debe solicitarse el estudio
radiográfico de la pieza afectada, evaluar su posición, dirección.
El diagnóstico de la pericoronaritis
aguda es eminentemente clínico y debe detectarse si es pericoronaritis
sola o con complicaciones y hacerse diagnóstico diferencial con
pulpalgias, periodontalgias o complicaciones de gangrena pulpar y determinar
si es conveniente esperar a que continúe su erupción o si
por su dirección, la falta de espacio disponible, el apiñamiento
de otras piezas dentarias hacen aconsejable su extracción una vez
que se ha subsanado el cuadro agudo.
Todo diente impactado potencialmente puede
causar problemas, y cuando extraerlo? Peterson recomienda tener en cuenta:
edad del paciente, apiñamineto, condición patológica
asociada con dicho diente y reabsorción que puede estar causando
en dientes vecinos. Aunque no existe un criterio unánime y pocos
estudios se han realizado para determinar: ¿qué pasa si dejamos
los terceros molares? De todas maneras nos parece interesante esta tabla
adaptada por Flick de un documento de la American Association of Oral and
Maxillofacial Surgery.
Descripción cualitativa
de riesgos de desarrollar patología (en relación a terceros
molares).
| Condición |
Frecuencia |
Morbilidad |
| Quistes/tumores |
Rara |
Amplio rango |
Infecciones:
-
Periodontal
-
Pericoronaritis
-
Osteomielitis
-
Infecciones de cabeza y cuello.
|
-
alta
-
moderada
-
rara
-
baja
|
-
baja
-
baja
-
alta
-
alta
|
| Caries |
Moderada |
Baja |
| Reabsorción de 2° molar |
Rara |
Baja |
| Riesgo de afectar otros tratamientos |
Moderada |
Baja |
REFERENCIAS BIBLIOGRAFICAS
-
Peterson LJ. Rationale for removing impacted
teeth: when to extract or not to extract. J Am Dent Assoc 123:198-204,
1992.
-
Precious DS, Mercier P, Payette F. Risks and
benefits of removal of impacted third molars: critical review of the literature.
Part 1. J Can Dent Assoc. 58:756-759, 1992.
-
Flick WG. The third molar controversy: framing
the controversy as a public health policy issue. J Oral Maxillofac Surg
57:438-444. 1999.
-
Vezeau PJ. Dental extraction wound management:
medicating postextraction sockets. J Oral Maxillofac Surg 2000; 58:531-537.
-
Alexander RE. Dental extraction wound management:
a case against madicating postextractions sockets. J Oral Maxillofac Surg
2000;58:538-551.
RETROALIMENTACION
1. En un paciente con pericoronaritis aguda,
¿cuáles serían las principales acciones que debe realizar?
2. ¿Cuándo debe realizarse
la extracción de un tercer molar ?
Test
Final
Mis opiniones acerca de esta Unidad
¿Algún comentario?, escriba
a:
Dr.
Benjamín Martínez R.






5a
5b