
Fig. 1. Afta menor y
úlcera
traumática en paladar. Note la diferencia entre ambas
úlceras,
una de borde irregular y la otra no.
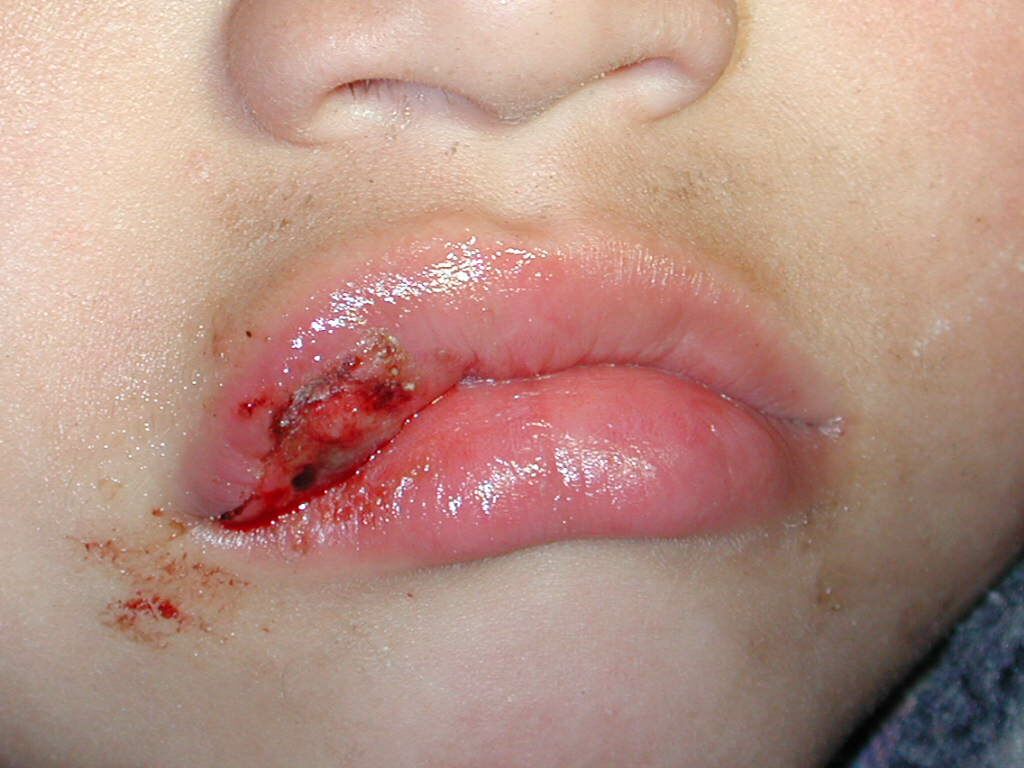
Fig. 2. Ulcera
traumática
en labio superior post anestesia en niño de 4 años.
| TEMA | LESIONES ULCERATIVAS DE LA MUCOSA ORAL |
| TIEMPO APROXIMADO | 60 MINUTOS |
| CURSO | Alumnos Curso Patología Oral - 3er. Año. |
| INSTRUCTORES | DR. BENJAMIN MARTINEZ R. |
Una úlcera es definida como una solución de continuidad de la superficie epitelial que llega a comprometer todos los estratos epiteliales, a diferencia de la erosión en que no llega al corion. Las lesiones ulcerativas presentan una dificultad en la mucosa oral, principalmente en el diagnóstico diferencial. Muchas causas pueden dar como resultado una úlcera en la mucosa. Ante este problema debemos considerar de importancia:
CLASIFICACION DE LAS LESIONES ULCERATIVAS:
Las lesiones ulcerativas se pueden clasificar desde dos puntos de vista:
2.- ¿ Qué es una
erosión ?
La úlcera traumática de la mucosa oral es una lesión causada por alguna forma de trauma, pueden ser morderse la mejilla o el labio, irritación por prótesis, cepillado inadecuado, borde filoso de una pieza fracturada o cariada e incluso a través de irritantes externos (medicamentos, ácidos, álcalis). La injuria por rollo de algodón es iatrogénica y se produce al retirar rápido algodón desde mucosa seca. Los sitios más frecuentes de localización para una úlcera traumática son: borde lateral de lengua, usualmente por mordida; cara interna de mejilla; labios y ocasionalmente en paladar. Aunque la mayor parte de las veces la curación de estas lesiones es rápida y sin contratiempos, eventualmente existen úlceras que persisten largo tiempo sin cicatrizar. Esto es particularmente importante en úlceras traumáticas de la lengua, las cuales pueden tener gran semejanza con un Carcinoma y, a veces, es repetidamente biopsiada para tratar de establecer un diagnóstico de neoplasia (estas úlceras de lengua a veces ocasionan una marcada reación inflamatoria crónica con vasos de neoformación y algunos le denominan granuloma traumático, o úlcera eosinofílica, ya que presenta abundantes eosinófilos en su histopatología, eosinófilos que al parecer están ahí por reacción al tejido adiposo y/o muscular lesionado o necrosado). Hay otras lesiones de larga data que curan rápidamente luego de un procedimiento quirúrgico menor.
Una lesión muy particular es la que se produce al inyectar a gran presión y en gran cantidad anestesia local en el paladar duro. Al cabo de unos dÍas aparece una úlcera de bordes irregulares y fondo cubierto por una membrana de fibrina, que simula un adenocarcinoma del paladar duro o una sialometaplasia necrotizante. Esta lesión se denomina úlcera trófica y es producida por una vasoconstricción extrema del árbol arterial de la zona, que conduce a severa isquemia y necrosis tisular.
En algunos niños que nacen con un diente natal o neonatal, generalmente incisivo central inferior, se produce una lesión ulcerativa traumática de la punta y el vientre lingual a consecuencia del roce producido por la succión durante el amamantamiento. Esta lesión se conoce como enfermedad de Riga-Fede y regresa al eliminar las piezas presentes. Sin embargo la lesión lingual puede dejar algunas secuelas al cicatrizar. Otra lesión que se cree de origen traumático y producida en el recién nacido, es la úlcera pterigoidea. Esta úlcera aparece en la zona del pilar anterior y paladar blando del niño y es producida, tal vez, como consecuencia de una anoxia temporal en el momento del parto o quizás por la gasa que se usa para limpiar la boca del niño recién nacido. De cualquier forma la lesión desaparece en pocos días sin dejar secuelas. Las lesiones autoinducidas son aquellas producidas sobre la base de un hábito e incluyen el morderse el labio (morsicato labiorus), el morderse la mejilla (morsicato buccarus), que ocasionan lesion blanquecina con dichos nombres, también traumas gingivales inconcientes, etc. Estas lesiones por hábito de mordida se han denominado Pathonimia mucosae oris. Dentro de este grupo correspondería agrupar aquellas lesiones producidas durante un ataque de epilepsia, siendo la lengua y/o labios los sitios más afectados durante la crisis.
Los agentes externos tales como medicamentos (aspirinas), ácidos, álcalis, enjuagatorios en soluciones alcohólicas, también producen lesiones ulcerativas o al menos erosiones cuando son aplicadas directamente sobre la mucosa. Muchos producen una necrosis epitelial, que clÍnicamente aparece como lesión plana, de bordes irregulares y cubiertos por una malla de epitelio necrótico que al ser removido con un algodón deja una superficie sangrante. La aspirina es el agente que con más frecuencia produce estas lesiones, al ser colocada en la mucosa adyacente a una pieza con pulpalgia severa. Los ácidos y álcalis actúan también directamente sobre el epitelio al ser ingeridos con fines suicidas.
La úlcera traumática
causada
por irritación protésica es una lesión del mismo
tipo,
originada por injuria física. Se desarrolla generalmente pocos
días
después del a inserción de prótesis nuevas, como
resultado
de una confección no adecuada de ellas, por presión
indebida
en alguna zona o presencia de espÍculas óseas bajo las
prótesis,
lo más frecuente es en el fondo del vestíbulo inferior.
Su
tamaño varÍa según la zona, y también son
dolorosas,
irregulares o alargadas siguiendo la forma del borde protésico,
usualmente cubiertas por una delgada membrana gris necrótica y
rodeadas
por un halo inflamatorio. Si el tratamiento no se hace con prontitud,
el
tejido circundante prolifera como reacción a la injuria pudiendo
formar a la larga épulis fisurados.

Fig. 1. Afta menor y
úlcera
traumática en paladar. Note la diferencia entre ambas
úlceras,
una de borde irregular y la otra no.

Fig. 2. Ulcera
traumática
en labio superior post anestesia en niño de 4 años.
Histología de úlcera traumática: se presenta como una úlcera inespecÍfica. Al microscopio hay pérdida de continuidad de la superficie epitelial, cubierta por un exudado fibrinoso. El corión se muestra densamente infiltrado de celulas mononucleares y PMNN, especialmente bajo la úlcera. Hay prominente actividad fibroblástica, y también numerosos vasos de neoformación cerca a la malla de fibrina.
El tratamiento para la úlcera
traumática (fig. 3A y 3B) consiste en corregir la causa
subyacente: alivio de flancos protésicos,
eliminación de bordes filosos de piezas, eliminación de
espículas
óseas, etc. Controlar al paciente, y si al cabo de dos
semanas,
después de eliminado el agente asociado con la úlcera,
esta
persiste serÍa altamente aconsejable tomar biopsia.
Fig. 3A. Ulcera
traumática
en piso de boca, con aumento de volumen en zona de desembocadura de
conductos de Wharton.
Fig. 3B. Barra lingual de
la prótesis intimamente asociada
con la zona de la úlcera y tumoración. Tratamiento:
desgastar barra o rehacer prótesis. Además es aconsejable
algún colutorio con clorhexidina como enjuagatorio.
2.- ¿Porqué se
produce
la úlcera trófica ?
Sin duda una de las lesiones más serias son aquellas manifestaciones de enfermedades malignas. La ulceración oral se ha considerado asociada a "algo maligno". Sin embargo, parte de las lesiones malignas de la mucosa oral o tejidos subyacentes no comienzan con este estado (ver unidad de Cancer de la Mucosa Oral). Es asÍ como antecediendo a la úlcera podemos hallar leucoplasias, eritroplasias, erosiones, nódulos,l esiones papilomatosas, verrucosas, etc. Ahora bien, el hallar una lesión ulcerativa sospechosa de malignidad en la mucosa oral es de real trascendencia, ya que muchas otras entidades pueden simular un proceso maligno y por supuesto no lo son. Es aquÍ donde el diagnóstico diferencial adquie rerelevancia.
CARCINOMA ESPINOCELULAR
Es la neoplasia maligna más frecuente de mucosa oral y una de sus manifestaciones es la lesión ulcerativa. En cualquier parte que se ubique (lengua, piso de boca, encÍa o mejilla) sus caracterÍsticas clÍnicas son similares, excepto por pequeñas variaciones en frecuencia. Esta úlcera es indurada, indolora (sino se infecta secundariamente), con bordes soleventados y que puede estar asociada a ganglios regionales metastásicos. Histológicamente se encuentra epitelio ulcerado en cuyo conjuntivo se disponen nidos y cordones de células neoplásicas, infiltrantes y con variado grado de atipÍa. Debe hacerse diagnóstico diferencial con: afta mayor, úlcera traumática y sÍfilis, por su aspecto clÍnico.
ADENOCARCINOMA
Es una neoplasia maligna originada en el tejido glandular salival. Los más comunes que afectan a la mucosa oral son: el Ca. mucoepidermoide, el Ca. adenoide quÍstico y adenocarcinomas, todos de glándulas salivales menores. El paladar duro y blando son los sitios más comúnmente afectados. ClÍnicamente cuando dan úlcera son similares al Ca. espinocelular e histológicamente varía según el tipo de neoplasia (ver Unidad de Tumores de Glándulas Salivales). Existeuna lesión reaccional e inflamatoria originada en gl ndula salival,de localización preferencial en el paladar duro, llamada sialometaplasianecrotizante que clÍnica e histológicamente simula un Ca.mucoepidermoide. Esta lesión es totalmente benigna y regresa conprocedimientos quirúrgicos menores (biopsia).
2. Un carcinoma espino celular
puede confundirse histológicamente con:
ETIOPATOGENIA, CARACTERISTICAS CLINICAS
La úlcera oral recurrente, afta, o estomatitis aftosa recurrente, y vulgarmente llamada "fuego", constituye una alteración de la mucosa de revestimiento de la boca, frecuente, que denominaremos de ahora en adelante, simplemente afta. Diferentes estudios han demostrado una frecuencia entre 5 y 66% de la población afectada, dependiendo del grupo en estudio, e indudablemente se refiere a personas que alguna vez han tenido esta lesión. La mayorÍa de los autores distingue factores predisponentes, y factores etiológicos en el origen del afta. Pero la realidad hasta el momento es que la etiologÍa exacta en la mayorÍa de los casos no se establece, por lo cual es difÍcil tratar de explicar cómo diferentes factores etiológicos pueden llegar a ocasionar la ruptura del epitelio, y especialmente en algunas ubicaciones de la boca, tal como en fondo de vestÍbulo, cara interna de los labios, piso de boca, paladar blando, o sea donde se encuentra la denominada mucosa de revestimiento, pero generalmente no se presentan estas úlceras en la mucosa del dorso de la lengua, la encÍa o el paladar duro (o sea en mucosa masticatoria o especializada). De todas maneras para entender mejor como ocurre esta lesión es importante revisar los factores predisponentes, que en muchos casos puede explicar el origen del afta y demostrar en algunos casos factores que pueden corregirse y mejorar o disminuir la frecuencia de las úlceras. La mayorÍa de los pacientes que presentan aftas son en general sanos, pero debe recordarse que a veces se asocia esta lesión con algunas condiciones generales tales como la enfermedad de Behcet, neutropenia cÍclica, síndrome de faringitis y fiebre periódica, déficits nutricionales, alteraciones gastrointestinales tales como colitis ulcerativa, enfermedad de Crohn, y en algunas inmunodeficiencias incluyendo SIDA.
Varios estudios han demostrado, especialmente en Inglaterra y Estados Unidos, déficit de fierro, ácido fólico, o vitamina B12, y se estima que aproximadamente el 20% de los pacientes con aftas presentan este tipo de alteraciones, pero es difÍcil de demostrar. Debe sospecharse de dichas alteraciones en pacientes con aftas que empeoran, o sea que presentan las úlceras cada vez con más frecuencia o mayor grado de severidad.
Algunos pacientes con aftas correlacionan la presencia de las úlceras con algunos alimentos, no existen publicaciones con suficiente número de casos que corroboren dicha aseveración, y raramente cambios en la dieta alimenticia producen algún beneficio. Tambien existe la posibilidad de reacción de hipersensibilidad a algún antÍgeno, que estarÍa ocasionando probablemente un cuadro similar a dermatitis por contacto, o de atopia en algunos pacientes. Hemos observado algunos pacientes con hipersensibilidad al mercurio y que constantemente habían vivido con sus úlceras por más de 15 años, una vez que se retiraron las amalgamas mejoraron completamente de sus úlceras. Para decidir esto debe solicitar en pacientes que sospeche hipersensibilidad a las amalgamas, test de HS a materiales dentales.
En algunas mujeres se ha observado que las aftas tienen un ciclo relacionado con la fase lútea del ciclo menstrual, presumiblemente asociado con los cambios en los niveles de progestágenos. Tambien existen factores locales que predisponen a la aparición de las aftas tales como trauma y en algunas personas predispuestas , un trauma mÍnimo puede desencadenar la lesión, en una mucosa no queratinizada, y esto se relaciona también con la menor frecuencia de aftas que ocurre en fumadores, y la ausencia casi completa de úlceras en la mucosa oral queratinizada. De todas maneras es claro que las aftas y su etiologÍa fundamental no está aún dilucidada, y en la actualidad la mayorÍa de los autores concuerda que existe una alteración mediada por un mecanismo inmunológico, pero no existe tampoco acuerdo del mecanismo inmunopatogénico que ocasiona la ulceración, que explique la intermitencia de las lesiones, la naturaleza autolimitante de las úlceras, y la falta para responder ante drogas inmunomoduladoras.
Los estudios histopatológicos y mediante tecnicas de inmunohistoquÍmica han permitido demostrar la presencia de linfocitos grandes granulares (células NK) y de linfocitos T-CD4, en la etapa preulcerativa, mientras que en la fase de ulceración está asociada con la aparición de linfocitosT-CD8, y estos son reemplazados por CD4 en la fase de reparación.Tambien se encuentran Neutrófilos, pero a diferencia de la enfermedadde Behcet donde ellos están hiperactivos, en el afta no se observa alteración en la función quimiotáctica.
En la fase ulcerativa los antígenos HLA de clase I y II se encuentran en las celulas basales del epitelio y posteriormente en todos los estratos epiteliales debido probablemente a interferon gamma liberado por los linfocitos T. Estos antÍgenos pueden servir asÍ detarget para que las celulas epiteliales sean atacadas por linfocitos CD8,y es posible observar en biopsias de pacientes con aftas la presencia,más allá de lo normal, de linfocitos intraepiteliales, en el estrato espinoso. De todas maneras el mecanismo inmune, que inicialmente se creyó que era mediada por células, parece ser más probable que involucre un mecanismo de citotoxicidad celular dependiente de anticuerpos mediada por linfocitos B, con participación de complejos inmunes, que incluso se ha observado elevados en algunos pacientes, pero no precisamente en aquellos que tienen aftas menores. Se ha observado depósito de complejos inmunes en biopsias, a nivel del estrato espinoso, y hay algunas evidencias de vasculitis por complejos inmunes que conlleva un deposito de inmunoglobulinas y complemento.
Uno de los aspectos que durante muchos años se ha investigado es la asociación del afta con algún microorganismo, especialmente de origen bacteriano, y en concreto del grupo de los estreptococos, ya sea como patógeno directo o como estímulo antigenico que llevaría a la generación de anticuerpos que podrían tener una reacción cruzada con el epitelio. Inicialmente en el año1963 se demostró que serÍa un estreptococo sanguis pero posteriormente se señaló que sería de la cepa estreptococo mitis, pero estudios siguientes no han demostrado que haya diferencias entre los sujetos con aftas y controles en cuanto a su respuesta mitógenica linfocitaria. No se ha demostrado la presencia de antÍgenos y viriones del virus herpes en el afta y está claro que los tratamientos del afta que han empleado antivirales no tienen ningún beneficio.
CARACTERISTICAS CLINICAS.
Las úlceras orales recurrentes pueden clasificarse, de acuerdo a Lehner, en afta menor, afta mayor y úlceras herpetiformes. La asociación con lesiones extraorales de cualquiera de las variedades anteriores, en la cual se observa compromiso de mucosa genital, piel, y a veces articulaciones y alteraciones neurológicas se denomina sÍndrome de Behcet.
Debido a que no hay ningún otro medio para hacer el diagnóstico del afta, diferente del reconocimiento de sus caracterÍsticas clínicas, es extremadamente importante que el clínico que examina la mucosa bucal, establezca este diagnóstico correctamente. Esta lesión se caracteriza por la recurrencia de una o más úlceras deforma redondeada, dolorosa, a intervalos de unos pocos días o de meses. Generalmente se inicia en la niñez o adolescencia y persiste durante varios años.
Lamentablemente no existen suficientes publicaciones que permitan caracterizar los distintos aspectos clínico-patológicos de las distintas variedades de afta y en general uno encuentra publicaciones que relatan características para todos los tipos de aftas y parecería conveniente investigar si existen algunos factores importantes en la etiología, la histopatología y el tratamiento en los distintos tipos de aftas.
AFTA MENOR.
Es la variedad más común,
cerca del 80% de todas las úlceras orales recurrentes, y se
caracteriza
por que simultáneamente el paciente puede tener entre 1 y 5
lesiones,
redondas u ovaladas de menos de 10 mm de diámetro con una
seudomembrana
blanco-gris cea y rodeada por un halo eritematoso. Generalmente este
tipo
de úlcera se presenta en cara interna del labio, mejilla, y piso
de boca, y excepcionalmente puede encontrarse en la encía o el
dorso
de lengua. Estas lesiones sanan dentro de 10-14 días sin dejar
cicatriz.
Esta variedad de afta ya habÍa sido descrita el siglo pasado por
Mikulicz y Kummel, 1898, y quizás por esto se denominó
durante
mucho tiempo afta de Mikulicz que lamentablemente se confundió
con
afta mayor. Al parecer esta variedad es un poco más frecuente en
mujeres. Muchas veces antes de presentarse existe una fase
prodrómica
caracterizada por parestesia en el sitio que posteriormente aparecer la
ulceración.
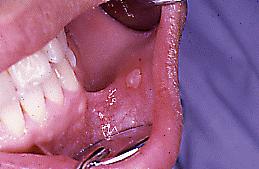
Fig. 4a. Afta menor. Cara
interna de labio.

Fig. 4b. Afta menor,
mujer de 17 años, según la paciente aparece
después de realizarse extracción de premolarr
(indicación de ortodoncia).
Son úlceras muy dolorosas,
pero afortunadamente menos frecuentes que el afta menor, que el
paciente
generalmente tiene entre 1 y 10, que miden entre 10-30 mm y tambien
recidivan
con frecuencia, afectando especialmente el paladar blando, mejilla,
cara
interna de labio, pudiendo demorar hasta 6 semanas en sanar y dejando
una
cicatriz a diferencia de lo que ocurreen el afta menor. Esta
úlcera
se puede distinguir del afta menor,además del tamaño, por
que tiene un aspecto crateriforme,y tendencia a presentar bordes
levantados,
y al igual que el afta menor tambien tiene un exudado fibrinoso
amarillento,
y una periferia rojiza.
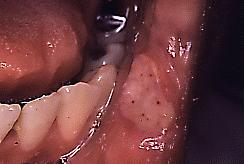
Fig. 5. Afta mayor. Ulcera
socavada en cara interna del labio inferior.
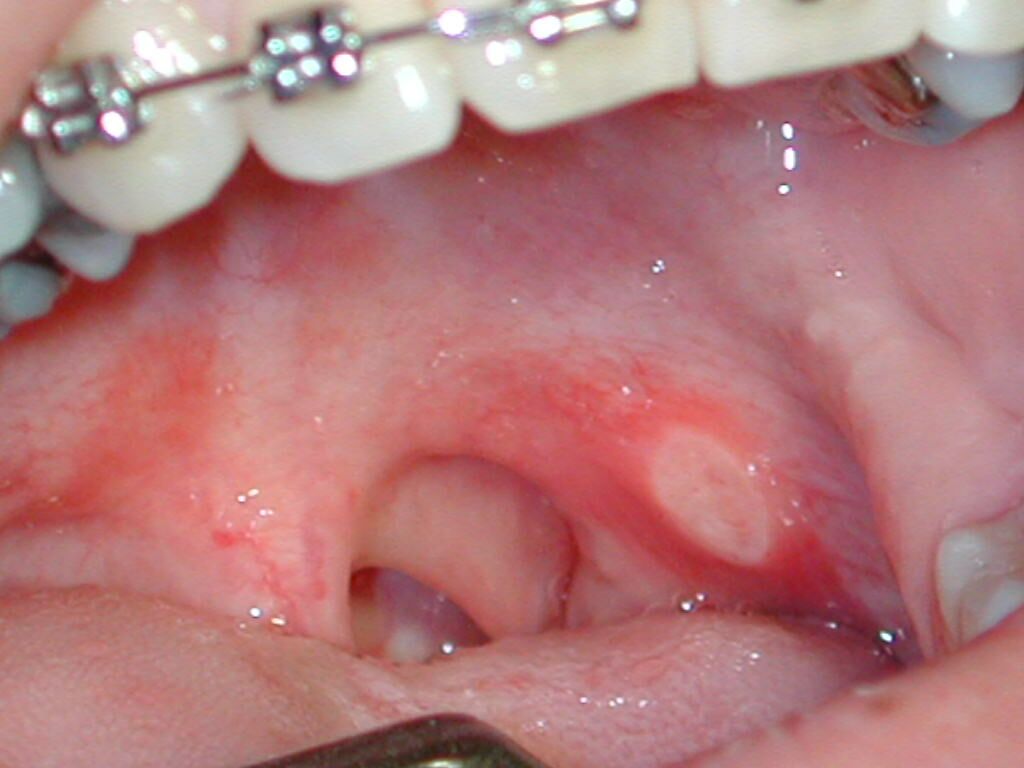
Fig. 6. Afta mayor en
pilar
amigdaliano en mujer de 18 años.
Inicialmente cuando fue descrita en 1911, por Sutton, este autor la denominó Periadenitis mucosa necrótica recurrente, e incluso hoy algunos autores, como Pindborg, han preferido este nombre. Tambien se le conoce con el epónimo, afta de Sutton.
ULCERAS HERPETIFORMES.
Esta variedad de úlcera fue descrita más recientemente, en 1961 por Cooke, y tiene una frecuencia similar con el afta mayor. Se caracteriza por la presencia de hasta 100 úlceras pequeñas,que pueden afectar de preferencia la mucosa de revestimiento, y ocasionalmente otras zonas, y se inicia como pequeñas úlceras del tamaño de una cabeza de alfiler, que pueden ir aumentando de tamaño y coalesciendo entre ellas. Puede haber una permanencia de las úlceras en la cavidad oral, pero generalmente sanan a los 14 dÍas. A veces puede haber disfagia, y al igual que en el afta mayor, podría haber perdida de peso por la dificultad para alimentarse.

Fig. 7a. Ulceras
herpetiformes
en paladar blando. Observe varias úlceras pequeñas en el
paladar blando con halos rojizos.

Fig. 7b. Hombre de 30
años con múltiples úlceras en cara interna de
labio inferior (visto desde arriba), note zonas azulosas por
indicación previa de farmaceútico de azul de metileno.
Algunas úlceras han coalescido, también presentaba
lesiones en cara interna labio superior y otras zonas.
ETAPAS EN LA FORMACION DE LAS AFTAS.
Al parecer en todos los tres tipos de úlceras existirÍan estas cuatro etapas :
2. ¿Qué
diferencias
existen entre úlceras herpetiformes y gingivitis herpetica
primaria?
Desde que no existe una causa especÍfica para el afta tampoco hay un tratamiento específico, para la mayoría de los pacientes. En general se puede lograr alivio de los sÍntomas, pero no se puede evitar las recurrencias. Lamentablemente en nuestro medio el tratamiento más utilizado, según un estudio realizado en 1985, por Scherer, es la violeta de genciana, utilizada por 37% de los pacientes, del cual existe poca información y al parecer solo alivia momentáneamente sin disminuir la duración de las úlceras.
En aquellos pacientes que se demuestra la asociación del afta con una enfermedad sistémica, lo indicado es referir el paciente al especialista, médico internista, gastroenterólogo, para su tratamiento. En individuos que presentan aftas en relación a alimentos, pueden beneficiarse del uso de una dieta restrictiva, en que se suprime cereales( trigo y centeno), frutas, y tambien debe eliminarse el uso de pasta dedientes, cosméticos y similares (incluso algunos sugieren suprimir perfumes), posteriormente se va incluyendo de a uno, diariamente, si aparecen las úlceras se habr demostrado la asociación con alguno de esos factores y el paciente puede experimentar mejoría, de sus úlceras.
En aquellos pacientes con déficit de ácido fólico, vitamina B12, B1, B6, o fierro, pueden beneficiarse de la administración de dichas sustancias que tendrían disminuidas, e incluso se podría obtener la mejoría completa y desaparición de las úlceras.
Los enjuagatorios, tal como los que contienen gluconato de clorhexidina son efectivos en reducir la duración de las úlceras, aumentan el número de días libres de úlceras, pero no previenen las recurrencias. Se ha utilizado la clorhexidina en gel,y en colutuorios a concentraciones del 0.2% ó 0.1% (en Chile diferentes nombres comerciales: Oralgene, Garonsept, Perioaid, Perioguard, Perioxidin). Nosotros recomendamos1 cucharada sopera, o aproximadamente 15 ml, después de cepillarse los dientes (de cualquiera de esas marcas comerciales), después de desayuno y después de comida, o sea dos veces al día. La mayorÍa de los pacientes responden bien, especialmente en los casos de aftas menores, no así en las aftas mayores, y se acorta la duración de las úlceras, pero puede haber pacientes donde este tratamiento no sea efectivo y debe investigarse las razones, y pudiera ser incluso necesario realizar biopsia para descartar otras lesiones. Tambien se ha utilizado e indicado especialmente en las úlceras herpetiformes, el empleo de tetraciclina, en enjuagatorio. Otros colutorios que se han utilizado,son Listerine, Duranil, pero no existen suficientes ensayos clínicos que comprueben su efectividad.
Se ha utilizado ampliamente diferentes tipos de corticoides de uso tópico, como hidrocortisona, o triamcinolona, con buenos resultados, todos ellos reduciendo los síntomas, y sin ocasionar inmunosupresión importante, por la poca absorción que tienen desde la mucosa bucal, pero al igual que con la clorhexidina, las úlceras recurren. En casos de aftas mayores se puede utilizar por vía sistémica, aunque es preferible, en nuestra opinión intentar inicialmente un tratamiento tópico, durante un par de días y si el paciente no mejora utilizar por vía sistémica. Normalmente hemos utilizado con buenos resultados, betametasona 0.05% en Orabase, c.s.p 25 gr, (preparación que aquÍ en Santiago debe solicitarse a Farmacia Ahumada). También puede utilizarse acetonida de triamcinolona 0.1% en Orabase, c.s.p 25 grs, ó en solución para aplicación tópica, especialmente para el afta mayor.
Se ha tratado también el uso de inmunoestimuladores, especialmente de Levamisole, aunque no tenemos ninguna experiencia al respecto y la literatura señala que no ha habido mejorÍas objetivas, además de diversos efectos adversos, que al parecer no hacen aconsejable este tipo de tratamiento.
En diversas publicaciones, recientes,
se
ha señalado que algunos pacientes mejoran con talidomida, factor
de transferencia, colchicina, dapsone, pero con ninguno de ellos
tenemos
experiencia en su uso y no están, la mayoría de ellos, al
alcance nuestro, o disponibles en nuestro medio. En un estudio reciente
se ha utilizado LongoVital, una tableta que contiene vitaminas (A, D,
E,
C, B1, B2, B6) y algunas hierbas, tales como provenientes de romero, de
semillas de calabaza, paprica y otras., durante 6 meses, diariamente, y
según los autores los pacientes que utilizaron este tratamiento,
que tenían aftas menores (n=29), presentaron un número
significativamente
menor de recurrencias que el grupo control, habiendo un total de 31% de
pacientes totalmentel ibres de recurrencias. No tenemos
información
si dicha tableta se encuentra en nuestro medio y es necesario realizar
estudios comparativos con otros tratamientos para establecer
¿Cuál
es mejor?, porque si se compara con un placebo, es esperable obtener
mejoría,
probablemente debido al efecto de las vitaminas, aunque los autores
sugieren
que el efecto beneficioso podría ser más bien por los
componentes
de las hierbas.
2. ¿Cuál es la
efectividad
de aciclovir en el tratamiento de las ulceras herpetiformes. Por
qué?