
Fig. 1. Radiografía periapical con lesión radiolúcida compatible con granuloma periapical.
| TOPICO | LESIONES PERIAPICALES |
| TIEMPO APROXIMADO | 45 MINUTOS |
| AUDIENCIA | CURSO PATOLOGIA ORAL, 3er. año, Odontología, U. Mayor |
| Autores: | DR. BENJAMIN MARTINEZ R. DR. VIDAL POMES Ultima actualización, Agosto 2010 |
El fenómeno inflamatorio es similar en todas partes de la economía y la única diferencia es el territorio donde ocurre la respuesta inflamatoria. A nivel apical la respuesta inflamatoria se desarrolla en el ligamento periodontal que queda delimitado por cemento y el hueso alveolar, que por ser tejidos inextensibles otorgan características muy particulares a las periodontitis especialmente en lo que se refiere a la respuesta dolorosa. La intensidad de la respuesta inflamatoria dependerá de:
Los factores etiológicos, que intervienen en la génesis de los procesos apicales inflamatorios, son principalmente de origen infecciosos, pero podemos encontrar y clasificarlos como:
Traumáticos:
2. Cuáles son los principales
factores etiológicos de las lesiones periapicales?
El factor etiológico que la induce es mecánico o químico. Se inicia con un dolor leve, especialmente al presionar la pieza dentaria y el dolor se exacerba con la masticación o con el calor. Si el factor que la origina es una contusión el dolor es de mayor intensidad, constante, bien localizado, la pieza afectada puede estar efectivamente elongada. En el tejido periodontal se produce aumento en la permeabilidad capilar, exudado de líquido, edema y liberación de los productos de la inflamación que estimulan las terminaciones nerviosas y generan dolor. El tratamiento es dirigido a la causa, dejar la pieza afectada en akinesia, incluso desgastando la antagonista o inmovilizar si es necesario. No existe evidencia de lesión radiográfica.
Histopatológicamente es indudable que existe daño tisular, lo difícil es demostralo en algún corte, ya que no debe hacerse extracción de la pieza dentaria. De todas maneras se puede pensar que existirán vasos hiperémicos en el ligamento periodontal, edema y probablemente hemorragias pequeñas en dicho espacio, con infiltrado principalmente de neutrófilos, el cual si se mantiene o se infecta podría originar un absceso.
Absceso Dento Alveolar Agudo (ADAA).
Este proceso se refiere a un absceso que se colecciona entre la raíz de una pieza dentaria o de una de sus raíces proveniente de la necrosis séptica de una pulpa dentaria que por lguna razón quedó sin tratamiento. El dolor es la única manifestación clínica del proceso y comienza como un dolor leve que despu,s se hace constante, severo, mantenido, muy bien localizado, el paciente individualiza perfectamente la pieza afectada, este dolor no cede con los analg,sicos y se exacerba con la presión de la pieza o con la palpación frente al ápice, por lo cual el paciente acude a consultar con fascies dolorosa, boca levemente entreabierta, hay sialorrea nerviosa. Puede existir compromiso del estado general y en consecuencia fascies febril. A toda la sintomatología previamente descrita se deben agregar las adenopatías de tipo inflamatorio de los ganglios regionales.
La pieza dentaria causante del problema puede estar obturada, con caries, con fractura expuesta, con tratamiento endodóntico defectuoso, completo, pero siempre con pulpa o canal necrótico e infectado. En la radiografía, en la mayoria de los pacientes no se aprecia ninguna lesión. Histológicamente se observará las características típicas de un absceso, con abundante necrosis de liquefacción donde destacan los neutrófilos con signos de degeneración , rodeados por tejido de granulación con vasos de neoformación y abundante infiltrado linfo-plasmocitario, y tejido conjuntivo fibroso.
Tratamiento: Vaciamiento de la colección purulenta vía canalicular mediante una trepanación o por exodoncia. En cualquier caso, al haber compromiso del estado general del paciente deben administrarse antimicrobianos.
2. ¿Cuáles son las
principales características histológicas de la PAS?
No hay sintomatología clínica, sólo se descubre por imagen radiográfica que puede ser una línea periodontal apical engrosada. Generalmente son lesiones causadas por oclusión traumática. Histológicamente probablemente se encuentre leve a moderado infiltrado linfoplasmocitario con algunos macrófagos. No requiere biopsia y el tratamiento debiera ser a eliminar el factor causal tratando siempre de conservar la pieza dentaria.
Absceso Dento Alveolar Crónico (ADAC)
Proceso cronológicamente
cíclico. Es un foco inflamatorio e infeccioso, derivado de una
necrosis pulpar séptica, en el que los tejidos apicales se
mantienen en equilibrio por las buenas
defensas de los tejidos apicales y porque la colección purulenta
drena,
ya sea a través de una fístula mucosa (lo más
frecuente), o cutánea (a veces la única
manifestación del proceso), canalicular, o transperiodontal. De
esta manera su característica
patognomónica es el drenaje por cualquiera de las vías
señaladas.
El paciente puede tener cierta sensación de que algo extraño ocurre en los tejidos apicales pero sin llegar a sentir dolor. La pieza dentaria causante puede estar obturada, cariada, con endodoncia incompleta, o mal efectuada, o al estado de raíz. Radiográficamente puede observarse área radiolúcida perirradicular, de bordes difusos o netos. Histológicamente se observará un proceso cronico con signos de agudización, vale decir que además de las células propias de una inflamación crónica (linfocitos, plasmocitos, macrófagos y fibroblastos) se encuentran focos de neutrófilos, con vasos dilatados, hiperémicos, muchas veces hemorragia reciente y hemosiderina.
2. Histológicamente a
qué corresponde un ADAC?
Es una respuestas hiperplásica
de
los tejidos perirradiculares frente a una necrosis e infección
pulpar
de baja intensidad que estimula la formación de tejido de
reparación. Este tejido se puede infectar (ADAA) o fistulizar
(ADAC), aunque aparentemente también puede ser de origen
traumático o agentes químicos, pero que al parecer
siempre se produciría por infección, y
en que la comunicación o infección ha sido
microscópica por micro-craquets o microfacturas dentarias,
detectables con la microscopía que realizan en la actualidad
algunos endodoncistas.
El diente afecta está
asintomático o con una sensibilidad leve o indefinida. Puede
haber una sensibilidad "distinta" a la presión o
masticación de alimentos sólidos, debido a la hiperplasia
o quizás al leve edema inflamatorio del ligamento periodontal.
En la radiografía periapical se observará una
zona radiolúcida, bien delimitada, de forma redonda u ovlada,
corticalizada o no, y si la lesión se ha re-infectado o
agudizado, sus límites se observarán difusos.

Fig. 1. Radiografía
periapical con lesión radiolúcida compatible con
granuloma
periapical.

 a
a  b
b Fig. 3a. Mujer de 35 años, acudió por el incisivo superior cariado, pero note el cambio de color tìpico de dientes desvitalizados, en los incisivos inferiores, en 3b se puede observar la radiografía periapical de dichos dientes donde se aprecia abundantes depósitos en proximal, y lesiones apicales en ambos casos, o sea: a veces las lesiones apicales pueden ser originadas por enfermedad periodontal, e incluso llegan a ocasionar la necrosis pulpar como en este caso, a esto se le puede llamar lesión endo-periodontal.
La lesión radiográfica a veces puede observarse lateral a la raíz lo que indica que la infección o canal ha difundido a través de conducto lateral.
Quiste ó granuloma.
Consideraciones de Radiología y endodoncia.
Tanto la radiología como la endodoncia en su afán por
lograr un diagnóstico de las lesiones apicales lo más
preciso posible, con el objeto de que se indique un plan de tratamiento
adecuado, intentan diferenciar el granuloma del quiste radicular.
Obviamente la única manera de poder hacer un diagnóstico
exacto es a través de
la biopsia en cuyo caso se debe hacer la exodoncia de la pieza dentaria
o
una intervención quirúrgica que permita acceder a la
lesión a través de mucosa y hueso alveolar.
El radiólogpo ante la
imposibilidad de hacer una anamnesis y examen clínico, o no
contar con dichos elementos al momento de evaluar o diagnosticar una
radiografía, solamente toma como parámetro el
tamaño de la lesión radiográfica. Así, si
la lesión tiene un tamaño menor a un centímetro el
diagnóstico radiológico será "lesión
radiolúcida periapical compatible con granuloma". Si la
lesión es mayor a un
cm se sugiere el diagnóstico de quiste radicular. Pero debe
tenerse
presente que es perfectamente posible que se presenten lesiones de
menos
de un cm que corresponden a quistes, y granulomas que midan más
de
un cm.
La endodoncia por otra parte, combina el estudio de las imágenes radiográficas, la anamnesis y toda una batería de exámenes clínicos. De esta manera no considera el tamaño radiográfico de la lesión como elemento distintivo entre una lesión y otra. El quiste radicular desde el punto de vista endodóntico se considera una lesión radiolúcida de límites corticalizados. Se interpreta que la lesión, crónica y expansiva, ha hecho una presión sostenida sobre el tejido óseo por mucho tiempo; éste ha sido capaz de reaccionar oponiendo resistencia mediante formación ósea (cortical). Si existe abombamiento de la tabla, generalmente vestibular, y crepitación, la hipótesis clínica de diagnóstico se orienta más hacia quiste. También al efectuar el acceso y preparación químico-mecánica del canal radicular drena líquido de tipo quístico, claro, cristalino, el diagnóstico se hace más sugerente. En cambio en lesiones radiolúcidas de límites netos con las características descritas antes, el diagnóstico se orienta hacia granuloma apical. No debe olvidarse que debe hacerse diagnóstico diferencial con otras lesiones de los maxilares que pueden presentarse en relación a ápices tales como displasia cementaria periapical, queratoquiste y otras.
Histológicamente el granuloma
apical se caracteriza como un proceso inflamatorio crónico, bien
circunscrito por malla de tejido conjuntivo fibroso capsular, que rodea
a abundantes células
inflamatorias crónicas (linfocitos, plasmocitos,
macrófagos, fig. 4) con algunos vasos, dilatados a veces, muchas
veces con células en espuma (macrófagos que han
fagocitado lípidos, fig. 5), o restos de Malassez, y zonas de
hemorragia antigua y reciente, con algunos neutrófilos.
El tratamiento del granuloma apical
puede ser: 1) la eliminación de la pieza afectada, al extraerla
puede salir adherido al ápice el granuloma o debe ser cureteado;
aunque mejor
es, 2) tratamiento conservador: mediante endodoncia y
rehabilitación
de la pieza dentaria. Lamentablemente muchos pacientes se
realizan
la endodoncia y no vuelven a realizarse la rehabilitación. La
re-exposición al mediio oral de los conductos tratados permite
la infiltración
bacteriana, por lo que el proceso apical se puede reagudizar y se
termina
con perder la pieza dentaria. Una vez eliminado el foco infeccioso, la
lesión
perirradicular puede resolverse con la formaciónh de tejido
óseo
o fibroso; en este último caso puede permanecer como una
cicatriz
apical.
 a
a  b
b
Fig. 4. Adyacente a tejido
dentario (cemento y dentina, se observa formación mas o menos
nodular rodeada en parte por cápsula de tejido conjuntivo
fibroso. En b se aprecia mayor aumento de la abundante presencia de
células mononucleares. Tinciones hematoxilina-eosina. Aumento
original 40X y 125X.
 a
a  b
b
Fig. 5. Tejido con abundantes células en espuma, con algunos vasos e infiltrado linfocitario (en b mayor aumento). Tinción hematoxilina-eosina. Aumento original 125X, 400X.
Para mayor información acerca del quiste radicular consulte la unidad de quistes de los maxilares.
No es una complicación de la gangrena pulpar ni tampoco una lesión periapical pero es un proceso inflamatorio en las paredes del alvéolo que complica el proceso de reparación alveolar después de una extracción dentaria y puede ser :
 a
a 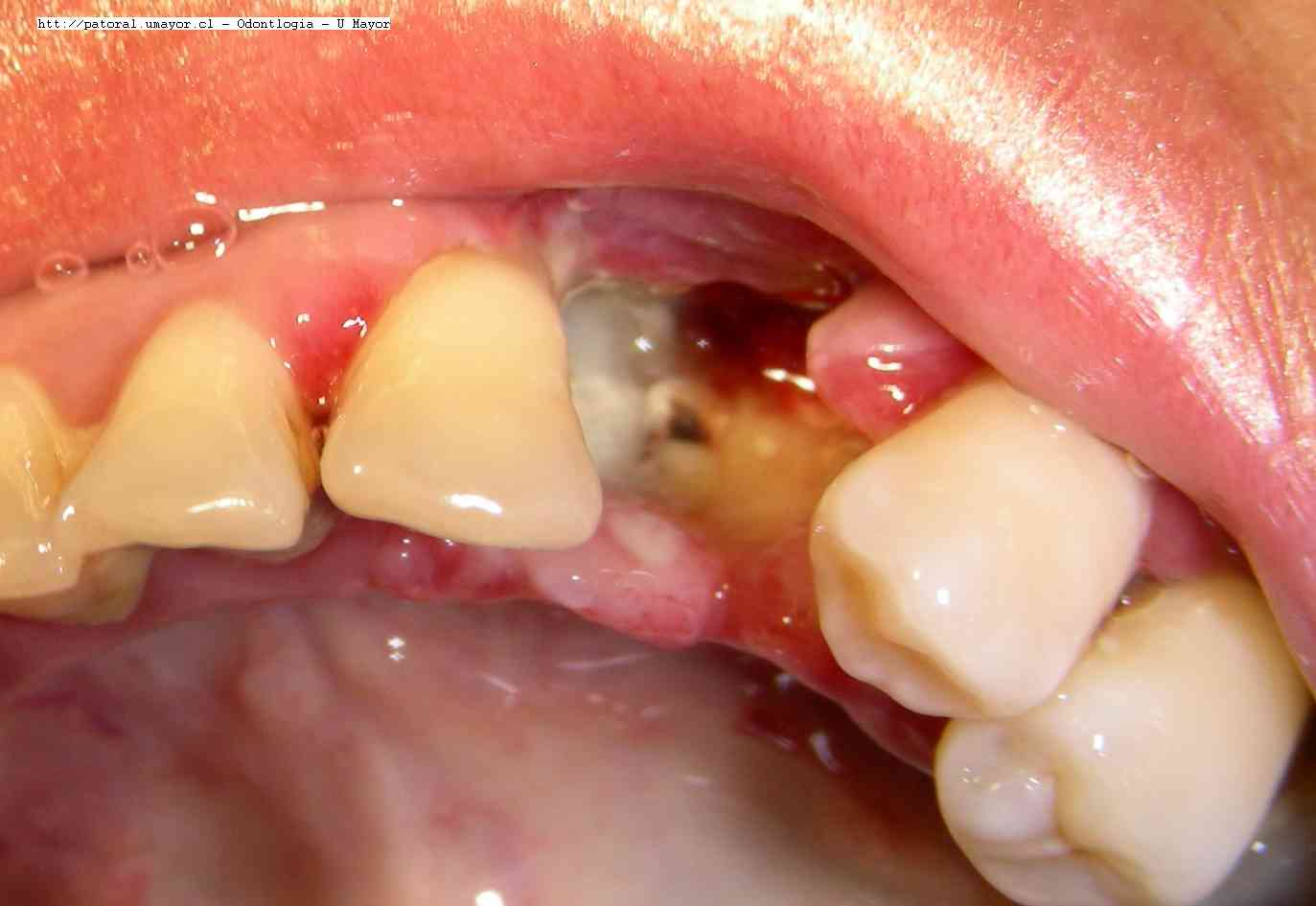 b
b2. ¿Qué lesiones son
importantes de tener en cuenta en el diagnóstico diferencial del
granuloma periapical?
Es una condición periapical más frecuente en individuos jovenes, menores de 20 años, que tienen una caries penetrante con compromiso pulpar y que el paso de toxinas durante un período de varios meses, y quizás años, produce una lesión radioopaca, más bien difusa, la cual puede tener zona más radiolúcida cerca al ápice. Curiosamente el diente muchas veces está vital, con pulpitis crónica y puede estar asintomático o con dolor leve. La respuesta con el vitalómetro está alterada. Histológicamente se presenta una inflamación crónica en los espacios medulares, con tejido conjuntivo fibroso, pero también marcada neoformación ósea evidenciable por una prominente banda de osteoblastos en la periferia de la trabéculas, y líneas basofilas incrementales en ellas. En la pulpa también se observa infiltrado inflamatorio crónico. El tratamiento debiera ser exclusivamente la endodoncia de la pieza dentaria.
La hipercementosis corresponde a una reacción defensiva de los tejido periapicales caracterizada por una marcada formación de cemento radicular. Se presenta con mayor frecuencia en personas de edad media o avanzada y el factor que la desencadena puede ser una inflamación pulpar o periapical crónica, leve, similar a la que se encuentra en la OCFE, pero que actúa solo a nivel del cemento. En otros casos se puede presentar en dientes en hipofunción o con falta de antagonista, y es frecunete no encontrar factores etiológicos detectables. La hipercementosisi no presenta síntoma alguno, solo se detecta rradiográficmente, apreciándose un engrosamiento total o parcial de una o varias raíces dentarias.. Cuando se encuentra en múltiples piezas puede observarse en la Enfermedad de Paget (osteitis deformante) que va acompañada de fosfatasas alcalinas elevadas, las que pueden ayudar en el diagnóstico diferencial. Esta condición no tiene mayor significado patológico y no requiere tratamiento, y la complicació que puede ocasionar es cuando deba extraerse la pieza dentaria por alguna otra razón, debiendo adoptarse medidas quirúrgicas adecuadas para una extracción dificultosa.
Reabsorción externa, exorrizálisis
Este proceso se refiere a la reabsorción de la raíz o parte de ella, producida por células gigantes tipo osteoclastos (algunos llaman cementoclastos), el cual puede ocurrir en dientes transplantados, reimplantados, por tumores malignos, en enfermedades sistémicas tal como hiperparatiroidismo, en dientes impactados, incluídos, en piezas dentarias sometidas a tratamientos ortodóncicos o por trauma oclusal. También los quistes y neoplasias benignas del hueso pueden ocasionar exorrizálisis, pero es más común que ellos ocasionen desplazamiento de los dientes vecinos. Esta condición no presenta sintomatología clínica y solo es evidenciable radiográficamente, ya que al comienzo es una zona irregular o redondeamiento del ápice, y si el diente afectado ha tenido tratamiento endodóntico se aprecia como si el relleno sobrepasara el ápice. Cuando se produce en la zona del tercio medio se observa como un sacabocado o muesca que puede proyectarse hacia el conducto. El tratamiento consiste en la remoción del tejido de granulación presente en la zona, y enviar a estudio histológico, en el cual normalmente se observa sólo características propias de proceso inflamatorio crónico, a veces reagudizado, y con células gigantes multinucleadas, que son las causantes de la reabsorción.
En ocasiones podemos detectar en el examen radiográfico área radilúcida perirradicular en dientes tratados, y sin ninguna sintomatología, las cuales corresponden a fibrosis cicatrizales periapicales, que se han originado probablemente muchas veces despues de la involución de un granuloma apical, u otra lesión periapical inflamatoria, y sería un éxito del tratamiento endodóntico. Lamentablemente se comprueba el hallazgo despues de intervenir al paciente, lesión en la cual el patólogo observa solamente tejido conjuntivo fibroso colagenizado, con escasos vasos sanguíneos y que no tiene mayor significado patológico.
En general los estudios de incidencia de lesiones periapicales remitidos a biopsia han demostrado que cerca del 35% son abscesos periapicales, 50% granulomas y 15% quistes apicales (Nair y col., 1996). Dentro de los quistes apicales se cree que los quistes que son "en bolsillo" pueden cicatrizar después de la endodoncia, mientras que los verdaderos quistes serí menos probable que así ocurriera con una endodoncia convencional. El quiste radicular "en bolsillo", tienen un lúmen pequeño y la cavidad patológica es como una extensión del conducto radicular hacia la zona apical, siendo el lumen rodeado en parte por epitelio y con la cápsula unida al ápice.
Las lesiones periapicales son procesos patológicos altamente dinámicos pasando de una lesión aguda a crónica o viceversa, dependiendo de los mismos factores que participan en cualquier proceso inflamatorio, pero las características clínicas de la inflamación periapical están condicionadas por la anatomía local y la agresividad de los microorganismos, de manera que, en un proceso los diagnósticos pueden ser diferentes en el transcurso de algunos días, y si se instaura o no un tratamiento, y si es o no el adecuado.
Esquema 1. Resumen de Posibles
Complicaciones Periapicales y
Perimaxilares Agudas
AgudasPAS: Periodontitis aguda serosa
/ \
No supurada Supurada
PAS ADAA
/ \
Osteomielitis --Absceso superióstico
| | | \
Aguda Cronica Absceso submucoso \
| | / \
Secuestrante Fístula Celulitis
o / |
Esclerosante / |
Ab. Sub- Osteofleg-
cutáneo món
|
Fístula
|
Adenitis
Periadenitis
Adenoflegmón
Esquema 2. Resumen de Posibles
Complicaciones Periapicales y
Perimaxilares Crónicas
Crónicas
/ \
No supurada --Supurada
| \ |
Simple Hiperplásica ADAC
| |
Granuloma Fístula (drenaje)
Quiste / \
OCFE Mucosa Cutánea
Cicatriz |
Exorrizálisis Mucosa, cutánea, transperiodontal, o canalicular.
Mis opiniones acerca de esta Unidad
Algún comentario?, escriba a: